「私、うつかも」
週間ダイヤモンド特集。
記事を引用。
*****
「私、うつかも」と感じることはありませんか?
突然ですが、最近、次のような症状はありませんか。
(1)明け方に目が覚め、その瞬間から心配ごとが思い浮かんで眠れなくなる。
(2)イライラしたり、理由もなく涙ぐんだりすることがある。
(3)朝、会社に行く途中、頭痛や吐き気がする。
この3つの症状が同時にあれば、あなたは、「うつ病」の可能性が相当高く、1つでも(特に1が)頻度多くあれば、うつ病を疑ってみる必要があります。
東京大学の教授が中心になって2002~06年に実施した調査では、「日本人の15人に1人がうつ病にかかる」という結果が出ています。軽いうつであれば、もっと多いと言われています。
今回は、今、日本で急増している「うつ病」の特集です。
うつ病を「心の風邪」と表現する医師がいます。誰もがかかり、きちんと治療すれば治るけど、風邪が肺炎死にいたる場合があるように、うつ病も悪化すれば死を招くという意味です。
うつ病の場合の死とは、自殺です。本誌に掲載しました「うつ病にかかった精神科医の独白」を読んでいただくと、よくわかると思いますが、その医師は、「自殺を考えて、いつの間にか電車ホームの前で2時間ぼーっと立ちすくんでいたり、ビルの屋上に上がっていたりした自分に気がついて愕然とした」と語っています。
医師としての自分が「これはうつ病特有の自殺願望の症状だ」と言い聞かせる一方、患者としての自分がいつのまにか「死んだほうが楽になれる」と考えてしまうと言うのです。
日本は“自殺大国”。毎年3万人以上(毎日平均で、なんと80人以上)もの人が自殺で亡くなっています。先進国では、飛び抜けて高い数字です。その多くは、うつ病などの精神疾患を病んでいると見られています。
「精神的にタフで、私がなるわけがない」と思っていた31歳の女性総合職の方も、ある時から体が重くなって仕事が手に付かなくなり、「ふーっとホームから電車に飛び込みそうになる自分が怖くなって、精神科医を受診したら、うつ病と診断された」と言います。
このように、うつ病は、とても怖い病気です。激変する生活環境への対応が不十分のため、最近は30代を中心に襲う“新型”が続出したり、子供も大人同様の有病率であったりと、うつ病は多様化し蔓延しています。
「うつかな」と感じたら訪れるべき“頼りになる”病院170リスト、予防策・対処策を、本特集では掲載しています。
実際、「私、うつかも」と感じることはありませんか?
*****
ということです。
分かりやすく書くものです。プロです。
(1)明け方に目が覚め、その瞬間から心配ごとが思い浮かんで眠れなくなる。
(2)イライラしたり、理由もなく涙ぐんだりすることがある。
(3)朝、会社に行く途中、頭痛や吐き気がする。
この三点を挙げているのは、症状として重要だからではなく、
話として分かりやすいからでしょう。
第一、最近の議論の中心点である、制止症状が入っていません。
「現代型うつ病では、30代の若いサラリーマンが、制止と恐怖で苦しむ」
と指摘されているのですが。
DSMでは抑うつ気分と,興味や喜びの喪失があげられていますが、
(2)の、「理由もなく涙ぐんだりする」が、抑うつ気分に当たります。
(3)朝、会社に行く途中、頭痛や吐き気がする。
これがいきなり始まったら、まず脳MRIを撮影しなさいと脳外科医なら言うでしょう。
各々を独立させて考えてはいけません。
(1)明け方に目が覚め、その瞬間から心配ごとが思い浮かんで眠れなくなる。
この部分も、まさにこのように始まる別の病気もあるわけで、
うつの標識ではありません。
おそらく、ライターの目で見れば、このようなところが重要ポイントだと
思われたということでしよう。
そしてそれは、学問的にどうであれ、国民の一般感情に近いものかもしれません。
あるいは、国民の一般感情を教育するのが、このような記事であるわけで、
その意味で、大切に考えましょう。
ウィルスと進化とBlood-testis-barrier
冬になるといつも、インフルエンザだと言って騒いでいる。
ワクチンを接種してもいいですかと質問される。
インフルエンザウィルスは、確かに巧妙に変異を繰り返して、
人間の免疫システムをすり抜けているかのように見えるが、
人間の側でも、ウィルスを利用しているのではないかと私は考えている。
長い生物の歴史の中で、ウィルスとの、
ある種の共生が実現しているのには、理由がある。
それは、生物の進化を一気に促進するメカニズムに関係している。
よく言われるように、DNA変化が偶然で漸進的でしかなく、
とてつもなくゆっくり淘汰が進んでいくとしたら、
進化の中間形質の生物たちはどのようにして生きられたのか?
また、生殖行動や共生を考えれば、
一気に進化が進まなければ、都合が悪いだろうとは、容易に推定できる。
乳首が形成されることと、唇が形成されることは、同時でなければ意味がない。
なぜ同時に起こるか。
ここにある生物種がいて、割合安定して環境に適応しているとする。
栄養状態もよく、免疫状態もよい。
突然気候が変わり、森林が草原になったとする。
すると、歯の構造とか、消化の仕組みとか、移動の仕方とか、
いろいろと変化が必要になる。
たとえば、森林の中では枝につかまって移動していればよかったが、
草原では、足で地面を走ることが主な運動になる。
突然気候が変わった結果、
食料が変化し、
気候と食糧の両方に由来する不適応で、
栄養が悪くなり、免疫システムの働きが悪くなる。
つまり、種として、変化を要求されているわけだ。
免疫の働きが落ちているから、
いつもよりウィルスに感染しやすくなる。
ウィルスの中には、人間の遺伝子の一部を切り取って、運び出すものもある。
また、ウィルスは自分の遺伝子の一部を、人間の遺伝子に組み込むものもある。
種が全体として免疫が低下しているときにも、
うまく適応している個体はいるものだ。
環境が変われば、適応的な個体も変わる。
ウィルスは、そのような適応的な個体に入り込み、その個体の遺伝子の一部を切り取って運び出す。
そして弱った個体に入り込み、その遺伝子を埋め込む。
ここが肝心なのだけれど、体のあちこちの細胞の遺伝子に、
強い個体の遺伝子が組み込まれても、進化としては、あまり意味がない。
卵子は、生まれた最初から持っているものなのだから、これに遺伝子を組み込むのも、かなり難しい。
オスの精子に外来遺伝子を組み込むことなら、容易にできる。
変化させるなら精子の方が都合がいい。いつも新しくできているのだから。
そのためには、Blood-testis-barrierが破れればいい。
brain-blood-barrierは有名で、これがあるから、脳が守られている。
同じように、睾丸は守られている。
しかし、免疫システムの働きが低下したときには、
睾丸血液関門はオープンになり、血液中を流れるウィルスが睾丸に届き、
精子に外来の遺伝子を組み込む。
強い個体の場合、睾丸血液関門は守られているから、
自分の遺伝子を変えられることはない。
このような仕組みを考えれば、
栄養・免疫状態がよいときには安定していて、
栄養・免疫状態が悪いときには、
適応的な個体から、不適応な個体への、遺伝子の拡散が、
有性生殖によらずに、急速に起こる、
そのような都合のよいシステムが実現できる。
前足が手でもない、翼でもない、そんなこうもりは、長い時間を耐えられない。
さっさと翼の方向にみんなで変わらなければ、おしまいなのだ。
その進化の手助けをウィルスがしている。
免疫系は、防御システムでもあるが、
適応が悪くなったら、変化を受け入れるために、ウィルスが体の中に入りやすくする。
防御を緩めることに意味がある。
そして睾丸血液関門をオープンして、進化を促進する。
言い方は悪いが、
弱い個体は、ウィルス感染症にかかりやすくなることで、
自分を変える道を選んでいるのだ。
だから、免疫系が低下することは、悪いことばかりではないし、
感染症にかかることも、悪いことばかりでもないのだ。
弱い人がかかりやすくて、強い人はかかりにくいのも、
このように解釈すれば、進化に寄与する点で合目的的なのだ。
そこで研究としては、栄養・免疫状態を低下させた個体において、
睾丸血液関門が機能的に破られ易いことを証明すればよいのだ。
簡単に言えば、低栄養で寒いところに置いたマウスの睾丸血液関門を
顕微鏡で覗けばいい。
ウィルスに相当する程度の大きさの蛍光マーカーや放射線マーカーを血液に入れておいて、
どの程度関門が破れて、睾丸に届いているか、みればいい。
*****
オスはお互いに攻撃的になり、適応の程度を競う。
精子の方が変化し易いからだ。
どのような変化が適応的か、決めるために、戦う。
戦いに勝ったものが、遺伝子を広く放散する。
負けたものは、免疫低下して、遺伝子の組み込みを図り、
次世代には強い個体が生まれるようにする。
メスは妊娠してから出産まで時間がかかるし、
自分の遺伝子の優秀さを証明しアピールする必要はあまりない。
適応的なオスが一匹いれば、多くのメスが妊娠できるのだから、
争わなくてすむのだ。
メスは本当は風邪をひいても利益がない。
オスに風邪をうつして、遺伝子変化を促進する効果はある。
遺伝子と進化を考えれば、一夫一婦制は不合理な制度である。
ハーレム制のほうがずっと効率がいい。
一夫一婦制は、どちらかといえば、私有財産制と結合したもので、
財産を保全するためのものである。
特に人間の場合にも生物学的な理由はあまりないと思う。
したがって、建前としては一夫一婦制で、私有財産制を保持し、
生物としては、ハーレムを作ろうとする。
それが自然なのだ。
女性が生涯で何人か子供を産むとして、
平凡な自分を大切にしてくれる平凡な夫の子供のほかに、
イチローみたいな男の子供を一人くらい混ぜておいてもいいと願わないだろうか?
DNA鑑定によれば、女性は、子供5人に1人の割合で、
夫以外の男の子供を夫の子供だとして育てているらしい。
おとこは「そんなに多いのか!」と驚き、
おんなは「そんなに少ないのか!」と驚く。
そのようなことも、進化の原則から言えば、当然の圧力なのである。
*****
だいぶ嘘があるけれど、
ウィルスはそんなに簡単に血液中には移行しないので、安心してください。
だって、切れ痔の人でも、大腸菌が血液に侵入して敗血症にならないのだから。
(これも不思議でしょう?)
身体一般科のお医者さんが軽症うつを敏感に察知するための方法
自分の不調を自覚し、心療内科を訪れる人は、そこからすでに治療が始まるのでいいのだが、
不調を身体科で相談している人の場合、対応がうまく行かないこともある。
しかし現実には多くの人がまずはかかりつけの身体科で相談していると思う。
その場合の案内が下記であり、これは患者さんのためにも役立つと思う。
もちろん、心理職やケースワーカーさんにも役立つと思うので、そんな人たちを念頭において、
コメントを加えつつ読む。
*****
綜合臨林2005.12/vo1.54/No.12
軽症うつ病の診断と治療
精神医療の新しい潮流---内科診療のために
坂元 薫
うつ病は,5,6人に1人は一生のうちに一度は罹患するというほどポピュラーな精神疾患である.最近,わが国で行われた,電話,web-siteによる大規模な疫学調査でも大うつ病の時点有病率は,2.65~9.3%にも及ぶことが明らかにされている.また総合病院の内科外来患者の約10%がうつ病であるという結果は,わが国だけでなく各国に共通しているともいう.これだけの有病率を示しながら,適切な治療を受ける機会に恵まれているものはほんの一握りであることがこれまで繰り返し指摘されてきた.上述の調査でも,うつ病と判定された人のうち,精神科や心療内科を受診しているものは,9.7%にすぎず,44.7%は内科などのプライマリケアを受診していることが報告されている.またうつ病の治療においてほとんど不可欠ともいえる抗うつ薬によって治療されているものは4.7%にすぎないことも明らかにされた.こうした事態がなぜ生じるのだろうか?
「総合病院の内科外来患者の約10%がうつ病。」
「うつ病と判定された人のうち,精神科や心療内科を受診しているものは,9.7%。」
内科外来患者の10%を占めるうつ病の患者さんのうち、約半分程度がうつ病と判定されていると次の項目で書かれているが、うつ病と判定されても、その1割しか、心療内科に行かない。
100人の内科患者さんがいて、10人はうつ病。そのうち5人がうつ病と診断される。その中で、0.5人が心療内科に行く。2人はプライマリケアを受診し、あとの残り、2.5人は、我慢しているということなのだろう。これでいいのかな?
「抗うつ薬によって治療されているものは4.7%。」ということは、うつ病で、抗うつ剤が必要な局面であっても、お医者さんがためらったり、患者さんが恐怖心や警戒心を抱いているためなのだろう。
おそらくは,当事者にとって「落ち込んだ状態」が医学的治療で治せる病気であることに思い至らない,あるいはそのように説明されてもどうしても納得できないことが最大の理由であろう.
これは否認のメカニズムで、異常とはいえない、現代日本ではむしろ、正常範囲の防衛機制ではないかと思う。
逆に、「わたし、うつだから、二ヶ月休みます」と自己診断して周囲に宣言する人の心理のほうが、いろいろな問題を含んでいるといえるだろう。
第二の理由は,せっかく医療機関を受診しても,誤診されたり見逃されたりするものが少なくないことであろう.事実,プライマリケア医を受診したうつ病患者の30~50%が見逃されているともいう.うつ病が見逃される理由の一つとして,身体症状しか訴えないうつ病患者の割合が高いことがあげられているが,そもそも医師がうつ病を重要な鑑別診断のひとつとして念頭に置いていないことが最大の問題ではないか.
患者さんの側に否認の機制があるときに、お医者さんの側から指摘することは、波長が合っていないということで、指摘するタイミングとか言い方とか、難しいものがある。
本稿では,外来治療可能なうつ病,あるいは内科を初めとするプライマリケアで診るうつ病と同義といってもよい軽症うつ病の診断と治療のコツについて述べたい.
笠原先生の言う、軽症うつ病のこと。内科を初めとするプライマリケアで診るうつ病が軽症うつ病であるとは到底思わないが、一応、その前提で、話は進む。
軽症うつ病ではない患者さんが、自分を軽症うつ病だと思って受診し、軽症うつ病の治療を受けたら、それはそれで、円満に行く側面もある。だから、意味がある。
Ⅰ.軽症うつ病の診断
1.軽症うつ病の診断基準
DSM-IV-TRの大うつ病性障害:軽症型
表1にDSM-IV-TRの大うつ病エピソードの診断基準を示した.大うつ病という診断名は,軽症うつ病と一見矛盾するようであるが,大うつ病エピソードの重症度分類(表2)のうち軽症型と定義されるものは,今日では軽症うつ病概念の中核となるものである.表3に示したのが,ICD-100の軽症うつ病エピソードの診断基準である.これがDSM-Ⅳによる大うつ病エピソード軽症型と異なるのは,診断に必要とされる症状数が5つから4つに減じている点と,抑うつ気分以外の各症状に対する「ほとんど一日中」あるいは「ほとんど毎日」などという限定句が見られないことである.すなわちICD-10の軽症うつ病エピソードは,DSM-Ⅳの大うつ病エピソード軽症型よりも軽症のものを広く含むことになる.
表1 大うつ病エピソード(DSM-IV-TR)(文献5より引用)
A.以下の症状のうち5つ(またはそれ以上)が同じ2週間の間に存在し、病前の機能の変化を起こしている。これらの症状のうち少なくとも1つは,(1)抑うつ気分または(2)興味または喜びの喪失である. 注:明かに,一般身体疾患,または気分に一致しない妄想または幻覚による症状は含まない.
(1)その人自身の言明(例えば,悲しみまたは,空虚感を感じる)か,他者の観察(例えば,涙を流しているように見える)によって示される,ほとんど1日中,ほとんど毎日の抑うつ気分. 注:小児や青年ではいらいらした気分もありうる.
(2)ほとんど1日中,ほとんど毎日の,すべて,またはほとんどすべての活動における興味,喜びの著しい減退(その人の言明,または他者の観察によって示される).
(3)食事療法をしていないのに,著しい体重減少,あるいは体重増加(例えば,lカ月で体重5%以上の変化),またはほとんど毎日の,食欲の減退または増加. 注:小児の場合,期待される体重増加がみられないことも考慮せよ.
(4)ほとんど毎日の不眠または睡眠過多.
(5)ほとんど毎日の精神運動法の焦燥または制止(他者によって観察可能で,ただ単に落ち着きがないとか,のろくなったという主観的感覚ではないもの).
(6)ほとんど毎日の易疲労性,または気力の減退.
(7)ほとんど毎日の無価値観,または過剰であるか不適切な罪責感(妄想的であることもある),(単に自分をとがめたり,病気になったことに対する罪の意識ではない).
(8)思考力や集中力の減退,または,決断困難がほとんど毎日認められる(その人自身の言明による,または,他者によって観察される).
(9)死についての反復思考(死の恐怖だけではない),特別な計画はないが反復的な自殺念慮・自殺企図,または自殺するためのはっきりとした計画.
B.症状は混合性エピソードの基準をみたさない.
C.症状は臨床的に著しい苦痛または社会的,職業的,または他の重要な領域における機能の障害を引き起こしている.
D.症状は,物質(例:乱用薬物,投薬)の直接的な生理学的作用,または一般身体疾患(例:甲状腺機能低下症)によるものではない.
E.症状は死別反応ではうまく説明されない.すなわち,愛する者を失った後,症状が2ヵ月をこえて続くか,または,著明な機能不全,無価値観への病的なとらわれ,自殺念慮,精神病性の症状,精神運動制止があることで特徴づけられる.
表2 現在の(または最も新しい)大うつ病エピソードの重症度の特定用語(DSM-IV-TR)(文献5より引用)
x1軽症診断を下すのに必要な症状の数に余分があることはほとんどなく,また,その症状のために起こる職業的機能,平常の社会的活動,または他者との人間関係の障害はわずかでしかない.
x2中等症症状または機能障害“軽症”と“x3重症”の間にある.
x3重症,精神病性の特徴を伴わないもの診断を下すために必要な症状の数より数個の余分があり,しかもその症状によって職業的機能,平常の社会的活動,または他者との人間関係が著しく障害されている.
x4重症,精神病性の特徴を伴うもの妄想または幻覚,可能であれば,その精神病性の特徴が気分に一致しているか,気分に一致していないかを特定せよ.
表3 軽症うつ病エピソード(ICI)-10)(文献6より引用)
A.うつ病エピソードの全般基準(G1~G3)を満たすこと。
G1.うつ病エピソードは,少なくとも2週間続くこと.
G2.対象者の人生のいかなる時点においても,軽繰病や噪病エピソードの診断基準を満たすほどに十分な噪病性症状がないこと.
G3.主要な除外基準:このエピソードは,精神作用物質の使用,あるいは器質性精神障害によるものでないこと.
B.次の3項目のうち少なくとも2項目があること.
(1)対象者にとって明かに異常で,著名な抑うつ気分が,周囲の状況にほとんど影響されることなく,少なくとも2週間のほとんど毎日かつ1日の大部分続く.
(2)通常なら楽しいはずの活動における興味や喜びの喪失.
C.次に示す付加的な症状を併せて,B項との合計が少なくとも4項目あること.
(1)自身喪失,自尊心の喪失.
(2)自責感や,過度で不適切な罪悪感といった不合理な感情,
(3)死や自殺についての繰り返し起こる考え,あるいは他の自殺的な行為.
(4)思考力や集中力の低下の訴え,あるいはその証拠,例:優柔不断や動揺性の思考.
(5)焦燥あるいは遅滞を伴う精神運動性の変化. (主観的なものであれ客観的なものであれ,いずれでもよい).
これがいわゆる、診断基準であるが、これで確定診断ができるわけではない。当てはまるかどうかも、あいまいな感じがすると思う。しかしまあ、こんな感じでやってくださいとしか、言いようがないだろう。
2.軽症うつ病の診断のポイント
食欲不振,体重減少,全身倦怠感,頭痛,睡眠障害など種々の身体症状を主訴とするが,器質的異常が見当たらない場合に,安易に不定愁訴,自律神経失調症,更年期障害,心気症,神経症,ストレスのせいなどとせず,うつ病を疑い積極的に精神症状を問診することが最大のポイントである.精神症状に関しては,「憂うつ・沈んだ気分がほとんど毎日2週間以上続いている」こと,「ほとんどすべての活動で興味や・喜びの喪失が2週間以上続いている」ことが最も重要で,この2症状が確実に存在すればうつ病の診断はほぼ確実であるとする報告がある.さらにこれらに加えて「自分が無価値であると感じたり,罪悪感を感じる」ことがあれば,それは軽症うつ病ではなく,中等症以上のうつ病であることも示唆されている.さらに以下のような点があれば,症状が軽症であっても,うつ病を強く疑うべきである.
・症状の日内変動(例えば,倦怠感が朝方目立つが,夕刻には改善している.平日だけでなく,週末,休出こもこうした症状変動が見られることが重要である)
・中高年での発症・良好な社会適応
・几帳面・仕事熱心・責任感の強さ・他者配慮性といった性格特徴
・以前にも同様の不調の時期があったこと
『「憂うつ・沈んだ気分がほとんど毎日2週間以上続いている」こと,「ほとんどすべての活動で興味や・喜びの喪失が2週間以上続いている」ことが最も重要で,この2症状が確実に存在すればうつ病の診断はほぼ確実であるとする報告がある.』ので、企業の検診などでは、この二項目だけをチェックすることもある。DSM-IV-TRの最初の部分を切り取って変形したようなもの。
軽症うつ病はやはり新型・現代型とはいえないのだろう。会社人間のお父さんが、テレビも新聞も興味なくなったという感じ。新型はやはりもう少し、違う。
3.留意すべき軽症うつ病関連疾患,鑑別診断
1)気分変調症(気分変調性障害)
慢性の軽うつ状態を呈するもので,表4にDSM-IV-TRの気分変調症の診断基準を示した.一般的に軽症うつ病に含まれることも多いが,薬物療法に対する反応性が通常のうつ病よりは低く,より環境要因や性格面への精神療法的配慮が必要となるものであり,気分変調症の治療は,内科医やプライマリケア医の守備範囲外と考えたほうがよい.
表4 気分変調性障害(DSM-Ⅳ-TR)(文献5より引用)
1.抑うつ気分が少なくとも2年間持続
2抑うつの間,次のうち少なくとも2つが存在
(1)食欲減退または過食
(2)不眠または過眠
(3)気力の低下,または疲労
(4)自尊心の低下
(5)集中力低下または決断困難
(6)絶望感 3.2年の期間中,一度に2ヵ月を越える期間,上記1.2.の症状がなかったことがない
2)小うつ病(特定不能のうつ病性障害)
抑うつ性の特徴を持つ疾患で,大うつ病性障害,気分変調性障害の基準を満たさない気分障害の残遺カテゴリーが特定不能のうつ病性障害である.この障害のひとつが小うつ病性障害である.DSM-IV-TRの研究用基準案では,少なくとも2週間の抑うつ症状のエピソードがあるが,症状数が大うつ病性障害に要求されている5項目未満2項目以上のものであり,他の気分障害および適応障害の基準を満たさないものとされている.この中には,大うつ病軽症型よりもさらに軽症のうつ病や大うつ病発症初期のものや性格・環境要因の関与の大きな軽うつ状態が含まれる可能性がある.それらの鑑別はやはり内科医の守備範囲外であり,判断に迷う場合は,ためらわず専門医に紹介すべきである.とくに,診察の仕方に問題があり,実際は大うつ病性障害であるものが,誤ってこのカテゴリーのものとされないような注意が必要である.
3)抑うつ気分を伴う適応障害
DSM-IV-TRでは,明瞭な心理社会的ストレス因子に反応して生じるうつ状態のうち,大うつ病エピソードの診断基準を満たすほど重症ではないものは,抑うつ気分を伴う適応障害と診断される.しかし,実地臨床上は,うつ病との鑑別に苦慮する例も少なくない.臨床的には,心理社会的ストレス因子に対する抑うつ反応と判断される場合にも,そのうつ状態が大うつ病エピソードの診断基準を満たす場合には,DSM-IV-TRでは大うつ病性障害との診断を受けることになる.一方,うつ状態が,大うつ病エピソードの診断基準の同値下であっても,病前性格,症状構成,経過などから,心理社会的要因によって誘発された軽症うつ病(あるいは大うつ病エピソードの発病初期)と見なすことが妥当な症例もあることに留意しておきたい.こうした症軽症うつ病の例が,DSM-Ⅳ-TRの機械的な使用によって「抑うつ気分を伴う適応障害」とされてしまい,積極的な抗うつ薬による治療の適応とされないこともあるので注意を要する.
4)双極性障害(とくに双極Ⅱ型障害)
大うつ病エピソードに加えて,爽快気分,多弁,睡眠欲求の減少,活動の増加などが見られる軽繰病エピソードが見られるものが双極Ⅱ型障害である.うつ状態で初診した場合,過去の軽躁病エピソードに関する本人の記憶が明確でなかったり,自ら陳述することがきわめてまれであったり,問診が十分になされないことなどにより,しばしば双極性障害が見落とされていることが指摘されている. 双極性うつ病に対する不用意な抗うつ薬の使用により,病態が複雑化(操転,噪うつ混合状態,自殺企図することがあるので,双極性障害が疑われる場合は,精神科医に紹介することを原則としたい.
そのとおりなのだが、そんなことが分かるようなら、すでにかなりの専門家なのだ。現実には、これらを疑うことさえ難しいと思う。困ったものだ。
Ⅱ. 軽症うつ病の治療
1.治療の原則
軽症うつ病の治療に特有なものがあるわけではない.通常のうつ病の治療に準じるのが原則であるが,以下留意すべき点をあげておく.
①軽症うつ病では,軽症なためかえってうつ病の病識が生じにくいことがある.「怠け」とは違う「医学的治療で治る病気」であること,休養の勧め,薬物療法の効果と副作用,性格の問題点を深く考え自責的にならないこと,などを治療開始時に十分に説明することがなによりも重要である.
②軽症うつ病では,仕事を続けながら外来治療をすることが多いので,副作用の発現の少ない抗うつ薬の選択を心がける.
③寛解に至らない場合は,安易に性格の問題や環境的問題にその理由を求めず,抗うつ薬の増量,変更を考慮するのが原則であるが,早めに専門医に紹介すべきである.
こんなタイプの人もいるけれど、これだけですまない人は増えている。一応型どおりやってみて、すんなりいかないようなら、紹介した方がいい。
2.精神療法(心理教育)
軽症うつ病に対して,精神分析療法など本格的な精神療法は必要なく,治療開始にあたって,適切な心理教育を十分に行うことが最も重要である.笠原の「うつ病の小精神療法」こは,うつ病の心理教育のポイントが過不足なく含まれている.この小精神療法はあまりにも有名で随所で解説されているので,ここではそのままの形で紹介するのを避け,それを改変して「うつ病治療の禁忌事項」として若干の解説を加えたい.
①気の持ちよう,過労,自律神経失調症,更年期障害,神経症,心因反応,適応障害と診断し,うつ病の適切な治療を開始しないこと.
②休養を妨げること.
うつ病患者にとっては日常の社会生活は重い負担となり,回復の妨げとなることが多い.休養を可能な限りとらせ,患者の負担を軽減させることが重要である.軽症うつ病がいっまでも軽症であり続けるとは限らないので,重症化の兆しがあれば,ためらわず休養を強く勧める.
③怠けと決め付け病気扱いしないこと.
家族は患者の意欲がわかない状態を病気ではなく患者の怠けだとみなし,むしろ厳しく接してしまうことがある.患者も自分の努力が不十分なためにこうなったと考え,自分を責めて苦しんでいることが多い.うつ病という病気であることを患者にも家族にもよく説明し,病気は患者の責任ではないことを理解させ,患者の精神的負担を軽減させることが大切である.
④性格について深く考えさせること.
うつ病の時には患者は自分の性格を,暗い,弱いと考えがちである.正しい判断力のない時に性格について考えさせ,うつ状態は性格のせいと思わせるような方向に追いつめてはいけない.
⑤環境因について深く考えさせること.
うつ状態はうつ病という病気であり,環境のせいではないことをよく説明しなければいけない.病気だからこそ治れば同じ環境に戻っても元気に活躍できるはずなので,病気の最中に環境因をさぐり,さらに環境を変えるような努力をさせてはいけない.
⑥激励すること.
「しっかりしなさい」「元気をだしなさい」と励まされても元気がでるものではない.かえって患者の自責感や絶望感を強めるだけである.
⑦重要な決断をさせること.
うつ病の時には正しい判断力がなく決断力も鈍っている.このような時に例えば,会社を辞める,学校を辞める,離婚するなどの人生上の大きな問題について決断すると,病気が治った時に後悔することが少なくない.重要な問題の決定は病気が治るまで延期させたほうがよい.
⑧早期に仕事に復帰させること.
抗うつ薬により見かけ上症状が改善するため,会社などに復帰させると,それが早すぎてうつ病が再燃し破綻してしまうことがある.
過労,自律神経失調症,更年期障害,神経症,心因反応,適応障害と診断し、実際には抗うつ剤を出すこともある。
文章の技術として、禁忌事項を肯定の形で書くのは、頭が混乱するだろう。
こうしてみると、笠原先生の「うつ病の小精神療法」は不思議なほど完璧なのだが、ということは、後続の我々が、すっかり信じきっているということなのかもしれない。
笠原先生の言う軽症うつ病を正確に診断できれば、そのあとは、上のアドバイスどおりで間違いない。
軽症うつ病の人に対しての心理療法的働きかけは、精神療法というよりも、ここに書かれているように、「心理教育」と言う方がふさわしいような面がある。具体的な生活アドバイスみたいなものだ。
3.薬物療法
1)うつ病の薬物療法の原則 うつ病の治療に抗うつ薬は必要不可欠なものであることは言うまでもなく,うつ病との診断が下された場合には,「抗うつ薬を少量より開始し,副作用に留意しつつ十分量まで使用すること」がどの治療マニュアルやガイドラインにも抗うつ療法の最も基本的な事項として記載されている.
(中略)
十分量の抗うつ薬の投与が必要であるものの,初めから高用量の抗うつ薬を投与することによって,かえって不安,焦燥,不眠が増悪することもあり,治療脱落につながりかねないことにも留意すべきである.重要なことは,治療開始時に,うつ病における薬物療法の意義を十分に説明するとともに,抗うつ薬を少量から開始し,副作用に留意しながら漸増し,さらに十分量まで増量する旨を明確にしておくことである.最初にこうした説明なく増量が行われると,患者は,「受診のたびに薬が増やされる」ことに不安,さらには不満,不信感をいだきかねない.こうした抵抗にあって増量が不十分に終わる例があることも想像に難くない.
(中略)
十分量の抗うつ薬を処方したことで安心してもいけない.医師の処方どおりに服薬する患者は50%に満たないとする指摘もあることを忘れてはならない.さまざまな服薬阻害因子を考慮し,その緩和に努め,そして服薬遵守の重要性の認識を医師患者間でいかに共有できるようにするかが,うつ病治療の最大のポイントの一つであろう.
さらに重要なポイントは,寛解状態となっても原則として早期に抗うつ薬を中止しないことである.抗うつ薬の早期中止により,うつ病が再燃することが少なくない.抗うつ薬は改善した後も6ヵ月間くらいかけて漸減,中止にもっていくことが望ましい.ただし軽症うつ病の中でもより重症度が低い場合には,寛解後,再燃・再発の徴候(不眠,倦怠感,食欲不振など)について十分に教示しておいたうえで,抗うつ薬を中止して,万一それらが出現した場合には速やかに再診するように伝えておくのも一法であろう.
これも簡単ではない。原則は上記のとおりであるが、すべての患者さんは例外であると考えても、間違いではない。どの人も例外要素を含んでいる。
おわりに
うつ病の診断は,精神医学の基礎中の基礎であり,一見容易なもののようにも思われるが,精神科臨床経験を重ねれば重ねるほど,うつ病診断の難しさを実感するものである.と同時に,うつ病診断のunderdiganosisとoverdiagnosisの葛藤に常に直面することにもなる.「本当のうつ病患者」は,なかなか受診せず,受診しても見逃されるか誤診されることが少なくない.つまりうつ病のunderdiagnosisである.一方,誰にでもあるような軽い抑うつ気分や意欲低下を初めとする抑うつ症状が「うつ病」として自己申告されることもまれではない.インターネットのいわゆる「うつサイト」に集う人々のうちどれだけが「本当のうつ病」であろうか?それだけではない.昨今は,患者が一言,「憂うつである」といえば,ほとんどそれだけで「うつ病」と診断してしまう医師すらいる可能性も否定できないのである.つまりうつ病のoverdiagnosisである.本稿が「本当のうつ病」の適切な診断と治療につながれば幸いである.
しばらくは難しい状況が続きそうである。
1)伊川太郎,大坪天平,幸田るみ子ほか:一般人口におけるうつ病の有病率調査電話調査.精神神経学雑誌105:1327,2003),web-site.
2)山田浩樹,大坪天平,幸田るみ子ほか:Web-siteによるうつ病の有病率調査.精神神経学雑誌105:1327-1328,2003.
3)中根允文:うつ桐の診断と治療.真興交易医学出版部,169-178,1999.
4)PosseM,HallstromT:Depressivedisordersaalongsomatizingpatientsinprimaryhealthcare.ActaPsychiatrScand98:187-92,1998.
5)AmericanPsychiatricAssocjation(APA):DiagnosticandStatisticalManualofMentaIDisorders,4thed.Text Revision.APA,Washington,D.C。20GO(高橋三郎,大野裕,染矢俊幸訳:DSM-Ⅳ-TR精神疾患の診断・統計マニュアル.医学書院.東京.2002).
6)World Health organization:ThelCD-10 Classification of Mental and Behavioural Disorders(融道男,中根允文,小見山実監訳:ICD-10精神および行動の障害.臨床記述と診断ガイドライン.医学書院.東京.1993).
7)宮坂菜穂子,熊野宏昭:軽症うつ病の診断基準内科92:639-643,2003.
8)坂元薫,鈴木克明:軽症うつ病の診断的位置付け,臨床精神薬理6:155-163,2003.
9)坂元薫,岩原于絵,原田豪人:双極性障害は意外に多い,精神科臨床ニューアプローチ2:気分障害上島国利監修,154-158,Medical view,東京,2005.
10)笠原嘉:軽症うつ病.講談社現代新書.東京.1996.
11)塩江邦彦,平野雅己,神庭重信:大うつ病性障害の治療アルゴリズム.精神科薬物療法研究会編 :気分障害の薬物治療アルゴリズム.pp19-46,東京,じほう,2003.
笠原嘉:軽症うつ病.講談社現代新書というのが、いろんな意味で、重要です。
抑うつ神経症と気分変調症
雑誌「こころの科学」や「イマーゴ」、「現代思想」などにちょっと噛み砕いた感じの文章が載ることがあって、時々参考にする。書き手も、業績にはならないけれど、厳しいことも言われないので、書きやすいらしい。
昔は「抑うつ神経症」とか「神経症性うつ」などという呼び方で、特有の一群を指し示していたものだ。多分、10年位前まで。
そのあと、DSMと一緒に、大うつ病、気分変調症などという名前が押し寄せた。新しい名前の概念内容はあまりにレベルの低い議論だったので、日本の精神病理学者はため息をついていた。当時のうつ病関係の診断学はDSMよりももっと緻密だった。
しかしその一方で、完成されていたうつ病診断学の体系から漏れる症例が目立ち始め、社会の変質や個人の変質が論じられ、完成されていたうつ病診断学の部分的改造が試みられてもいた。
それは外部から見ると、ドイツ・日本の「古い診断学」とアメリカDSM流の「新しい診断学」の折衷問題と映ったかも知れない。しかし、当時の精神病理学者たちは、DSMを併記してもよいが、目の粗いざるであり、役に立たないと断じていたのである。
一方、新型薬物の登場にともない、その薬は何に効くのかというとき、やはり当然のようにDSMの言葉で語られるのだった。DSMで診断して、EBMにしたがって薬剤を投与すれば、それで一応、形は整うのである。それは、「診断基準」に従う、「科学的な」精神医学といった体裁を整えて、現在、流通している。
結果として、うつ病診断学の最上の成果は、秘められたものになりつつある。
平易に語れば、緻密ではない、たとえ話のようなものになり、
正確に語れば、細部は果てしなくわけありで、一生の仕事になってしまうのだった。
先学のそばに座り、じっとすべてを学び取るもので、天才を除き、独学はおそらく難しい。秀才にして一生かかり、凡百の我々は途中で思考制止となり、そのまま停滞するのだった。
ただわずかに、笠原、広瀬、神田橋、その他の俊英が、後世の努力を惜しまない者に道を示してくれている。だから、やはり少しずつ、改めて学んで行こうと思う。
*****
以下の論文は、心理学科の、学部学生程度。引用しつつ、自由なコメントをつけてみる。
全体として、とてもよい文章だと思いますが、どうですか?
*****
こころの科学N0.116/ 7-2004
特別企画・向精神薬療法の限界
抑うつ神経症と気分変調症
小田英男神経研究所・晴和病院
広瀬徹也神経研究所・晴和病院
はじめに
近年の軽症うつ病の増加は、以前なら重症であったものが軽症化したというより、新たに軽症うつ病が増加したものであるという。典型的な内因性うつ病の軽症例として従来の標準的治療を適用するだけではうまくいかない例も増えてきた。特に病院で対応に困るのは、うつ状態ということで受診するが、主要な障害はむしろ背景のパーソナリティ(メランコリー親和型性格、ではない)の問題に起因するようなケースである。たとえば、クリニックを転々とするうちに過量の抗不安薬・睡眠薬や精神刺激剤の使用が当たり前になっていたり、入院した場合には早晩トラブルメーカーになる、などである。
ここでいう「軽症うつ病」は笠原が提唱したもので、新型うつ病のひとつ。
「入院した場合には」という記述のとおり、みんな困った。医者も、看護も、対応が遅れた。昔ながらのうつのつもりだった。
そうした例のうつ状態の多くは、非内因性のうつ病、従来の抑うつ神経症の範囲のものと診断しうるか、それにも確信を持てないことが多い。病気の部分を見極めて治療の対象とし、人格面については可能ならば主として精神療法的対応を考えるのが原則であるが、実際には病気と人格とが明快に分離できるものではない。人格障害として治療者が防衛的になりすぎると病気の治療にはつながらず、逆にすべて病気として扱うと人格障害を見逃してしまって、かえって医原性に状況の悪化を招くことになる。
まことにそのとおりであって、このように簡潔に正確に表現できるのだ。やはり、表現の工夫が必要なのだと思う。治療者は治療できればいいのであって、表現することはまた別の営みであるが、このようなよい文章を読むと、やはり工夫が必要なのだと思う。
| 病気の部分を見極めて治療の対象とし、人格面については可能ならば主として精神療法的対応を考えるのが原則であるが、実際には病気と人格とが明快に分離できるものではない。人格障害として治療者が防衛的になりすぎると病気の治療にはつながらず、逆にすべて病気として扱うと人格障害を見逃してしまって、かえって医原性に状況の悪化を招くことになる。 |
一九七〇年代の北米でも、うつ病の増加に伴い抑うつ神経症と診断されるケースについての混乱があったことが、アキスカルの著述からも窺える。次のような皮肉な言及がある。 「金持ちの患者は寝椅子で精神分析された。抗うつ薬の対照試験の結果を台無しにされるのを恐れて一般に彼らを無視する薬物療法家とも精神分析家以上にうまくいきはしなかった。認知行動療法的研究者も同じ理由でそうした患者を一般に避けた。そのため最近までは、慢性の性格因性のうつ病に関心を持ち続けていたのは、精神力動的な志向を持つ臨床家、(少なくとも短期的な)結果に関心のない臨床家のグループだけであった」
翻訳の文章が一部不安定であるが、意味は分かる。
一般的には、抑うつ神経症、現在の用語では気分変調症(dysthymia)、の多くは、さまざまな訴えで治療を求めてくる外来ケースであるらしい。しかしそのうちの大部分は精神科ではなく内科にかかっていたり、医療にはつながっていないという報告がある。定義上は気分変調症には人格の問題は(合併することはあるが)含まれておらず、むしろ人格の問題とみえたものが実はわがままと誤解されがちな病気の現れであるようなケースを、治療の対象として拾い上げようとするものである。
なるほど、そのように理解する方法もある。最近は医療にかなりつながってきているが、治療がうまく行っているとは言いがたい。
気分変調症の用語はまだ定着しているとは言いがたく、操作的な診断基準はあるものの、イメージが漠然としており、論者によって対象がかなり異なるようである。抑うつ神経症(神経症性うつ病)とほぼ同じ疾患群を指すということになっているが、必ずしも重ならない。指し示す対象が同じでも、気分変調症は原因を問わない症状や経過の記述だけによる定義であり、抑うつ神経症のほうは心理的原因や葛藤を想定しているので意味はずいぶん異なる。神経症とうつ病との境界状態という意味では、かつての「境界例」(神経症と統合失調症との境界状態)の概念の変遷と同じような経過をたどっているのかもしれない。
「必ずしも重ならない」ではなく、「ずいぶん異なる」と思う。「さいころ」と「立方体」の違いのようなものだ。表面に出ている不安抑うつの背景に、神経症性の成分が見えているということが、抑うつ神経症だと思うのだが。
気分障害(躁うつ病)の捉え方
躁状態、うつ状態を定義しようとすると案外に難しい。健康な状態でも喜怒哀楽のような感情の動きと共に躁的、うつ的な気分変動はあり、それがどのようになれば病気であるのかは明確でない。通常の悲哀ではなくて、むしろ悲哀不能状態がうつ病の核心であるという定義さえある。DSM‐Ⅳの診断項目に挙げられている症状は、躁病は、気分の高揚、誇大性、睡眠欲求の減少、多弁、観念奔逸などであり、うつ病は、抑うつ気分、興味や喜びの喪失、食欲の変化、睡眠障害、精神運動性の焦燥、制止、易疲労性、意欲低下、無価値感または罪責感、思考力や集中力の減退、決断困難、自殺念慮などであり、健康な状態との違いは症状の強さや持続の程度の問題であるかのようにみえる。
この点は重大な指摘である。日本の精神病理学者に、うつ病と健康状態の違いは、「症状の強さや持続の程度の問題」かといえば、否定される。これはSchneiderのVitale概念以来、確固としたものである。しかしそのことを、たとえば、コンピュータのチェックリストを埋めて行って、診断が完了するような診断基準にできていない。それができないと言うことは、「怪しい」のではないかとの批判はあるだろう。
しかし一方で、20年間精神病院に勤務して、典型的なうつ病者と長い付き合いのある医者にとってみれば、それは、明瞭に、Vitaleとしか言いようのないものである。
自転車の乗り方のようなもので、言葉で説明できなくても、自転車には乗れるのだ。
だからまず、明白に、うつ病のうつと健康人の落ち込みは、質的に明白に違うのだと言っていいと思う。
たとえ話で言えば、台風と、晴天と、明白に違う。しかし連続はしている。どこかで決定的な質的違いがあるかといえば、そんなことはない。現在では、中心部の気圧で定義しているのだと思うが、それは、気象庁が便宜的に決めただけのものだ。あくまでも連続している。台風の風と晴天の風は「強さと持続の程度の違いに過ぎない」のである。
そのことを踏まえたうえで、台風の風と晴天時の風はやはり「質的に違う」と思う。このようなことは結局、「違う」という概念の違いということになってしまう。
簡単に言えば、事象を観察している倍率の違いと言ってもいいだろう。精密に顕微鏡で観察すれば、すべては連続しているのだ。しかし、肉眼で観察する限りは、それは、不連続と言っていいものだ。そのような事情が、うつ病と健常の落ち込みの場合にもある。
躁症状とうつ症状との関係も、躁状態は明るく楽しく多弁で活動的、うつ状態は暗く悲しく寡言で不活発、というようにすべて陽性あるいはすべて陰性の性質が揃うとは限らず、種々の混合状態(mixed state)がある。たとえば激越(agitation)は混合状態で最も典型的に認められる症状である。自責的なうつ状態での責任意識の強力さや要求水準の高さには誇大性を感じることがある。心気症者の身体不調への敏感さやとらわれは、うつ病というよりむしろ躁病の精力的な要素が感じられる場合もある。
躁とうつは反対で、患者さんの状態は、縦軸の数直線状のどこかの地点で表現できると思うのは間違いである。
躁とうつは混合する。だから、横軸を時間にして、二種類の、関係はするが独立した曲線を描くことができる。
これがどのような関係にあるのか、それが探求の内容である。
自責的なうつ状態の中に、躁的な誇大性を感じ、うつ病の典型である心気症者の中に、躁病の精力性を観察する。このあたりに深みがある。
精力性は強力性ともいい、sthenic 、反対は弱力性で asthenic である。ふつう、asthenic をうつ病に関係する指標として抽出するのだが、そうでばかりもないところに、議論の展開基点がある。うつの内部で、強力性と弱力性がどのように関係しているのか、その構造の様態が、問題となる。
うつ症状と心因性あるいは神経症性の症状との関係も明快でなく、いろいろな議論がある。病前性格論や状況論(昇進・引越し・荷降ろしなどを契機とするうつ病)で従来から言われていたように、うつ病は純粋に心因性ではないが心因的出来事が大いに影響するという認識が一般的である。神経症症状による防衛が抑うつの深化を防ぎ、うつが軽症化、長期化するという考えがある。実際軽症うつ病の多くにいわゆる神経症症状を伴うことが多い。うつ病が遷延する要因の一つとして「神経症化」が挙げられている。一方、内因性うつ病で病相期に語られた神経症的葛藤が病相軽快後に消失してしまう例があるが、精神療法の適応として深追いすると、かえって遷延させる場合があるので注意を要する。
「神経症症状による防衛が抑うつの深化を防ぎ、うつが軽症化、長期化するという考えがある。」ここを正確に診察していくのが、20年前の診断学だった。「内因性うつ病で病相期に語られた神経症的葛藤が病相軽快後に消失してしまう例があるが、精神療法の適応として深追いすると、かえって遷延させる場合がある」このような知恵がないと、実際、治療にならない。
双極性と単極性の区別に大きな影響を与えたレオナードの内因性精神病の分類体系では、気分障害に相当する病相性精神病の項は、思考・感情・意欲がすべて障害されている純粋メランコリーと純粋躁病、思考と意欲はそのままで感情面だけが病的に変化している純粋うつ病と純粋多幸症、メランコリーと躁病の症状を混在させながら両極に振れる躁うつ病、に分類される。純粋うつ病と純粋多幸症は、障害されている感情面の特定の層によって病像が異なるとされ、さらにこまかく分類される。純粋うつ病の中には焦燥性うつ病、心気性うつ病、自責性うつ病、猜疑性うつ病、不関性うつ病という亜型が挙げられているが、表面に現れた神経症的症状による分類ともみられ興味深い。また軽症慢性例や、心理的要素が一見原因のようにみえるが実際は病的感情が内容を求めているだけである場合や、焦燥性うつ病の回復期に病気に由来する不安が見過ごされ、わがままや悪意と受け取られる傾向についての記述がある。
思考・感情・意欲を抽出したとなると、すぐに、ドーパミン、セロトニン、ノルアドレナリンに還元したがる傾向は困ったものだ。
「心理的要素が一見原因のようにみえるが実際は病的感情が内容を求めているだけである場合」というような解釈センスが昔は共有されていた。
「焦燥性うつ病の回復期に病気に由来する不安が見過ごされ、わがままや悪意と受け取られる傾向」というように観察してもらえる患者さんは幸いではないか。「わがままや悪意と受け取られる」のでは救われない。
うつ病の笠原-木村分類(一九七五年)では、I.メランコリー性格型うつ病、Ⅱ.循環型うつ病、Ⅲ.葛藤反応型うつ病、Ⅳ.偽循環病型分裂病、Ⅴ.悲哀反応、Ⅵ.その他(器質因性など)、に分けられる。第Ⅲ型-葛藤反応型が気分変調症と重なりが大きいが、持続的な内的葛藤などに由来する神経症性の範囲のうつ状態であり、薬物への反応は不良という。広瀬はその分類に当てはまらない一類型として「逃避型うつ病」を提唱したが、職場など場面限局的な抑制主体の典型的内因性うつ病像と復職を前にしての不安恐怖症状との対照が目立ち、典型的うつ病の部分は、最初は治療反応性が良いものの次第に遷延化の様相を呈するという。
逃避型うつ病で言われる、不安恐怖の観察は、今日に引き継がれている。
社会の変化、個人の変化もあるが、制度の変化も大きいだろうと思う。保健室があるから、保健室登校が増えたのか、保健室がなかったら、もっと大変なことになっていたのか、そんな話。
気分変調症の成り立ち
抑うつ神経症と気分変調症の疾病学的理解のためには、DSMの亜型分類の変遷を理解しておく必要がある。DSM‐Ⅱまでは、抑うつ神経症の本質は神経症であるとして神経症のカテゴリーに入れられていた。典型的な内因性うつ病(メランコリー)ではないうつ状態として、軽症、慢性、心因反応性、性格因性、神経症症状を伴う、などの要素を持つ多種多様なうつ状態がすべて抑うつ神経症に含まれ、混乱がみられた。そのような従来と様相の異なるうつ病の増加に対して、抑うつ神経症として捉えて精神分析的接近をすることではうまくいかず、新たな捉え方による分類が必要となった。
昔、DSMの準備委員会のようなものに出掛けたことがある。主な話題は、地域的に特色のある病態をどうするかといったことだったと思う。中国によく見られる何とかとか、そんなものをどう分類していくか。民俗学的な領域としていいのか、精神障害の領域としていいのか、「原住民」の意見を聞きたいということのようだった。まあ、英語も満足に話せないような人間は、原住民と思われたに違いない。
気分変調症の概念の成立に貢献したアキスカルの一九七八年の有名な論文によれば、初診時診断で神経症性うつ病(neurotic depression)とされた二〇〇例の三~ 四年間の追跡調査で、原発性気分障害となったものが四〇例、そのうち双極I型が四例、双極Ⅱ型が二四例、単相あるいは反復性の単極うつ病一八例、慢性うつ病四例であり、続発性気分障害となったもののうちでは不安神経症八例、ブリケ病(心身症的なヒステリー)八例、アルコール症七例、身体疾患による二次性一〇例などであり、最初の診断は維持されないものか多かった。診断名とは別に「性格的」要因が認められるものが全体の二四%あり、予後不良を予測させた。この論文の影響や、病因論を廃するというDSM-Ⅲ(一九八〇年) の基本方針によって、抑うつ神経症の用語は使われなくなり、気分障害のカテゴリーに入れられる気分変調症の用語が通用することになった。同時に導入された多軸診断の方法によって性格的な要素は第二軸で表された。
ということです。
DSM‐Ⅳ の操作的診断基準では、気分変調症は大うつ病より少ない数(抑うつ気分に加えて六項目中二個以上)のうつ症状が二年以上の長期に続くというだけになってしまい明確でなく、今のところ異種性をはらみながら軽症慢性例を気分変調症として一括している。二年以上の持続という条件で、経過とともに他の診断になる例は、ある程度除外される。軽症なら医療の必要性は小さいようにも思われるが、症状が長期間持続することによる社会的機能の損失の程度は大うつ病を超えるとさえいわれる。また、九割以上が経過の中で大うつ病を発病する、すなわち重複うつ病(double depression)の形をとるため、大うつ病で受診に至る時には、すでに長期間未治療のままの慢性状態で経過していることが少なくない。同じ分類体系の中でも軽症の大うつ病、非定型うつ病、大うつ病の残遺状態などとの本質的な違いは、なおあいまいなままである。若年発症の一群については、AD/HDや統合失調症初期との関連も議論の余地がある。
一種のくずかご。くずかごがないと分類はうまく行かない。でも、くずかごが一人歩きして、気分障害の一種となってしまっている。「議論の余地がある」というのは控えめな表現で、その心は、「きちんと診断しなさい」ということだと思う。統合失調症を見逃すのはよくない。
アキスカル(一九八三年)は慢性うつ病を、①晩発性の慢性原発性うつ病、②慢性続発性うつ病、③早発性の性格因性うつ病、に三分し、さらに抗うつ薬などへの反応性から③を二つに分け、薬物が有効でないものを性格スペクトラム障害、有効なものを準感情病性気分変調症としている(図1)。準感情病性気分変調症が中核群で、薬への反応性以外にも、REM潜時(入眠からREM睡眠までの時間)が七〇分以内、気分障害の家族歴、などが原発性気分障害と共通するという。さらに準感情病性気分変調症の中には、薬の影響や断眠あるいは自然経過で軽躁病相となるような、気分循環性障害や双極Ⅱ型と近縁のものがあるとされる。
こうなると話はますますややこしい。
DSMⅣより明確なアキスカル(一九九一年)の気分変調症の定義は、以下のようである-----大うつ病の残遺状態ではない二年以上続く軽症の慢性うつ病。パニックや恐怖症を前駆として持たない二四歳以下の緩徐な発症。持続的ないし間歇性の経過。以下の特徴の外来治療で済むもの:典型的には午前中に悪い陰うつないし不快な気分、低い自己評価・罪責念慮・悲観的表情と自殺念慮、不眠・過眠あるいは過食、疲労感と社会的引きこもりへの傾向。
なるほどな。これも一理あるのだ。
このように、気分変調症の考えにおいては、従来の抑うつ神経症の考えと異なり、治療方針も含めてあくまでも気分障害のヴァリエーションとして捉えようとする姿勢が貫かれている。
それでいいわけはないよねと言っているようだ。
気分変調症の薬物療法
以上のような診断の背景にある多くの要因が、薬物療法にも影響を与える。抑うつ神経症として捉えられていた時代には精神療法の補助として抗不安薬や睡眠薬が中心の処方であったが、イミプラミンやクロミプラミン等の三環系抗うつ薬が不安や強迫などの神経症症状にも有効なことが知られるとともに、気分変調症へと名称や捉え方が変更され、抗うつ薬の使用が第一選択の地位を与えられた。アキスカルは薬物療法の重要性を強調し、「性格」障害を生物学的枠組みで捉えなおすことで、「困難」例への新たな薬物療法に道を拓くばかりでなく、逆転移の減少によってもより効果的な治療が可能になるという。
『「性格」障害を生物学的枠組みで捉えなおすことで、「困難」例への新たな薬物療法に道を拓くばかりでなく、逆転移の減少によってもより効果的な治療が可能になる』これは患者さんにとって大きな朗報ではないか。
薬物療法上は、何らかの阻害要因のため病相が長引いている遷延性うつ病との共通面が大きいと考えられる。服薬期間は、単相の大うつ病では軽快して数力月後に漸減中止するのに対して、気分変調症では軽快した場合にも再発予防、あるいは良い状態の維持のため服薬は長期間続けるのが普通である。重複うつ病の場合、急性期の治療は同じでも大うつ病から回復した時点で気分変調症はまだ残る場合が多く、やはり長期戦が必要となる。長期の服用に堪えるように副作用や依存性への配慮がよりいっそう必要になる。
そうは言っても、簡単ではない。
(1)抗うつ薬
軽症であるからと言って少量で漫然と続けるのではなく有効でなければ増やして充分量を使うべきであるという意見が多い。効果の判定に最低でも三ヵ月続ける必要があるという。有効性については、「(フルオキセチン有効例の)多くが生まれて初めて生きる喜びを経験したと述べた」という報告もあるが、大うつ病と大差ないという意見や、ほとんど無効という意見まであって、一定していない。有効という判断の基準の違いや、気分変調症や抑うつ神経症という診断が使われていても対象が違うことが要因と思われる。大うつ病の場合よりは劣るが、無効でもないというくらいのところであろうか。
「有効という判断の基準の違いや、気分変調症や抑うつ神経症という診断が使われていても対象が違うことが要因と思われる。」こんなことを平気で書いているが、つまり、DSMはうまく機能していないと指摘しているのだ。DSMは対象を同じに限定して、有効性の判定を正確にするためのものなのだから、それができていないということは、もうひとがんばりというところだ。単純に、ざるの網目を細かくするだけで、ずいぶん違うと思うけれど、そうもいかないのだろう。
抗うつ薬の種類はどれが良いということはなく、合う薬は個人差が非常に大きい印象がある。従来の三環系、四環系よりSSRIやSNRIを推奨する意見もあるが、うつに対する効果が優れているというより有害作用が少ないからという理由のようである。
ニュートラルな意見。製薬会社お抱えの教授が多い中で、公平な意見。
有効例がある反面、躁転や、「神経症」的な症状の増悪や、身体的副作用に過度に敏感な例も多い。抗うつ薬がかえって焦燥感をあおって危険な状態になる場合があることは以前から言われているが、このような例には改めて注意か必要である。さらにラピッドサイクラー化や遷延化につながることもあるという。SSRIの離脱症候群が最近注目されたが、SSRIは気分変調症に多用されており、切り替えの際には原疾患の症状とあわせて配慮を要する。即効性を期待してアモキサピン、消化器症状などの心身症状がある例にスルピリドを処方することがあるが、アモキサピンの代謝産物(抗精神病薬と類似)やスルピリドによる副作用としてパーキンソニズムやアカシジアが出現し、副作用止めとして抗コリン薬か必要になることもまれではない。
そのように言われています。アモキサピンについては、最近は、SDAに似たプロフィールと考えてよいのではないかとの見解があり、これはむしろ、肯定的に評価されている。
スルピリドについては、ないかの先生が気軽に使うようで、副作用を考えると信じられない。生理を止めて、乳汁を出したいのが望みなら、使えばいいけれど。
(2)抗不安薬(ベンソジアゼピン)
不安緊張などの神経症症状や心身症状が強いとき、抑うつ「神経症」の名の通り、抗うつ薬を使わなくてもアルプラソラムなどの抗うつ作用で充分な例もある。しかし効果が次第に落ちてきて、決められた用量を超えて依存症になることが起こりがちである。特に短時間作用型でなりやすいため、長時間作用型のロフラゼプ酸エチルや、最初から抗うつ薬のほうか良いという意見もある。脱抑制・攻撃的などの奇異反応と言われる状態を惹起することもある。うつ病の慢性化を引き起こしやすいので短期の使用にとどめるべきであるという意見がある。睡眠薬は、短時間作用型は依存性や離脱症状、長時間作用型は翌日への持ち越し作用が長期連用に伴って特に問題になる。
Star*Dでアルプラゾラムは別格の扱いをされていて、やはり別格なのかと思った次第。
依存症については、米国の政治的問題なのか、日本の鈍感さの問題なのか、両方なのか。しかし少なくとも、何十年も使い続けて、QOLを改善できている人も現実にいて、あの日野原先生も、ベンザリンが安全でいい薬だといって、継続投薬しているのだ。
最初から抗うつ薬がいいという話は、米国で、何でもかんでもSSRIの流れだろう。デパスみたいにパキシルを使っている。でもそうなると、パキシルのセロトニン仮説が怪しくなると私は思う。
(3)気分安定薬(mood stabilizer)
準感情病性気分変調症を中心に、抗うつ薬で興奮状態が起こる例などで、双極性障害に準じたリチウム、バルプロ酸、カルバマゼピン、クロナゼパムなどの気分安定薬が奏功する場合がある。抗うつ薬に付加して強化療法として使うことも一定の効果が期待される。
リチウム、バルプロ酸、加えて、ジプレキサ、セロクエルなどは、選択肢として、頭におきたいものだ。
(4)モノアミン酸化酵素阻害剤(MAOI)
内因性うつ病と反対の夕方悪くなる気分の日内変動や過眠・過食、不安恐怖症状、対人関係での拒絶に対する過敏さなどを特徴とし、MAOIの効果がその他の抗うつ薬以上に大きいとされる「非定型うつ病」の概念があるが、DSM‐Ⅳの分類体系では気分変調症の中にも「非定型の特徴をもつもの」として特定されて一部が含まれる。服用中はチラミンを含むチーズ、ソーセージ、ワイン、等の食物の制限を要する。フェネルジンや可逆性モノアミン酸化酵素A阻害剤であるモクロペミドがあるが、日本ではまだ認可されていない。
認可してもいいと思うが、どうだろう。
(5)その他
リタンセリン(5-HT2拮抗剤)、アミスルプリド、トリフルオペラジン、などが有効な例があることも報告されている。これらは抗精神病薬ということになり、非定型精神病や統合失調症の初期と薬物療法の面で似てくることになる。しかし抗精神病薬は慢性化の原因となるので、短期間の使用とすべきという意見もある。甲状腺剤が強化療法として用いられることもある。
漢方薬の可能性も研究したい。
薬物療法以外
軽症であるほど患者の個性的な特徴が病像に及ぼす影響が強いのに対し、重症になると疾患の特徴が強くなって患者の個性的な特徴が出にくい、すなわち軽症ほど病像は均一でなく修飾因子が増えるとのラングの指摘がある。その意味では大うつ病に比べてよりいっそうさまざまな個別的側面に配慮しながら治療計画を立てる必要があり、一般論には馴染まない特徴と言える。
トルストイみたいだ。
中心となる薬物療法を補完する精神療法的配慮としては支持的・実際的な心理教育、環境調整、対人関係療法、認知療法、家族療法、SST、森田療法などの方法が試みられている。症状の軽減、再発予防、社会適応の改善が目標とされる。易怒的、衝動的、不機嫌な患者には治療のはじめから明確な限界を設定する必要がある。精神分析的治療は効果が証明されていないが、若年のアイデンティティの確立に障害のある例には、力動的精神療法は行ってみる価値がある。
要するになんでも。
気分変調症では従来の内因性うつ病の標準的な対応法と違ってくるところも多々ある。たとえば、うつ病はいねば心理的疲労による脳の心身症であり休養が必要であると告げ、休養や興味の持てる気分転換活動をこころがけてもらうことが第一であるが、慢性の軽症うつ状態ではむしろある程度の仕事が治療効果にもつながるようであり、休ませることは生き甲斐を奪いかねず、また目途のつかない長期休暇も現実的でない。活動は優先順位をつけ、休めるときには徹底的に効率よく休み、適度なバランスを保つようにする。
気分変調症と言っても、なかみはいろいろなものを含んでいるのだと言ってきたのだから、このような括り方はどうなのだろう。単に紙数が足りなくなったのだろう。
うつ病の予後の見通しは三~六ヵ月程度で必ず治ると最初に保証するのが重要であるが、気分変調症ではそうはいかない。個人差か大きく、試行錯誤的にはなるが、より良い方向を目指して希望をもって行きましょう、というように説明することになる。うつ病では重大な決定は病気が治るまで先延ばしにすることが原則であるが、気分変調症では、どの程度に回復したら治ったとするか判断が難しく、期限のある事柄の場合など、その時点での必要性などによって決めたほうが良いこともある。うつ病の人に励ましは有害であるとされるが、不活動とうつ気分との間で悪循環になっている時には、行動に向け少々プッシュすることが役立つ場合が多い。
「場合が多い」というが、それはどんな場合なのか、知りたいし、ということは、そのために、細分化が必要なのだという結論になる。
おわりに
気分障害の一類型としての気分変調症の治療は、かつての「抑うつ神経症」と捉えられて精神療法が中心であった時代と比べて、薬物療法が主体となってきている。しかし現状では概念がなお不明確で薬物療法の標準は確立しておらず、薬物療法が主体である割には不充分・不適切になりがちである。
そうですね。
一方、薬物療法以外では、葛藤を過大評価して無益に精神療法を適用することがなくなった反面、大うつ病よりも多彩な個別の心理社会的要因に対する配慮は、むしろ軽視されがちである。長期的・包括的な視野に立った対応が望まれる。
はい。でも、一体どうすればいいのだろう。
〔参考文献〕
Akiskal,H.S.& Cassano,G.B.(eds.) Dysthymia and the Spectrum of Chronic Depressions,The Guillford Press,1977.
『臨床精神医学(特集・気分変調症の臨床)』二七巻六号、一九九八年
『臨床精神医学(特集:軽症うつ病の臨床)』二二巻三号、一九九三年
神庭重信、坂元薫、樋口輝彦『気分障害の臨床-エピデンスと経験』星和書店、一九九九年
笠原嘉『軽症うつ病― 「ゆううつ」の精神病理』講談社現代新書、一九九六年
広瀬徹也『抑うつ症候群』金剛出版、一九八六年
臨床心理士採用模擬試験 うつとパーソナリティ 津田先生
問1
以下の文章で、筆者である津田先生は、「精神病理学は,神経症圏,人格障害圏でうつを示す人の全体像に対しては,未熟で依存的,葛藤が多く他責的という記述に終始する傾向にある.その点,精神分析的記述は,ときに高い迫真性をもって,この領域の患者のパーソナリティ構造を明るみに出している」と述べ、「ときに」有効と思われる、精神分析的記述も援用しながら、メランコリー型、依存型、回避型、soft bipolar などについて論じているが、その論述の中心は、メランコリー型を形成する2要素についての考察である。その2要素の抽出にあたっての方法論的問題、各性格タイプにおいて2要素がどのような様体で存在しているか、簡潔に述べよ。
問2
内因性うつと対象関係性うつの鑑別について要点を述べよ。
問3
筆者は「内因性うつ」の範囲を現時点でどのように考えたらよいと提案しているか、述べよ。
問4
文中、「うつ病患者の素質的基盤として推定される,私的自己の方が自己愛的に過剰備給される傾向と,メランコリ―型性格の基本的特徴である役割への過剰な同―化とのあいだには,矛盾がある.発病の後になって,この矛盾は徐々に炙り出されてくる.性格の殻が割れて,公的役割に自己を寄り添わせておくことが維持され得なくなれば,回避的傾向が前面に出てくる可能性がある.」と述べている部分について、臨床経験を例示しながら、具体的に説明せよ。
注:日本語になじんでいない人のために、末尾に Author's abstract を付す。
*****
精神神経学雑誌 vol.107 12-2005 1268-1285頁
うつとパーソナリティ
津 田 均
Hitoshi Tsuda: Depression and Personality
うつとパーソナリティの関係は伝統的精神病理学がもっとも成果をあげた領域であるが,現状としては,典型的なメランコリー型を示さない内因性の症例への洞察が不十分である,神経症性,人格障害性のうつに対する類型的把握に薄いといった問題点がある.
メランコリ―型性格には,その精神病理学的構想の根本から2要素が含まれており,このことは実証的研究からも示唆される.第1の要素は,共生的関係の希求,両義性許容不能から成り,これにさらに,私的自己への過剰な自己愛備給を含めて考えることができる,第2の要素は,秩序性と,役割への過剰な同―化である.メランコリー型はこのふたつの要素の間の矛盾が覆われることによって成立しているのに対し,メランコリー型の辺縁に位置する性格類型では,この矛盾がすでに露呈していると考えられる.このような性格類型としては,依存型,回避型,soft bipolar typeが挙げられる.
この辺縁型の性格類型は,神経症的,人格障害的な様相を呈するが,本来の神経症圏,人格障害圏の抑うつは,さらにその外側に広がっていると考えられる.その中には,対象関係因性と呼ぶべき重要な―群が存在する.内因性の領域と対象関係因性の領域は,主体と社会との関係,両価性,身体症状の占める位置などの点で対比され得る.前者では,社会的要素は主体の周囲空間の背景を構成するに留まるのに対し,後者では,個人の対人葛藤は社会的要素と密接に絡まっている.前者の患者は現実に対する両価的感情を自己の内に保持することが困難で,同調性により現実に適応しているのに対し,後者の患者は,両価性の中での揺れ動きが閾値を超えて否定的方向に傾いたときに自己に打撃を蒙る.前者の領域では,身体の状態性と心理的事象が揮然―体となった場で症状が生じているのに対し,後者の領域では,象徴的理解を介して心理面から身体症状を理解することがある程度有効である.以上の対比は,治療方針を決定する上で臨床的意義を持つと考えられる.
<索引用語;うつ,パーソナリティ,内因性,神経症性,対象関係>
著者所属 名古屋大学学生相談総合センタ―,大学院医学系研究科精神健康医学,Student Counseling,Department of Psychopathology and Psychotherapy,Graduate School,Faculty of Medicine
Ⅰ はじめに
「うつ」と「パーソナリティ」の関係を探りながら精神医学の歴史を遡ることは,深く井戸を掘り進むことに似ている.それはときに迷路の様相を呈するが,けっして枯渇した井戸ではない.この領域では,現在,精神病理学及び精神分析学固有の研究発展と実証主義的パラダイムに基づく研究が,相補うとともにときに綱引きをしている.精神病理学的論考は,実証主義からの検証に耐え得るかという問題を抱えている.しかし,実証統計的研究にも,事象の理解における質と深さの次元を十分に考慮できないという問題点がある.統計的に呈示されるデータは,しばしば乾き切った地面の様相を呈ずる.歴史の井戸は,そこに解釈を与えて潤いを復旧させるだけではない.ときには,地面がすでにひび割れているのを整復する可能性を垣間見せる.
本論では,内因性の「うつ」から神経症圏,あるいは人格障害圏の「うつ」に渡る範囲において,そのパーソナリティを検討する.その際限定した範囲で実証統計的研究にも触れるが,それらはあくまで,精神病理学全体の流れの中で,それにひとつの方向性を与えるものとして取り扱うことにしたい.
Ⅱ 実証主義的方法に関連する2つの間題点
実際,「うつとパーソナリティ」に関する現在の研究の動向には,厳密な意味で実証主義的方法論に内在する問題とは言えないにしても,それと連動した問題点がいくつか現れてきている.はじめに,そのうちの2点に触れておきたい.
1.気分変調症を感情障害と括ることの問題
その1つは,気分変調症という,神経症性うつ病を引き継いだ診断カテゴリーの取り扱いの現状である.
このカテゴリーがDSM-IIIから採用された経緯については,すでに詳細な紹介もされている.要点を述べるならば,この変更をもたらした主な要因はふたつあり,そのひとつは,「神経症性うつ病(neurotic depression)」とひとくくりにされてきた群が,均質な群ではないという臨床観察であった.たとえばAkiskalらは,経過を追うことによって,この群が,単極性,双極性の感情障害の患者,人格障害,強迫性障害,摂食障害などが主な患者,身体疾患に付随する抑うつ状態の患考などから成り立っているとしている.今ひとつの大きな要因は,DSM全体から神経症概念を削除するという抜本的な変更であった.
ところが現在,この診断カテゴリ―について,しぼしぼ留保なしに,「感情障害である気分変調症」といった表現がなされる.このような言明は,このカテゴリーの成立のもととなった臨床観察と相容れるものではない.このことは,実証のために設定された規準が,概念と結びついて容易に―人歩きを始めることを示している.現実には,この診断力テゴリーは,そこにどのような異種の症例がはいりこんでいるかを不断に検討していかなければならないカテゴリ―であるはずである.
2.実証主義的パーソナリティ研究における時間的観点の欠落
もう1点取り上げたいのが,実証的なパーソナリティ研究の持つ問題点である.
一般にうつ病に関連した研究では,パーソナリティのほかに,気質(temperament)という概念も用いられる.この場合,概ね,気質は後天的影響の少ない特徴,パーソナリティは遺伝要因の上に環境要因が働いて出来上がった特徴と区別される.現在,気質,パーソナリティについての研究の中心は,記述的,現象学的研究から質問紙を使った研究に移行しているが,質問紙の構成自体は,Kraepelin,Tellenbachなどの伝統的な精神病理学的記述に負っているものが多い.現在汎用されているものでは,CloningerによるTCI(Temperament and Character Inventory)が,このような出自を持たないが,最近のTCIを用いた研究では,伝統的精神病理学との対比も意識されている.
しかし,質問紙がどのような構想に基づくにせよ,質問紙の結果はある時点で個人が自らを振り返った結果である.それにもかかわらず,通常の質問紙研究は,このことの持つ意味自体を考察せず,病前の性格を客観的に抽出しようとする.たとえば,retrospectiveに患者が病前性格を評価する研究では,評価時に残存している抑うつ症状の自己評価への影響を取り除くことが配慮され,さらにretrospectiveな研究であること自体が研究の限界であると付されるに留まる.
これは,実体として病前性格をとらえ,それを病因論,疫学,予防医学に生かそうとするかぎりにおいては,正しい態度であろう.しかしそもそも,人間の過去の意味は,つねに未来の側から新たに照らし出されて変わるものである.Freudの事後性(Nachtraeglichkeit,それをフランズ語圏でひきついだapres-coupといった概念は,その人の過去に位置するある側面が,事後的,retrospectiveにはじめて姿をあらわす,あるいは場合によっては書き換えられることを含意している.
もちろん,このような時間的観点を含んだ考え方は,おもに,神経症圏の症例の経験に基づいている.内因性のうつ病においては,それに罹患することが,「その後の人生に何らの帰結をもたらさないように見える」と言われることさえあり,過去と現在,未来との絡み合いはあまり重視されてはこなかった.しかし,明らかに内因性の特徴を持つうつ病患者の場合においても,過去の自己への評価を変化させる要因は,抑うつ症状による評価の歪みだけとは限らない.たとえば,うつ病の発病それ自体が,そのような変化のひとつの要因となるような場合がある.うつ病に罹患してから「自分の性格は実はこうだったのではないか」と述懐し始めるような人は存在しており,そのような内省のすべてが,病相が過ぎれば跡形もなく消えるわけではない.
このような内省は,何らかの自己不全感,葛藤を伴う病態を残存させる.それを,内因性のうつ病の「抑うつ神経症への移行」と考えるべきかどうかは,重要な争点である.ここでは,神経症圏の症例とは違った意味で,「発病によってはじめて明らかになる過去の自己の性格」とでも呼ぶべきものを,内因性のうつ病において考えてもよいのではないかということを述べておきたい.うつ病の精神病理学は,つねに,病前性格の検討と発病状況論が結びつきながら発展してきた.このとき,Kretschmerの「敏感関係妄想」の構想が引き継がれ,病前性格が―役買う形で発病誘因的な状況が構成されてしまうことが示されてきた.しかし,病前性格,発病状況論は,発病状況が構成されることによってはじめて明るみに出されるような「病前」の性格の弱点,特徴を発見してきたのだと考えてみることもできる.このような逆向きの時間的観点を含んで性格を考えることは,実体として「病前」性格を考えたり,図式的に,病前性格,病相中の性格,病後の性格を区別したりするのとは異なった臨床的意義があるはずである.
Ⅲ 伝統的な精神病理学の課題
それならば,伝統的な現象学的方法の成果が現在の臨床状況に対して十分なのであろうかと振り返ると,そうとは言えない側面がいくつか存在する.
1.現象学的精神病理学の神経症圏への手薄さ
まず,「神経症」よりの領域については,コンセンサスが得られるような範囲の特定が困難で,しかも類型的把握の成果に薄いことが指摘できよう.
たとえば,笠原,木村分類,あるいはその改訂は,この領域についても,簡明にして要を得た記述をわれわれに呈示している.しかし,ここ20年ほどのあいだに徐々に認知されつつある非定型うつ病(atypical depression),soft bipolar spectrumといった概念は,従来どちらかというとこの領域に属するとされてきた症例の中にも「内因性」の症例が存在していることを示唆しているものとも解釈できる.そのような考えをどこまで取り入れ,実践に生かすかは,これからの課題である.
さらに,精神病理学が,内因性の領域を考察の対象の中心としていて,内因性以外の領域の「うつ」にもともと手薄であったことは否めない.精神病理学は,神経症圏,人格障害圏でうつを示す人の全体像に対しては,未熟で依存的,葛藤が多く他責的という記述に終始する傾向にある.その点,精神分析的記述は,ときに高い迫真性をもって,この領域の患者のパーソナリティ構造を明るみに出している.ただし,精神分析の成果については,理論的には,ある学派の図式を,診断区分を考慮せず―般化して用いているのではないかという疑いが,臨床的には,精神療法的関係の続かない患者,身体的治療が中心となる患者を除外した狭い範囲の経験に基づいているのではないかという疑いがないわけではない.したがって,それを―般臨床に組み込むには何らかの工夫が必要であるように思われる.
2.メランコリー型の概念が通用する範囲の限定
―方,内因性の領域については,古典的精神病理学の精華であるところのメランコリ―型性格とその発病状況論の通用する範囲が限られてきているということがあげられよう.メランコリ―型性格が,共同体が協調と進歩という目標を共有することのできた時代に適応的であった性格であり,またそのような時代の産物なのではないかということは,しばしば指摘されてきた.メランコリー型が単極性うつ病患者に多く見られるということが実証研究の枠組みの中で証明され得るかということについても,否定的結果も混在して,結論は定まっていない.
しかし,仕事の領域に几帳面に熱中し,借りを作ることに落ち着いてはおられず,慣れ親しんだ空間,人々の中で安定しているような人が,仕事の負荷に応じきれなくなったとき,あるいは逆に,仕事の中にうまく巻き込まれて活動し続ける状態を維持できなくなったとき,さらには周囲との調和が板ばさみ状況や転居,転地などによって否応なく崩れたときにうつ病を発症し,生気的(vital)症状を呈するという図式の当てはまる症例は,現在でもよく見られる.Arieti,飯田などが,メランコリ―型,ないし類似の性格類型が時代精神からずれ始めていることを指摘して30年以上になるが,それは,減少しているかもしれないが,消滅してはいない.はるかに長い期間の歴史を振り返ってみることも有用であろう.秩序性がメランコリ―性格の基本標識であり,病相に陥る時点の前後からその秩序が維持され得なくなるというのがTellenbachの論述の示すところであるが,Lepeniesの著作を信じるならば,秩序の抗メランコリ―作用という主題は,ほぼ全ヨ―ロッパ史的に存在しているのである.
Tellenbach自身は,「メランコリー」と診断されてきて彼が対象とした患者全員に,メランコリー型の性格構造が見出されたと述べた.現在では,通常内因性のうつ病とされる患者のすべてがメランコリー型に属するとするには無理があると考え,他の類型を並列させて考える論述が―般的である.しかし,その場合,メランコリ―型以外の類型はまったくメランコリー型とは独立,無関係なのかという疑問が生じてくる.次に,われわれはまず,内因性の側から出発し,メランコリー型の内部を検討することにより,メランコリー型とメランコリー型の外部とをつなぐ通路が見えてくるのではないかという立場から,実証的研究と精神病理学的論述を検討してみたい.
IV メランコリ―型(Tellenbach)の内部と外部
1.メランコリー型を構成する2要素
メランコリー型についての実証的研究を振り返る場合,メランコリー型の性格傾向をとらえる目的を持ったいくつかの質問紙が,お互い微妙に異なっていることをおさえておく必要がある.現在おもに用いられるのは,ZerssenのF-list,同じくZerssenによって作られたミュンヘン性格検査(MPT)のうちの硬直性(rigidity)の項目,笠原による質問紙などである.仕事の領域における几帳面さ,徹底性といった項目はいずれにも共通しているが,MPTの硬直性は,その項目の多くが,かなり杓子定規な義務,計画,仕事中心主義の人という印象を与える表現になっている.笠原による質問紙は,対人関係での対決回避,他者評価への過敏さ,他人の要請を断るのが苦手といった項目が多く含まれているのが特徴である.
このように,それぞれの質問紙は,中核的特徴を共有してはいても,それぞれが,メランコリ―型性格の異なった側面に焦点を当てている.Kronmuellerらは,多種類の質問紙を用いた調査からこのことを明らかにして,さらにメランコリ―型性格自体の多面性に言及している.ここでは,Uekiらによる簡明な結論を参照したい.彼らは,臨床群と健常群への調査から,笠原のスケールについて,それが,対人関係の円滑さに関するものと社会規範に関するものとの2つの因子を中心とする多因子から構成されていることを示している.この調査は,同時に,うつ病群と健常群で有意差があったのは,対人関係の因子の方のみであったことを述べているが,硬直性のような社会規範的因子中心の項目も有意差を持つという報告も多いので,ここではこの点については立ち入らない.精神病理学的に興味深いのは,このような2因子が存在するという事実と,メランコリー型がその2因子を取りまとめたものであるとするならぼそのことにはどのような意味があるのかという問題である.
類似の2因子性は,実際,Tellenbachの議論にも,それを引き継いだKrausの議論にも,その根本から存在している.
たとえば,Tellenbachは,メランコリー型の人が共生的関係を結ぶ傾向について述べ,それをFreudの言う自己愛的対象選択に結びつけて,メランコリー型の特徴を持つ母親が同じ素質をもった娘を選び出してメランコリー型に養育し立てるというような,印象的な臨床記述に適用している.その―方で,彼は,日常生活における秩序正しさへの志向を,この性格類型の基本特徴としている.この2つの要素は,単純に一つに結ばれるようなものには見えない.それにもかかわらず,Tellenbachの記述では,共生的関係が,「近さ」へ向う対人関係の秩序という観点に含められて考えられていて,2要素がひとつに合わさっている.
同様のことは,Krausの著述についても指摘することができる.Mundtらは,内因性躁うつ病患者についてのKrausの議論の中心を,両義性許容不能と,過剰な規範性のもとに役割に他律的に同―化する傾向との2点に見ている.両義性許容不能は,感情面でも認知面でも,両義的な要素を同時に保持してそれに対処することが存在レベルで困難になっていることを指した概念である.このような存在様式をもった人がなぜ他律的に過剰な規範性の中に置かれることになるのかというのは,自明のことではない.したがってここでも,実は2つの要素がありながらそれらがひとつに結びつけられて議論が展開されていると考えられる.
このような2因子性は,メランコリー型が,共生的な関係を持とうとする傾向,あるいは振れのない感情,認知を持つ傾向を,規範的に価値づけられた成果を達成する努力を几帳面に行うことへ振り向ける仕組みが介在することによって形成されたということを示唆している.ここは,社会価値が家族を介して性格形成に影響を与える地点であり,この地点で生じていることについて信頼に足るモデルを呈示したのが,Cohenら,Arietiなどの対人関係学派であったと言えよう.彼らの議論とTellennbachの議論をふまえてこの仕組みについてまとめるならば,以下のようになる.前(躁)うつ病患者の親は,子どもの教育について,その義務の重荷に高い感受性と不安を持っている.そのような親は,社会規範に従った成果をあげる方向へ子どもが寄り添わないと愛情を撤収するというメッセージを出す.それは,特に自分と似ていて自分と共生的な関係を結ぶ素質のあるような子ビもを選んで行われる場合もある.子どもの資質もまた,彼らをして,この要請に正面からこたえて親からの承認を受けようとする方へ向わせる.こうして子どもは,愛情と自立の獲得は具体的な努カとその成果の達成という迂回路を経て得られるものであるというシェ―マを身につける.
2.メランコリー型とつながりを持つ辺縁型としての依存型
ここで問題となるのが,このような適応状態に葛藤を持たず,発病後もそこに戻っていく患考のみがメランコリー型であり,そうでない人は,それとはまったく別の類型なのかという点である.
確かに,メランコリー型の人は,通例,少なくとも発病までは,このような適応に疑問を抱かず,そのように形成された自分の性格の弱点にも目が向かない.社会の中で自立しているとは,彼らに日頃から課されている要請に「遅れをとらず」にいることであるという論理の内部にいるからである.熟達の精神分析家は,この適応状態の無理,彼らの病前からの不幸を指摘している.それをことさらに強調することが好ましいことであるかどうかはおくとして,患者自身が自己の病前の適応の余裕のなさと不自然さに盲目であったことは否定できない.しかし,この盲目さは,つねに発病後にまで引き継がれるとは限らない.また場合によっては,若年から,軽度の気分変調とともに,そのことへの葛藤がすでに表に出ていることもある.
そのような場合,自分は本当の自立や安定に何か欠けるところがあるようだというような内省があらわれることになる.それは,発病によってあらわれた自己についての知であると言えよう.また,共生的な関係の存在は,客観的な事実ではなく,患者の側にのみ幻想的に存在したに過ぎなかったと思われる場合も多い.これは,親との関係でもときに言えることであるが,配偶者との関係において認められやすい.うつ病患者が自分と同様の遺伝的素因をもった人に雰囲気的に惹かれて共生的関係を作り,配偶者とする傾向のあることが指摘されてきた.しかし,客観的には,むしろそれとは反対の気質の配偶者選択がしぼしばされている.それでも患者自身は,はじめのうちは,そのことに気づいていないことがある.彼らは,発病の頃からそのことに気づき始め,たじろいだり相手への不満を述べたりし始める.これは,発病がもたらす他者についての知であると言えよう.土居は,発病において患者が経験していることを,これまであると信じていた自己の充全感あるいは周囲との一体感ないし連帯感が失われたことと述べている.
そして,このような知が自己不全感とともにあらわれるならば,そこに,それを埋めるものが与えられてしかるべきであるという形で,他者へ向かう依存のあらわれる可能性がある.
実証的研究に戻ると,Mundtらは,通常の診察による性格と発病状況の把握に基づいたメランコリー型の診断を,質問紙の結果につき合わせるという研究を展開している.その結果,メランコリー型と言えるのはうつ病患者の半数程度であり,別の病因的性格も想定しなければならないとしている.Reckらはその候補として,特に依存的,anacliticな性格を考えている.対比的に述べれば,メランコリー型の人は,病相の明確な経過を示し,自立的な病前適応を示ずのに対して,後者の性格の人は,気分変調症からダブルデプレッションヘ至るような経過を示し,病前から依存的で,ときに依存を受け入れることを相手に強要するような適応不全を示す.後者は,飯田の言う「へばりつき型」にも対応しよう.
ただし,ここに述べてきたことからも導かれるように,両者が完全に独立であるとは考えられず,両者の間をつなぐ通路の存在が推定される.何人かの著者が,縦断的に,経過の中で1つの型から別の型へ姿を変える症例があることに言及している.横断面のみを評価する実証的研究にも,この通路の存在を示唆しているものがある.Kimuraらは,DSMの大うつ病の基準を満たす患者を,Zerssenらによる硬直性の指標と,Cloningerらの質問紙TCIにおける適応不全型の指標の2点から評価し,因子分析を行っている.硬直性をメランコリー型と等値するならぼ,それは,適応良好なメランコリ―型生格の一群と適応不全型性格の患者群のほかに,さらに両者の特徴を合わせ持つ一群があることを示している.
3.その他の2つの辺縁型---回避型とsoft bipolar
メランコリー型の外部に位置しながらメランコリー型と関連を持つ可能性のある辺縁型の性格特徴としては,依存的傾向以外に,さらに2つの,性格特徴に旨及する必要がある.ひとつは回避的,ないし逃避的傾向であり,もうひとつは躁的要素を混じた傾向である.
回避,逃避的傾向については,特に本邦では,広瀬の「逃避型抑うつ」によって必く注目されている.しかし,この型をどこに位置づけるかについては,衆目の一致を見ているとは言えない.広瀬自身はこれを内因性の系列の内部に置いているように読み取れるが,ヒステリ―機制の役割も強調されていて,事態は複雑である.これを性格因性の抑うつ反応と割り切る臨床家も少なくない.ここでは,回避,逃避的傾向に示唆を与える議論として,Matussekの構想に触れたい.
Matussekは,自己を公的自己と私的自己の2つの側面に分けて見るところから出発する.彼によれば,なるほどうつ病患者は,公的場面において役割を模範的に実行することに心をくだいている.しかし,長期にわたって精神療法的にかかわっていると,それが彼らのもっとも自然な関心というわけではなく,むしろ彼らにとって重要なのは私的自己の方であることが明らかになってくると言う.―見反対に見えるかもしれないが,統合失調症患者においては公的自己の方が過剰に自己愛備給されているのに対して,うつ病患者においては,私的自己の方がより強く自己愛的に備給されている(これは,Kranzがうつ病患者の自閉性を統合失調症患者が社会に開かれすぎていることと対比させたことに,呼応している).彼によれば,うつ病の基本型は疲弊うつ病である.しかもそれは,課された仕事の遂行による疲弊という以上に,公的役割をつねに高い水準でこなすことの方へ本来の自己の傾向にたえず無理を強いてきたことによる疲弊なのである.
この議論は,メランコリー型の内部には2つの因子があり,その間の矛盾が覆われずにあらわれてくると,メランコリー型とメランコリー型の外部にある性格特徴とのつながりが表に出てくるというここでの見方にも,対応する.うつ病患者の素質的基盤として推定される,私的自己の方が自己愛的に過剰備給される傾向と,メランコリ―型性格の基本的特徴である役割への過剰な同―化とのあいだには,矛盾がある.発病の後になって,この矛盾は徐々に炙り出されてくる.性格の殻が割れて,公的役割に自己を寄り添わせておくことが維持され得なくなれば,回避的傾向が前面に出てくる可能性がある.
もうひとつ触れておく必要があるのが,躁的要素の混入している性格である.共生的傾向にせよ,私的自己への過剰な自己愛備給にせよ,その傾向性がそのまま実現されようとすることと,患者の行動が秩序,規範の中へ限定されることの間には,解離がある.特に躁の要素がある場合,人格の内部で,この限定に抗する力が働き続けることになる.
躁の要素が混入した性格と症候の描出については,Akiskalらの貢献を無視できない.彼らの一連の研究には,いくつかの特徴がある.それらは,躁成分の存在する病態のうちでも,双極Ⅱ型や気分循環症に焦点を当てている(いわゆるsoft bipolar).そして,そこに見られる,不穏な要素,葛藤的要素の強い症状と性格面に注目している.特に,表面上「うつ」の方向を指し示していると思われる症状と性格傾向のいくつかを,経過研究から,実は双極性の徴候であるとして取り出してくる着眼点は,双極性概念の過剰拡大の危険がないとは言えないにせよ,他の研究者の追随を許さないものがある.彼らが双極性の徴候としてあげているものには,強迫性,心気的とらわれ,離人,恐怖症的不安,将来が暗黒に思えること,考えが駆けめぐってなかなか寝つけないこと,対人的に過敏であることなどが含まれている.
本論に引き寄せて見るならば,これらの症状,性格傾向は,拮抗する躁成分が同時に潜在していることを暗に示している.すなわち,心気的とらわれの背後には,身体が十全な活動状態にあることへの,離人,対人過敏の背後には,自己と自己身体,環境,周囲の人との間に滞りない循環が存在することへの強い要求があると推測される.この拮抗は,双極性に根源的に内在している不安定さと関わっている.メランコリー型の鎧は,このような不安定さを覆う可能性を持つ.しかし,躁成分がパーソナリティの形成にまで浸透しているとき,パーソナリティは,メランコリー型の秩序性の中には収束しがたいと考えられる.
以上の議論をまとめたのが表1と図1である.
表1 メランコリー型を形成する2要素と,メランコリー型と辺縁型との関係
1.メランコリー型を形成する2要素
第1要素 共生的関係の希求
両義性許容不能
私的自己への自己愛の過剰備給
第2要素 秩序性
他律的な役割への過剰同―化
2.メランコリー型と辺縁型との関係
メランコリ―型
上の2要素間の矛盾が被覆されている
辺縁型(依存型,回避型,soft bipolar)
2要素間の矛盾が露呈している
図1 メランコリー型と3つの辺縁型
略
V 内因性のうつの領域と対象関係因性のうつの領域
1.メランコリー型の辺縁型はすでに,神経症性,人格障害性のうつか
以上の議論で,メランコリー型の辺縁にあってその外部にありながらメランコリー型の内部とつながりを持つと思われるパーソナリティ傾向3つを示した.ここでさらなる問が生じる.これらのパーソナリティ傾向を持つ人の抑うつが,すでに神経症性あるいは人格障害性の抑うつの領域でもあると考えるべきなのか,あるいは,ここまではやはり内因性の領域であると考えるべきなのかという問である.これは結局,内因性と,神経症性,あるいは人格障害性の定義の問題になってくるので,明確な解答があるわけではない.しかし本稿では,基本的にここまでは内因性の領域であると考えるべきであるという見解をとり,以下に,その根拠を示していくことにする.
そのために,簡単に本稿で採用する内因性,神経症性,人格障害性の定義を述べておこう.内因性のうつ病は,純粋に心理的な変化ではなく,身体と心理が揮然―体となったレベルに変化が生じる病態をさすものとする.神経症性と人格障害性のうつは,おもに心理的レベルに生じるうつである.抑圧された心理的内容が症状形成に関与しているものを神経症性,全体の人格構造が関与しているものを人格障害性とする.ただし,より日常的には,心理的葛藤が訴えられる状態が「神経症的」,人格の偏倚が目立つものが「人格障害的」と呼ぼれていることも考慮することにする.
本論に戻って,この3つのパーソナリティ傾向の人の抑うつでは,本人と周囲とのあいだに葛藤が多く生じ,それが本人自身にも意識される.また,彼らの生活様態の中にすでに適応不全的要素が含まれている.必ずしも結論の―致には至っていないが,この領域の抑うつはメランコリ―型性格の人の抑うつにくらべて遷延しやすいことを示した研究もある.そのような領域を「神経症的」,「人格障害的」領域と呼んでいけないとは言えないであろう.
しかし,この領域の症例にも中核的なうつ病の症候が出現するということは,確認しておかなければならない.さらに,これまでに見てきたように,パーソナリティという点でも,対極であるように見えて,この領域はメランコリー型の領域とつながっている面がある.したがって,ここまでが,辺縁型であるにせよ内因性の領域であるとしてもよいように思われる.この見方に立つならば,本当の神経症性,ないし人格障害性のうつの領域は,この領域のさらに外側に広がっていることになる.それならば,それはどのような種類のものであろうか.また,その領域の抑うつと内因性の領域の抑うつとのあいだには,症状とパーソナリティのレベルでどのような違いが存在しているであろうか.
2.内因性のうつと対象関係因性のうつ---パーソナリティによる鑑別の必要性
内因性の領域の外には,当然,さまざまな種類の適応不全,過大な負荷,外傷的出来事に伴う抑うつなど,膨大な種類のうつ状態が含まれる,その中で本稿で特に注目したいのが,対象関係の問題に起因するうつ状態と呼ぶべき―群が,神経症性ないし人格障害性のうつ状態とされているものの重要な部分を構成していて,それは,辺縁領域においてある程度重なりあっているにせよ,内因性のうつ病とは対比される領域を作っているのではないかという点である.
ここで対象関係因性ということで考えているのは,特定の種類の対象関係の問題に脆弱性を持つために,その問題が引き出される出来事に遭遇したときに抑うつが生じる人たちのことである.個々のパターンを列挙してこの領域を覆い尽くすことはできない.一部を例示するならぼ,自分に特別に期待を寄せる人,自分に特別に援助を求める人などの要請に,社会的役割という点でも個人的愛情という点でも応えることができるのかという問題が差し迫ったとき,自分が特に頼りにしていた人の否定的な側面,信頼のおけない側面が見え隠れし始めたとき,父親的立場の人から暴虐的に社会的責務を説かれ,それに抗することもできないがそれを受け容れることもできないとき,自分に特別な評価を与えてくれていた理想化された他者との関係が崩れたときなどに抑うつを生じる人たちである.ある関係性の内に置かれた人への両価性に彩られた感情と,自己価値,自己の社会的居場所などの問題とが,直接に絡み合うのが特徴である.
内因性のうつ病とこのようなタイプの抑うつは,症候の質とその出方において区別されるであろうととりあえずは予測される.対象関係因性の抑うつでは,症状発現への心理的要因の関与は,内因性の場合の状況因の関与にくらべて,より直接的と考えられる.それは,心因による比較的急激な悪化や改善をともないながら慢性的に経過するのが通常である.典型的な内因性のうつ病相のように,生気的症状,リズム性の障害といった症状が出揃って数力月単位で症状がなめらかに改善してくるというわけではない.
しかし現実には,症候とその出現様式のみから両者を区別することはそれほど容易ではない.内因性の辺縁群,特にsoft bipolarとされるような群の患者では,軽微な混合状態と呼ぶべき状態像が慢性的に続く.その際,日内変動とは別に,数日という単位の小刻みな波が出てきやすい.―方,対象関係因性群の患者においても,日常生活に生じる葛藤が根本の対象関係の問題を引きずり出すことにより,数日単位での変動が生じる.ささいな出来事のために―段不安定なパーソナリティの水準へ患者が陥るということが繰り返されるからである.患者は,この水準にある自分の状態を「うつ」と表現することが多く,しかも,きっかけとなる出来事と水準の移行との関係が意識されていないことが多い.したがって,結局自生的な抑うつへの変動が頻繁に生じているように報告されることになる.とりあえず操作的診断基準に従えば,両者とも気分変調症,気分循環症,ときに,双極Ⅱ型,大うつ病性障害に属することとなり,そこからの鑑別が重要になる.しかしその鑑別は,症候の吟味のみから簡単にできるとは限らない.
したがってパーソナリティの水準における鑑別ということも重要になる.理想類型として内因性のうつと対象関係因性のうつが存在するととりあえずは考え,症候の質とパーソナリティの特徴の両面からその2つを鑑別する指針を持ち,その結果を個別の症例の治療に生かすことが必要であると考えるのである.
その際ひとつの鋭敏な指標となるのは,精神分析的背景を持つ概念をもって患者に生じている事象に向うことが適切と判断されるかどうかという点にあると思われる.抑圧,否認,取り入れ,投影といった概念を駆使し,さまぎまな行動,症状に象徴的意味と同一の対象関係の反復を読みとる態度は,内因性の領域の患者の病理の中心に適合するとは思われない.これに対して,対象関係因性の患者を治療するにあたって,内因性の患者に対しておおよそは十分であるような,支持的空間の再構成,環境との時間的同調の回復に終始していたのでは,表層の事象に対処したのみで終わる.
このような鑑別は,実証的な検証可能性からかけ離れているという批判はあり得るであろう.感覚的,経験的要素に頼った鑑別だからである.精神分析的立場からの批判も予想される.精神分析は,学派による多様性は著しいにもかかわらず,自らの依って立つ基盤,理論,その帰結が診断区分を超えて連続的に成り立つと主張している点ではほぼ共通しているからである.
しかし,このような鑑別が治療上不可欠であるという指摘があることには触れておかなければならない.最近では,神田橋が,深層心理学的接近によって双極性の気分障害患者があたかも,慢性人格障害患者のようになる危険を指摘しており,そこから彼らを解放する術を論じている.このことは,先にも触れたように,この領域の患者が心理的葛藤と無縁でないどころかむしろそれに富んでいるだけに,重要である.―方で小川らは,深層の人格の病理に注目しないと治療の始まらない,慢性うつ状態について論じている.このことも,慢性うつ状態がより大量の抗うつ薬を使用すべきうつ病であるかあるいは抗うつ薬に反応しないうつ病であると評価されて終わる傾向のある現在,重要な指摘である.
統計的検証の困難についてはおくとしても,精神分析的立場からの批判については,それを考慮した議論をさらに進めておかなければならない.内因性の領域においても中心にあるのは対象関係の問題ではないかというもっともな反論が予想されるからである.内因性の領域にも,発病の頃に生じる幻想的―体感の喪失,秩序空間に対する依存とそこからの被圧迫感とのあいだの相克,他者に自らを譲り渡すかわりに自らの保護を要求するような依存といった問題は,存在している.
それでもなお,内因性の領域に自然に適合する論理と,神経症概念を引き継いで対象関係の問題として理解すべきうつ状態に適合する論理とが,ある程度異質であることは考慮しておく必要があるように思われる.この点を,自己と社会との関係性の様態の問題,両価性の問題,身体の状態の捉え方の問題の3点から,見ておきたい.
3.内因性のうつの論理と対象関係因性のうつの論理の対比
1)社会との関係性の様態からの対比
飯田らは,科学者の病跡学的研究から次の指摘をしている.躁うつ病圏の人は,自己と―体化し得る庇護的な空間に依存して葛藤から自己を保護している.Kretschmerは循環気質者の現実同調性を指摘したが,実際は,彼らは,「葛藤をはらむ現実の中での現実的生活者ではない」.このことのために,躁うつ病圏の科学者の生涯は,統合失調症圏の科学者と同様,「―つの運命が自己を貫徹してゆくという感じ,高潔で超俗的な外見」を与える.飯田らは,これに対し,神経症圏の科学者を論じるためには「社会的,科学史的状況論」が必になると述べている.この論点は,神経症圏の人においては,葛藤をはらんだ個人的問題が,社会歴史的問題との密接,現実的な絡み合いの中であらわれる傾向にあることを示唆していると考えてよいであろう.この傾向は,社会的要因が個人の周囲空間の背景を構成するに留まる躁うつ病患者の場合と対比をなしている.
以上の指摘は,主体と社会との関係の質を神経症圏を含んだ鑑別診断に導入する視点を提供している点で,重要と思われる.端的に述べるならぼ,対象関係因性の抑うつの場合,家族,本人の具体的,生々しい社会状況が病理に直接にかかわってくるのに対し,内因性のうつ病患者では,もう少し抽象化された水準で,たとえば家庭全体が社会歴史的状況を背景に超自我のあり方をどのように形成しているかというようなことが中心となる.統合失調症の人の自閉性,循環病圏の現実同調性という古典的対比に対しては,逆説的に,うつ病性の自閉が指摘されたり,統合失調症と「社会」的要素との近接性が指摘されたりもしている.そこにはさらに,神経症,ないしパーソナリティ障害圏における主体と社会との関係の,性質についての議論が付け加えられる必要がある.
2)両価性の観点からの対比
ところで,対人的葛藤について考える場合には,両価性の問題を避けて通ることはできない.そしてこの点でも,内因性の領域と神経症圏から人格障害圏の領域との間に,差異を指摘し得る.
これまでに少なからぬ古典的精神分析的議論が,「うつ」の患者における強い両価性を主張してきた.しかしこれがつねに内因性の患者の分析経験から得られた結論であるかどうかには,疑いがある.もし,自分の感情に常に相反する要素があらわれること,あるいは他者からのメッセージの中に常に相反する要素を受け取ることを両価性の特徴とするならば,内因性の患者には両価的パ―スペクティヴを保持する能力の欠如があると考えるべきかもしれないのである.―方で,対象関係因性のうつ状態を呈する人の場合,この能力は保持されているが,両価的感情,認知によってたえず揺れ動いている秤がある限界点を超えて否定的方向へ傾くと,自己が打撃を蒙ったり被害的傾向が出てきたりするということが生じているように思われる.
Krausは,内因性躁うつ病について,両義性許容不能の観点から,両価性に重きを置く分析的解釈に反対している.彼によれば,躁うつ病患者の感情,態度は,一義的であると同時に真正であって,自己全体と調和している.したがって,彼らの性質は,自らの内部に同時に相反する要素を抱えづらい性質である.
確かに,躁うつ病患者は,あるときにはある人間に対して攻撃的,否定的であり,別のときにはその逆であったりする.この変化は,躁うつの気分の変動と連動して生じることも多いが,それだけではない.その場その場の状況によってもこのような変化が生じる.彼らには,もともと理想的評価と否定的評価の両極に傾きやすいところがあり,それが同一の人物に向けられることもある.これらのことは,彼らに強い両価性を指摘する根拠となりがちである.しかし彼らは,そのときどきの感情,認知においては―つの統―体であり,彼らの感情,認知が黒白に分かれる傾向を,両価性そのもの,ないしはそれへの「防衛」と位置づけることが正当であるかどうかは疑わしい.これに対し,対象関係因性の抑うつ患者においてつねに問題になるのは,ある対象に対するひとつの感情,認知の背後に,同時にそれと相反する感情,認知が忍び寄る点である.彼らにおいては,そのことにともなう揺れがそのまま,自己評価の揺れにも繋がる.たとえばKleinの議論は,自己の攻撃性による対象の破壊,そのことへの罪責感,よい対象の内的保持といったプロセスのあいだの揺れ動きによって成り立っている.この揺れ動きの中で両価的感情の否定的側面が決定的に優勢になったときに生じるような抑うつは,内因性のものと性質を異にすると考えるべきではないだろうか.
両価性については,父親的存在が主体にとってどのような性質を持ったものとして現れるかという点から考えてみることもできる.内因性の患者において,良き父はモデルの位置にあり,患者にとって,そのモデルと自己との差は,不全感の原因であると同時に不断の努力のためのエネルギーの糧でもある.それゆえ,もはやモデルを持つことがなくなるほどの成功,あるいは自分が父になるような出来事(具体的には昇進など)は,彼らにとっての危機となる.これに対して,彼らにとっての悪しき父は,主体性を奪って彼らを閉塞的な空間の中に縛りつける権威の姿をとってあらわれる.この父の2側面を両価性概念のもとに包摂できるかは疑問である.―方Freudは,「お前は父のようであらねばならない」という勧告と同時に,「お前が父のようになることはゆるされない」という禁制があると述べている.このような父との関係は両価性の典型であると言ってよいであろう.対象関係因性の領域には,ある独立,成功の地点へと促されていながらその地点にさしかかるとブレーキがかかって前に進まなくなり,抑うつ的となるような患者が存在する.彼らにおいては,このような両価的な父との関係が働いている.
3)身体状態の位置づけからの対比
もう1点身体について触れておきたい.対象関係因性の領域では,身体状態への精神分析的見方にはそれなりの意義がある.たとえば,自己の中へ取り入れられた対象への攻撃性が心気症状としてあらわれるといった見方は,確かにひとつの解釈に過ぎない.しかし治療が進むにつれて,その解釈の妥当性が徐々に証明されたり,患、者の側にも受け入れられたりする場合がある.このような解釈は,身体症状と心理的働きとの関係において,心理から身体へという方向でなされており,さらにそこに,取り入れや投影の概念,象徴的解釈などが挿入されることによって成り立っている.
しかし,このような解釈は,内因性の領域の身体にあらわれる状態性(Befindlichkeit)の理解にまで敷衍すべきものではないであろう.内因性の領域に存在するのは,身体の停滞と精神的停滞とが渾然―体となった状態であり,Schneiderが生気的(vital)ということをうつ病の症状の特徴として強調したことは,やはり見逃し得ない.内因性の状態像の把握は,基本的には身体から心理へという向きでなされるべきであると思われる.
これは,内因性の領域では身体症状に心理的要因が無関係であるということではない.たとえば,双極性の要素を持つ患者において,彼らを閉塞的で自由度のない空間に置くことを強制するような要因は,心理的水準ですでに外傷的ですらあり,さらに,身体的水準で停滞をもたらしもする.しかしこのように理解することは,身体症状を心理的葛藤の象徴的表現として解釈するということではない.また,やはり特に内因性の病態では,対象との関係の変化に根ざした心理的要因が見出されることのない自生的な変化がしばしぼ見られるという事実は,おさえておく必要がある.Freudも,対象にかかわりのない純粋に自己愛的な自我障害が,毒素による直接的な作用のような形で起こって抑うつが生じることもあるのではないかと述べている.ここでは,現象の背後につねになんらかの心理的要因を探ることの限界が示唆されているものと思われる.
以上の点をまとめると表2のようになる.
表2 内因性の領域と対象関係因性の領域との対比
内因性の領域 対象関係因性の領域
主体と社会 社会的要素は主体の 個人の対人葛藤が社
との関係 周囲空間の背景を構 会歴史的要素と密接
成するに留まる. に絡み会う.
両価性 両価性を保持しなが 両価的揺れ動きが閾
ら現実に向うのでは 値を超えて否定的方
なく同調性により適 向に振れたときに自
応している. 己が打撃を蒙る.
身体症状, 身体の状態性と心理 象徴的理解を介して
身体の状態 的事象が揮然―体と 心理面から身体症状
性の理解 なった場所で症状が を理解することがあ
生じている. る程度有効である.
4.Freudのメランコリー論に混在する2つの論理
以上のことに関連して,最後にもう―段歴史を遡り,このFreudの「喪とメランコリー」に触れておきたい.ここでは,そこから発する「うつ」の精神分析的パーソナリティ理論の発展を俯瞰することも,それへの少なからぬ異論全体を取り上げることもできない.また,精神分析的な議論の中には,Cohenら,Arieti,土居によるもののように,われわれが普通に内因性のうつ病,ないし躁うつ病として接しているものについて書かれていることが明瞭なものがある.一方,症例への言及から読み取られるかぎり,かなり心因性寄りの症例を扱っているとしか考えられないものも多い.「喪とメランコリ―」自体は,内因性の症例について言及しているように見えるが,必ずしもそうと言えない部分もある.このようなことについてもこれ以上触れることはできない.本稿で触れておきたいのは,「喪とメランコリー」において,内因性の範疇に適合する見方と対象関係論的な見方の両者が混じり合っていると思われる地点についてである.
Freudは次のことを論じている.まず,Freudによれば,うつ病患者においてはあらかじめ対象選択が自己愛的対象選択のもとに行われている.この対象を,患者は多くの場合,死別というような形ではなく,侮辱を受けたり失望を受けたりするという形で喪失する.そのとき生じることとして,ふたつのことが述べられている.ひとつは,対象喪失がそのまま自己の喪失になるということである.もうひとつは,対象への両価的感情が生じて自己は対象を攻撃,非難するのであるが,すでに対象は自己の中に取り入れられて,非難は,自己の中の別の審級である超自我からの自己非難という形であらわれるということである.たとえば,「自分に働きがない」というような女性患者の訴えは,実は,相手の側に働きがないことへの告訴だと主張されている.
このうち,自己愛的に選択された対象の喪失がそのまま自我の喪失になってしまうという点は,これまで内因性の病態の発病時に生じていることとして見てきたことに対応する.患者の内界において,患者は自己に似た他者,場合によっては自己の目標と一体となっていたのであるが,その状態は発病のときに崩れる.このことは,自己とは別の存在である他者の喪失,自己の可能性のうちのひとつに過ぎない目標の喪失とはならず,自己の喪失そのものとなる.それでも,そのような他者,目標と―体であったはずの自己がその状態を現在の自己に回復しようとする「執着」が働き続ける.これは,人間学的にとらえられたうつ病患者の特徴---同調的で勤勉な執着性を持つが,その実自閉的なところもあり,自己と世界,他者との関係よりも自己と自己との関係が優勢になりがちである---に対応する.
一方,両価性から取り入れへと進む議論は,そこに内因性うつ病論で避けて通ることのできない超自我の役割についての議論が組み込まれているにもかかわらず,むしろ対象関係因性の抑うつに生じていることを想起させる.これは,対象への攻撃性が内因性のうつ病患者にはないということではない.うつ病患者における攻撃性を否定する議論もあるが,本来与えられてしかるべきものが与えられていないというような「恨み」を伴う攻撃性はあると考えるべきであろう.内因性の患者に適合せず,むしろ対象関係因性の患者に適合すると思われる部分は,他者への非難が両価性を挺子の支点のようにして自己の非難へと変化する,自他混交の論理の質である.たとえばFreudは,(いまや非難を向けられているはずの)愛の対象の喪失を自ら招いたとする自責が生じるといった論を展開する.これが,相手をあくまで理想化していて対象が去ったのは自己の努力が足りなかったからだと感じているということならば,内因性の患者に生じがちなことであろう.しかしそうではなく,ここの議論は,面前の対象が十全な信頼を置ける対象でないことは,自己の悪,ないし攻撃性の帰結であり,そのような自己は非難されてしかるべきだという論理で推移しているように読める.これは対象関係因性の患者に生じがちな傾向である.
この2種類の論理,対象への攻撃性が跳ね返って自己自身の否定に至るという論理と,自己愛的対象を失うことによって自己そのものの喪失が生じるという論理は,その後のさまざまな精神分析的理論展開にも受け継がれている.たとえば比較的最近,Kristevaは,両価的な感情を向けられた対象の取り入れが引き起こすうつとは別種のものとして,いかようにも名づけようのない始原の対象である「もの」からわれわれがすでに引き離されているという原初的事実に対処しあぐねている,「自己愛的なうつ」の存在を想定している.このようなふたつの種類のうつの差は,精神分析の内部で考えられている以上に大きい可能性がある.「自己愛的なうつ」の特徴の方は,内因性のうつ病患者の病理にも重なってくると考えられるからである.
Ⅵ結語
現在,うつにおいて,内因性,非内因性の区別,パーソナリティと症候の関係などの論点が以前ほど省みられない傾向にあるとすれば,これは,治療関係に基づいて事象の全体像を現象学的に把握する方法から,操作的方法によって客観的に定式化された所見をとりまとめる方法へ,精神医学の方法の中心が変化したことによるところが大きいと言えよう.しかし歴史の井戸から現在の臨床に有効な構想を汲み出すならぼ,これらの論点は現在においても重要な論点であることが浮かびあがる。また,最近のいくつかの実証研究は,現象学的方法と相補的に働いて,これまでに得られた臨床的知見の確実性を高めている.
Depression and Personality
Hitoshi TSUDA
In the current research concerning the relation between depression and personality a
phenomenological, anthropological method and an empirical, statistical method coexist.
Each of these methods has its own limitations. The latter is abandoning the classical
endogenous-neurotic dichotomy without full considerations. It also tries to treat the personality as an objectively defined entity and it lacks insight into the fact that the "pre"-morbid personality is sometimes revealed "after" onset of the illness. Although the former has succeeded in establishing the concept of "Typus melancholicus," which is still of a clinical significance today, it is not sufficiently well developed to deal with patients having endogenous symptoms who show other types of personality. It also lacks the profound description on the domain of neurotic depression or depression with personality disorder.
Typus melancholicus personality includes two components, not only as found in its original phenomenological arguments but also as suggested by the recent empirical research.The first component consists of the tendency to seek for a symbiotic relation with others and the intolerance of ambiguity. The excessive narcissistic cathexis to the "private self," rather than the "official self" (Matussek), can also be included here. The second component consists of the "orderliness" and the "hypernomic" identification with role identities. Typus melancholicus is brought about only when these two components are integrated into one personal structure and the contradiction between them remains not overt. In contrast, it can be considered that in such marginal types as the dependent-anaclytic type, avoidant type and soft bipolar type, this contradiction is already overt.
Although these marginal types show neurotic or personality disorder-like manifestations,it can be considered that the authentic domain of neurotic depression and the depression of personality disorder spreads outside of these marginal types. In this domain the depression in which the problems of object relations play a dominant role is important.
It is worth taking into consideration the contrast between endogenous depression and depression associated with the problems of object relations When we decide therapeutic strategies. This contrast can be pointed out from the following three perspectives; the relation between subject and society, ambivalence, and the status of somatic symptoms.
In the former, social elements play a limited role, constituting only the background conditions of patients, while in the latter patients' personal conflicts are closely intermingled with social elements. In the former the patients are almost unable to maintain ambivalent feelings so as to deal with reality and they rather adjust themselves to reality utilizing their syntonic personalities. The latter patients, on the other hand, have intense ambivalent feelings and are impacted VHen the negative side of the ambivalence predominates. In the former, pathological phenomena are located WLere somatic and psychological spheres are not yet divided, while in the latter metaphorical interpretations of somatic symptoms from the psychological contents are sometimes possible to a certain degree.(Author's abstract)
高血圧とうつ病
1.高血圧の人はうつ病になりやすいというデータ。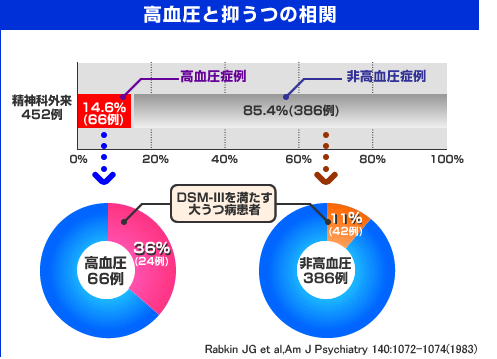
2.そのメカニズムとして想定されているのは、こんなこと。
3.高血圧治療中に、うつ病を疑うのは、こんなとき。

持続性性喚起症候群―Permanent Sexual Arousal Syndrome(PSAS)
1日に200回オーガズムに達する24才英女性
サロンに勤める24歳の美容師。サラは一日になんと200回のオーガズムを得るといいます。セックスばかりからではありません。ドライヤーのもたらす僅かな振動、コピー機の小さな唸りから彼女はいとも容易く絶頂に達し、起きている時間ほぼ全てにわたってオーガズムの津波に翻弄されているといった状態。
[ ソース ]
HEAVEN(JP) 2007年11月8日
一日に200回オーガズムを迎える英女性―持続性性喚起症候群
NEWS OF THE WORLD(EN) Nov 3, 2007
I have 200 orgasms every day...
40分にわたるサラへのインタビューのなかで、彼女は4回オーガズムを得たと告白します。
彼女の症状は、「持続性性喚起症候群―Permanent Sexual Arousal Syndrome(PSAS)」。2001年に初めて報告されましたが、いまだ医学的な説明はなされていません。骨盤付近におこった炎症がクリトリスの神経を刺激している、また精神科においては、患者が心理的に危機的状況に陥っていることをあらわす徴候の一形態だと説明する医師もいます。以下はサラへのインタビューです。
「薬をのみはじめてから、だったと思うわ。何週間かしたら、すごく感じやすくなってて、こうやって日常いるあいだでもオーガズムを感じるようになったの。
始まりは彼氏とのベッド。セックスが終わってもずっといき続ける私を見て、びっくりしてたわね。それからは、なにかでセックスを連想するたびにオーガズムを感じるようになって、半年たたないうちに、一日あたり150回ぐらい、多いときには200回くらいオーガズムがあったかしら」
サラはサロンで美容師として働いています。サラが語るようにオーガズムのきっかけは妄想以外にも、ドライヤーなどの僅かな振動も彼女の体を苛みました。
「咳をしてトイレに駆け込むの。すると他の女の子たちが私のお客さんにお茶とか雑誌をもっていってくれるのね。よく来てくれるお客さんは私のこと知っててくれるけど、新しいお客さんにはうまく説明できないわ。
たとえば脱毛にかかっているとき。思いっきり集中しなきゃなんないんだけど、そんなときにいったとする。ガクガクする足を踏んばって、声が漏れそうになるのを必死にこらえるのよ。たまんないでしょ」
サラの友人はサラがラッキーな女の子だと評します。普通の女性にしてみれば一年のあいだに得るオーガズムをサラはたった一日で得てしまうのですから。しかし、サラはこの体質のおかげで男性とも長続きしないと述べます。
「相手がベッドに横たわって私を待ってるとするでしょ。抱く以前に触れるか触れないかのところで私がいくの。もう後は相手は何もしなくてもいいのよ。そんなのってアリ?」
自分が色情狂、ニンフォマニアかもしれないと思った彼女は、常用的な性に悩んでいる人々の集まりに参加したこともあったそうです。しかしそこで聞いた話や症状は自分とはまったくちがうものでした。サラがオーガズムを得るのにセックスは必要条件ではないのです。
「とにかく私の場合、抑鬱剤をのんだことが発症のきっかけになったのね。それでいろいろ調べてたら、同じように抑鬱剤をのんでPSASになった女の子のレポートを見つけたの。でも残念ながらそこまで。治療法は見つかってないみたい」
サラは、インタビューのあいだ、ときおり声を裏返すと言葉を途切れさせ、軽く咳払いをし、誤魔化します。咳払いはすでに気まずさを隠す習慣になっているのかもしれません。
「でもね、毎日こんなにたくさん感じられて幸せかなって思うこともあるんだ。どこからともなくやって来て、私を通り過ぎていく風みたいなものだけどね」
SSRIの副作用について
SSRIの副作用として、
眠気、めまい、胃もたれ、下痢・便秘などが代表的である。
脳内のセロトニンに作用すれば、眠気やめまいも起こるだろうし、
胃腸に分布する神経に作用すれば、胃もたれ、下痢、便秘が起こるだろう。
それはそうだけれど、
SSRIを始めるときにも起こり、
急に止めたときにも起こる。
これがおかしい。
仕事が忙しくて来院できず、仕方なく何日か薬を中止したりすると、
薬剤の血中濃度が急激に低下するので、反応が起こる。
ゆっくり計画的に減量していけば、何も起こらない。
これは、急に止めたときの症状の話。
たとえば、始めた時は便秘で、やめたときは下痢とか、反対の症状なら、分かりやすい。
始めた時は眠気が強くて、急に止めると不眠になるとか。
でも、胃もたれは、始めた時も急にやめたときもおなじ胃もたれだ。
めまいも、右回りと左回りで違うわけではない。
なぜなんだろう。
セロトニンが急に増えるのと急に減るのでは、
やはり逆の反応が起こるはずだと思う。
そう考えると、セロトニンを介した直接の作用ではなく、
薬剤の変動に対しての、生体側の反応が、吐き気やめまいなのかと思う。
眠気、めまい、胃もたれ、吐き気というと、つわりみたいだ。
体を守るときに起こる一般的な反応なのかもしれない。
だから、正確には、SSRIによる副作用という言い方ではない方がいいかもしれないのだが。
わたし、うつなんです 言葉の問題
そもそもの話、
患者さんが「わたし、うつじゃないでしょうか」と言い、
お医者さかんが「うつですね」という時、
おたがいの「うつ」が何を意味しているか、
かなり、怪しいところがある。
日常日本語で「うつ」が生のままで使われることは少ないと思う。
たとえば、他人に、「あなたはうつです」と言ったら、
かなりきつい人だと思われるだろう。
*****
二つ重ねて
うつうつとしている
ゆううつと漢語の形で
ゆううつな雨
やや変形であるが、
うっとおしい
語源としては
うつろ(虚ろ) などと通じている。
一般的な語感では、
うつは、「萎れた葉っぱ、枯れた枝」、みたいな感じだろうか。
元気がなくてぐったりしている。
最近話題になる、自殺の傾向については、
「死にたいと悩んでいる人」を「うつ」と日本語で表現してきたとも思わない。
わたしの感覚だと、うつは、萎れた葉っぱ、そんな感じだ。
専門用語としては、
制止と憂うつ、不安を主徴とし、睡眠障害や食欲変化を伴うものとして従来使われ、
不安焦燥を含むので、イライラして怒りっぽいうつとか、そんな言い方もあった。
最近は、
制止、憂うつ、興味喪失、喜び喪失などをうつといい、
不安は一応分離してみたりしている。
不安とうつを内省して分離描写できる人は多くはないと思う。
心療内科の診察室だから、あいまいながら、そんな言葉を使うだけなのだろう。
*****
言葉の意味の輪郭自体の問題がひとつ、
もうひとつは、
津田先生の論文にもあったが、
現時点で「うつ」におおわれている心が語る言葉であるということ。
さらに、現在では、うつという言葉の意味の拡散が顕著になっていて、
それぞれの人の意味するところがかなり違っていたりする。
たとえば、その人はどんな業界の人なのかとか、
そんなことも参考になる。
高校生がプチうつという。
いろいろあって、「わたし、うつみたいなんです」と言われても、
すぐに医学の言葉に翻訳はできない。
*****
さらに困った事情がある。
頭が痛いという人について、心身症だと判断して、母親との関係が問題だなと見立てをする。
それは何となく分かりやすい段取りである。
わたしはうつだと言う人について、「うつだという言明」を抽出するのであるが、
その言明を「頭痛がするという言明」と等価のものとして出発していいかどうか。
疑いがある。
うつ病自殺の労災認定
引用
*****
うつ病自殺の労災認定 「激務と上司の暴言」大阪地裁
2007年11月12日(月)22:05
会社員男性(当時47)がうつ病になって自殺したのは、業務の激増や上司の暴言が原因だとして、近畿在住の妻が国を相手に労災の不認定処分取り消しを求めた訴訟の判決が12日、大阪地裁であった。山田陽三裁判長は「上司から『できが悪い』などと言われてうつ病が悪化し、自殺に至った」と判断し、処分を取り消した。
判決によると、男性は水道施設管理会社「日本ヘルス工業」(東京)の浄水場所長だった02年9月、営業部門のサービスセンター長兼務を命じられた。部下の数が10倍以上になり、1カ月の時間外労働も12時間近く増加。同11月ごろ、うつ病を発症した。同11日、上司が社内の宴席で、男性について「できが悪い」「何をやらしてもあかん」などと発言。男性は翌日、宿泊先のホテルで飛び降り自殺した。
奈良労基署は04年、男性の自殺と業務との因果関係を認めず、妻の請求を退けていた。
*****
「業務の激増」や「上司の暴言」のない職場を探す方が難しいくらいだろうな、現実は。皆さんも自分を守りましょう。
「1カ月の時間外労働も12時間近く増加」なら、ほとんど増えていないと感じるくらいだが、多分、記録外のサービス残業があったのだろうと思う。
メンタル健康診断の必要性
引用
*****
鬱病 働き盛りに急増中 対応遅れで長期化 心も「健康診断」必要
2007年10月24日(水)03:32
30代、40代の働き盛りに増えている鬱病(うつびょう)。重症化すると本人がつらいのはもちろん、企業にとっても大きなデメリットとなるだけに、予防や早期発見が求められる。そのため従業員の「心の健康」対策として「EAP」と呼ばれる支援プログラムを導入する企業が増えている。体と同じように心の健康診断を定期的に行い、鬱病などメンタル疾患の重症化を防ぐのが狙いだ。
◇
情報システム会社に勤務するIさんは、心療内科医との面談で3カ月の自宅休養を指示された。鬱病が強く疑われたためだ。Iさんの会社は同年4月、同業企業と合併。職場環境が大きく変わった山田さんは、1カ月後に仕事上で大きなミスをし、新しい上司に強く叱責された。この後、不眠や食欲不振などの症状が続いた。
ミスをしてから約3カ月後、異変に気づいた元上司のすすめで心療内科を受診し、鬱病がわかった。
企業合併や成果主義の導入など、働く人の環境が様変わりする中、山田さんのようなケースは珍しくない。山田さんの場合は自殺など最悪の事態にまでは至らなかったが、鬱状態になってから医師に相談するまで3カ月が経過しており、回復にも時間がかかった。
◇
EAPを開発・運用する担当者は「鬱病は対応が遅れると、それだけ回復にも時間がかかる。ただ、初期の場合、家族や職場の同僚が気づかないことも少なくない」と指摘する。
EAPは、従業員全員に対して定期的にストレステストを実施。「何でも話せる友人がいる」「上司は困ったとき話を聞いてくれる」など約100の質問項目にこたえてもらい、ストレスの高さを測定。要対応者を選別する。メールや面談でのカウンセリングを通じて本人に自身の状態に気づかせ、医療機関の受診を促し、重症化する前に治療に結びつける。
「一般的に要対応者として選別されるのは約1割。そのほとんどは自覚がないが、早期対処で病的な状態になるのを防ぐことができる」という。
◇
N空港株式会社は平成17年からEAPを提供するアドバンテッジ社と契約した。総務部厚生労務グループのマネジャーは「メンタル疾患に対して社員全員が興味をもってくれるようになったのが一番の成果。病気に対しての認識が高まれば、『寝付きが悪い』などの症状が続いたときに、『医師に相談してみよう』と早期の対応につながる可能性が高い」と評価する。
「メンタル疾患を自発的に相談する人はまずいないといってもいい。体と同じように心も定期的にチェックして、状況を確認するとともに、医療的な見地からの判断と介入が不可欠だ」と話している。
*****
こうした必要性は、法律の要請もあり、明らかに自覚される方向に向かっている。
生産性向上のためのメンタル管理というとなんだか絶望的な感じがするけれど、
元気で働き続けるための制度と考えたいものだ。
「メンタル疾患を自発的に相談する人はまずいないといってもいい」などと言っているが、最近はそんなことはない。
定期的にストレステストを実施、約100の質問項目にこたえてもらい、という紹介があるが、これは原始的な方法で、会社に知られたくない人は、当然、嘘を書くのだ。こんなものでメンタル管理ができるはずはなく、何かあっても、「会社として制度を整えていたので、責任はない」というだけのためにやっているのだろう。
100項目のストレスチェックではなく、同じ職場で働いている人間同士が、お互いのことに敏感になること、そして自分の状態を自分で管理できるようになることが根本的だろう。
ドラールとマイスリーのジェネリック薬
ホームページの検索語報告を見ると、
マイスリーのジェネリックを調べている人が案外多い。
ドラールはジェネリックが発売されていて、
薬価は以下のとおり。
あまり安くなっていない。
ドラール錠15 錠 132.5 - 田辺三菱
クアゼパム錠15mg「MNP」 錠 92.8 後発 日新
クアゼパム錠15mg「YD」 錠 92.8 後発 陽進堂
クアゼパム錠15mg「アメル」 錠 92.8 後発 共和薬品
クアゼパム錠15mg「トーワ」 錠 92.8 後発 東和薬品
クアゼパム錠15mg「日医工」 錠 92.8 後発 日医工
ドラール錠20 錠 157.4 - 田辺三菱
クアゼパム錠20mg「MNP」 錠 110.2 後発 日新
クアゼパム錠20mg「YD」 錠 110.2 後発 陽進堂
クアゼパム錠20mg「トーワ」 錠 110.2 後発 東和薬品
米国で2007年4月にAmbien®(マイスリー) IRの特許保護が満了し
と記事に見えるが、日本の特許期間また別。
ドラールとマイスリーは日本での発売時期はあまり変わらなかったので、
そろそろと思うが。
そんな期待があって、検索があるのだと思う。
こんどアステラスに聞いて、報告する。
*****
実際聞いてみたところ、マイスリーのジェネリックはしばらく予定はないだろうとのこと。
ドラールと発売時期は近いかもしれないが、承認申請してから認可まで、
マイスリーが早く、その分、特許保護期間は長いのではないかとのこと。
などでした。
*****
処方せんに2006年度新設された様式では、医師署名欄で「後発薬に変更可」の場合にサインすることになっている。
今度は、後発薬に変更するべきでないと判断した場合のみ「変更不可」にサインするよう見直す案だという。銘柄指定が「例外的」となり、患者は薬局窓口で希望すれば、後発薬に替えられる。
でも、そういうからには、後発薬の品質管理をきちんとしていないといけないが、現状ではどうだろうか?
明治、エーザイ、東和などはなんとなく大丈夫のような気がしている。
名前が混乱するのも、よくない。面倒くさいというのはまだ我慢するとしても、
偶然間違えてチェックがきかなかったら、どうしようもない。
ハルシオン0.125mg錠 錠 12.3 - ファイザー
ハルラック錠0.125mg 錠 6.4 後発 富士薬品
トリアゾラム錠0.125mg「EMEC」 錠 6.4 後発 サンノーバ
パルレオン錠0.125mg 錠 6.4 後発 大洋
ハルシオン0.25mg錠 錠 17.4 - ファイザー
アサシオン0.25mg錠 錠 7.4 後発 長生堂
アスコマーナ錠0.25 錠 6.4 後発 日新
カムリトン0.25mg錠 錠 6.4 後発 寿
トリアラム錠0.25mg 錠 6.4 後発 小林化工
ネスゲン錠「0.25」0.25mg 錠 6.4 後発 辰巳
ハルラック錠0.25mg 錠 7.4 後発 富士薬品
パルレオン錠0.25mg 錠 6.4 後発 大洋
トリアゾラム錠0.25mg「TSU」 錠 6.4 後発 鶴原
ミンザイン錠0.25mg 錠 6.4 後発 日医工
(この一覧表はちょっと古いと思う。インターネットは、情報の時間指定があいまいなことが多い。)
一般名+規格+メーカー名 で統一したらいいだろう。
トリアゾラム0.25mg日医工 でいい。
提案されているような、後発医薬品原則変更可能は、まだ早いと思う。
効き方が本当に同じか、確認しないといけない。
現状の方式であれば、メーカーごとのばらつきあったとして、
それを踏まえたうえで、お医者さんが選定できる。
ちょっと効きが早いやつとか、お腹を少しくだす傾向のあるやつとか、
注意して選ぶことができる。
(今のところそんなにひどいジェネリック薬にあたったことはないけれど。)
だから、患者さんに不利益は起こらない。
精神症状と身体症状

この図で、矢印方向に症状が進行する。
一番下の矢印の場合には、最初身体症状があり、精神症状が出て、
再び身体症状を経て、治る。これが典型的。
真ん中の矢印の場合、精神症状の期間は短い。
一番上の矢印の場合、精神症状はなく、身体症状のみである。
そのような場合もある。
昔から有名な説。
悩みの正体
悩んでいるとする。
答えが出ないから、考え続ける。
ぐるぐると回っている。
でも、決着がつかず、悩み続けている。
本を読んだりしてもますます問題が広がる。
昔の人も悩んでいたのだと分かるだけで、
解決はない。
そんなときは、悩みの正体を書きとめる。
手帳を開いて、今日のページに、いま抱えている悩みを全部書き出す。
どんな細かいことも、漏らさずに書く。
一週間に一回くらい、書く。
書いてみると、実はそんなに多くはないことが分かる。
あまり変化しないことも、分かる。
そして、それぞれの問題について、どうすればいいかも、ほぼ見えていることに気付く。
解決できることは解決する。そして、それはたいてい、解決している。
解決できないことは待つしかない。
その分類をしたら、あとは待つしかない。
待つ時間に、悩むのがいいだろうか?
いや、待つ時間も人生を生きた方がいい。
旅に出て、途中で電車が止まったら、
悩んでいないで、そのあたりを歩いて、
面白いものがないか、探してみればいい。
止まった電車を嘆いていても無駄というものだ。
*****
実は、
私は悩んでばかりいて、
悩み方を研究したから、
いまのような仕事になったようなところもある。
そのような悩み方もある。
悩むことを人生の内容そのものにしてしまう、
そのような解決もある。
おすすめはしない。
悩むのではなく、悩み方について研究することにして、乗りきったのだろう。
とりあえずタフになる一点集中
タフになる方法を考えているが、
ひとつは、タフになる方法を考えている暇があるからいけないのであって、
目の前にあって、集中しなければならない課題をひとつ決めて、
取り組むのがよい。
どうしたらタフになれるだろうという悩みは、
目の前にある困難をどのようにして乗りきろうかと考える悩みとは、
次元がひとつ違う。
「メタ悩み」といってもよいような性質のものだ。
だいたいそんな悩みを悩んでいいことはない。
困難は、具体的に解決するしかない。
悩んでいる自分を悩まないように改造したところで、
仕事がはかどるわけではないのだ。
それよりも、具体的な、目の前の課題に取り組むことだ。
具体的なスキル。
その積み重ねが、タフネスにつながる。
いい職人は、言葉少なく、仕事に向かっているではないか。
黙々と仕事に向かうしかない。
自分の疲れに無自覚または否認
うつになるひとつのメカニズム
(しかしあまり多くはないメカニズム)は、
自分の疲れに無自覚だということだ。
自分が疲れていると感覚できれば、
それ以上無理はしないですむだろう。
自覚できなければ、ますます疲れるだろう。
サーモスタットの壊れているこたつみたいなもので、
どんどん熱くなってしまう。
足の感覚神経に障害をもつ人が、
足をあちこちにぶつけて怪我が絶えないようなものだ。
ある種の性格障害の人が、
何度でも自分の心を傷つけてしまうようなものだ。
無理に休養をとってもらって、
やっと、自分がどんなに疲れていたか、納得する。
*****
あるいは、心理メカニズムとしては、否認もあるのだろう。
疲れていることを認めたくない、
疲れを認めたらもっと重大な心理的危機が待っている、
そんな場合もある。
*****
結局、疲れに無自覚な場合、心療内科には来ない。
自己啓発系の本を読む。
鍛え始める。
あるいは、医者に行くとしても、身体科に行く。
心療内科のお医者さんとしては、診察室に来たということは、
一応、自分の疲れを自覚しているのだから、
そこから話を始めればいい。
そうではない、周囲の人とか、身体科のお医者さんは、
かなり困るだろうと思う。
部下・同僚の不調に気付くポイント
部下・同僚の不調に気付く方法
上司の目から見て、
次のようなことが見られたら、
まず声をかけること。
遅刻・早退
欠勤(特に休み明け)
能率低下・その結果の残業
ミス・事故
泣き言をいう
やめたいと言い出す
特に、
睡眠がとれているか、
休日に疲れがとれているか、
食事はとれているか、
声をかけてみましょう。
The Right Brain vs Left Brain test
http://forum.4shared.com/viewtopic.php?t=6887
どうぞお試しを。
確かに、右回りのときと、左回りのときがあります。
I always seen clockwise.
sometime is anticlockwise.
how about you
と書いてありますが、私の場合は逆で、おおむね、anticlockwise、
そしてときに、clockwise
それが右脳、左脳とどう関係しているかは、
わたしには不明です?
でも、不思議です。
*****
I always seen clockwise.
sometime is anticlockwise.
って、
変な英語ですが、分かりますよね。
分かるのが、私には、不思議です。
文法に反していても、分かるということは、
文法よりも深い、人間の脳の普遍的な規則にしたがっているということだろう。
だとすれば、何故、それが文法そのものにならないのだろうか?
そのような、「普遍文法」こそが、文法となるべきではないのだろうか?
あたらしいページ
クリニック解説のページが、縦にスクロールするものだから、
一覧性に乏しく、何がどこにあるかますます分からなくなり、不満だった。
縦スクロールを使わずに、小さな画面を切り替えていくタイプのものを作りたくなって、
試作してみた。
http://www17.ocn.ne.jp/~ssn1121/2007/index.html
結局、うまくはできないものだ。
微妙な色加減とか、
丸いボタンを使ったり、
マウスを載せるときれいに変化したり、
理解はしていても、自分なりに作ると、
こんな程度でいいじゃないかと思ってしまう。
Flashも使えば楽しいけれど、
動かして楽しい写真もないから、
やめた。本質的な情報が増えるわけではないし。
使っているブラウザによって違いもあるようだが、
素人なのだから、そんなものには対応できない。
SEO対策なんか、どうしようもない。
土台、独自ドメインを用意することさえしないのだから、
論外のようだ。
アロマオイルについて
アロマセラピーもすっかり定着してきた。
むかしクリニックでアロマオイルを使い始めた頃は珍しがられたものだった。
困ったことに香りにはだんだん慣れてしまうもので、
毎日一日中診察室にいると、香りを感じなくなる。
知らないうちにだんだんきつい香りになってしまうようだった。
ラベンダーが基本だけれど、
ときにシトラス系を加えて、気分を変える。
最近は無印良品でだしている、
「ティートリー」とラベンダーを交互に使う。
個人的には、お香の香りが好きで、自宅ではよく使う。
白檀。アロマオイルよりは高価。
しかし、クリニックでは、なんだかお寺さんみたいで、
よくないかと気にして、使っていない。
ラベンダーは栽培がとても簡単でよく増える。
富良野のラベンダーをもらい受けて、
ずっと増え続けている。
葉っぱをこするといい香りがする。
自分で使うには慣れの問題があるのだが、
お客さんをおもてなしするにはいいかなと、
最近は思っている。
香水の香りの複雑さが好きだ。
時間が経つに連れて変わる。
香水も、軽くオリエンタルな系統がいいのだけれど、
自分では使わない。
新橋サラリーマンの定番、アラミスは、
実は好きだ。
アラミスの石鹸を使うと、ちょうどいい。
最近はラルフローレンの定番ものが好きだ。
昔のジャガーが好きだったけれど、最近は見かけない。
瓶が変わって、中身も変わったようだ。
カルティエはデクラレーションが好きだった。
ブルガリのオムは残ったまま。
インターネット通販で安く買えるので驚いてしまう。
コラーゲンと類感呪術
混合診療解禁反対の話の中で、
コラーゲンなどに高いお金を出す人もいるのだから、
なんていうことを書いて、
コラーゲンを食べている人を批判したような形になったが、
その説明。
*****
まずコラーゲンの構造 Wikipedia でお勉強。
コラーゲン蛋白質のペプチド鎖を構成するアミノ酸は、"―(グリシン)―(アミノ酸X)―(アミノ酸Y)―" と、グリシンが3残基ごとに繰り返す一次構造を有する。この配列は、コラーゲン様配列と呼ばれ、コラーゲン蛋白質の特徴である。例えば、I型コラーゲンでは、この "―(グリシン)―(アミノ酸X)―(アミノ酸Y)―" が1014アミノ酸残基繰返す配列を持っている。(アミノ酸X) としてプロリン、(アミノ酸Y) として、4(R)ヒドロキシプロリン(プロリンが酵素によって修飾されたもの)が多く存在する。この1本のペプチド鎖はα鎖と呼ばれ、分子量は10万程度である。
多くの型のコラーゲンでは、このペプチド鎖が3本集まり、縄をなうようにお互いに巻きついて、らせん構造を形成する。これがコラーゲンの構成単位であり、トロポコラーゲンと呼ばれる。トロポコラーゲンを作る際、1本1本のペプチド鎖は、左巻きのポリプロリンII型様の二次構造をとり、3本のペプチド鎖は、お互いに1残基分ずつずれて、グリシンが中央に来るようなゆるい右巻きのらせん構造を形成する。I型コラーゲンの場合、その長さはおよそ300nm、太さは1.5 nmほどである。
このトロポコラーゲンが、少しずつずれてたくさん集まり、より太く長い線維を作る場合があり、これはコラーゲン細線維 (collagen fibril) と呼ばれる。例えば、骨や軟骨の中のコラーゲンは、このコラーゲン細線維をつくっており、骨基質、軟骨基質にびっしりと詰まっている。コラーゲン細線維は透過型電子顕微鏡で観察することができる。コラーゲン細線維には、ほぼ65 nm周期の縞模様が観察される。コラーゲン細線維の太さは通常、数十~百数十 nm程度である。この太さは、そのコラーゲン細線維を作っているコラ-ゲンの各型の割合などによって決まることがわかっている。
コラーゲン細線維は、更に多くが寄り集まって、結合組織内で強大な線維を形成する場合がある。これがコラーゲン線維(膠原線維;こうげんせんい、collagen fiber)である。コラーゲン線維の太さは数μm~数十μm程度で、適切な染色をおこなうと、光学顕微鏡でも観察することができる。コラーゲン線維は皮膚の真皮や腱などにはびっしりとつまっている。
*****
顕微鏡で覗いて、スケッチを描かされます。大学には染色標本作成の名人がいます。
まあ、要点は、コラーゲンは、たんぱく質だということだ。とすれば、アミノ酸に分解されるわけで、その内容は?
*****
アミノ酸組成
コラーゲンのアミノ酸組成はグリシンが約半分を占め、プロリン及びヒドロキシプロリンが21%、アラニンが11%とかなり偏った構成となっている。またコラーゲンに特有のアミノ酸としてヒドロキシプロリン・ヒドロキシリジンなどがある。これらは通常のプロリン・リジンに対して水酸基が1つ付加した構造のアミノ酸で、他のタンパク中にはほとんど含まれない。これらは水素結合によってタンパク鎖同士を結び、3重らせん構造を保つ働きがある。
*****
まあ、そういうことです。
*****
機能
コラーゲンは、様々な結合組織に、力学的な強度を与えるのに役立っている。若干の弾力性もある。特に、腱の主成分は上述のコラーゲン線維がきちんとすきまなく配列したもので非常に強い力に耐える。腱には、筋肉が発生した引っ張り力を骨などに伝え、運動を起こす際に非常に強い力がかかる。また、骨や軟骨の内部では、びっしりと詰め込まれたコラーゲン細線維が、骨や軟骨の弾力性を増すのに役立っており、衝撃で骨折などが起こることから守っている。また、皮膚の弾力性や強度に役立っている、などである。
一方、こうした従来から知られている機能とは別に、コラーゲンが、それに接する細胞に対して、増殖、分化シグナルを与える、情報伝達の働きも担っていることがわかってきている。
*****
学生の頃は、エラスティク・ファイバーという名前のものを習いました。コラーゲン・ファイバーは固い成分、エラスティック・ファイバーは、伸縮性に富む成分で、皮膚繊維の中でのこの比率が、皮膚の伸縮性や弾力を決定していると、山田英知先生が美しいスライドを提示しながら解説したように思います。最近は包括して、コラーゲンファイバーと呼んでいるのかな。
*****
種類と分布
2004年までに、ヒトのコラーゲン蛋白質は30種類以上あることが報告されている。
I型、II型のようにローマ数字を使って区別される。例えば、真皮、靱帯、腱、骨などではI型コラーゲンが、関節軟骨ではII型コラーゲンが主成分である。また、すべての上皮組織の裏打ち構造である基底膜にはIV型コラーゲンが主に含まれている。体内で最も豊富に存在しているのはI型コラーゲンである。
*****
なるほど、それで、エラスティック・ファイバーという言い方はしないようになったわけだ。もっと精密に言うようになった。
でも、大雑把にいうと、エラスティック成分が失われるから、歳をとると、皮膚を指でつまんだら、そのまま皮膚が立っている、なんていうことが起こる。
*****
健康食品としての意義
コラーゲンを多く含む健康食品が、皮膚の張りを保つ、関節の痛みを改善するなどと宣伝されていることがある。一部の症状に有効性が認められたという論文は多いが、相反する結果を示す論文も報告されており、その有効性について科学的に十分に証明されているとは言い難い。
*****
それはそうだ。だって、食べたたんぱく質は、アミノ酸単体か、二つつながったくらいまで分解される。もとがコラーゲンか何かなんて分からなくなっている。
*****
コラーゲンはタンパク質の一種だが、アミノ酸まで分解されなくとも小さなペプチド(分子量500-15,000)まで分解されれば消化管から体内にとりこまれる。しかし、取り込まれたコラーゲンペプチドは皮膚、肝臓、腎臓、脾臓、筋肉、軟骨など全身に分配され、必ずしも目的の部位にだけ届くわけではない。そもそもタンパク質をはじめとした栄養を含む食品類をバランスよく摂っていれば摂取量が不足することはないので、健康食品で補う意義は乏しいと考えられる。
*****
そうですね。当然です。高校の生物で習いました。
*****
コラーゲンを単なるタンパク質供給源としてみた場合、グリシンを非常に多く含む反面、必須アミノ酸のひとつであるトリプトファンをまったく含まないなど、アミノ酸組成が著しく偏っており、アミノ酸スコアの観点から考えてもそれ単体での栄養学的価値は低い。
*****
そういうことです。
*****
なお、コラーゲンを配合した化粧品が数多く販売されているが、コラーゲンは主に保湿剤の目的で使用されている。
*****
直接皮膚に塗るなら、コラーゲンのままです。でも、それが自分の皮膚に吸収されるわけでもないのです。実際は、ワセリンを塗ったのと変わりないと、皮膚科の先生は言っています。
*****
とんこつラーメン屋でコラーゲンが入っていると書いてある店があるが、動物性コラーゲンの分解温度は40度であるため、とんこつを出すような煮方をした場合には分解されてしまい、栄養成分としての価値はまるでない。
*****
つまり、成分であるアミノ酸になっているということです。旨みにはなるはず。
コラーゲンたっぷりの食事を続けたら、膝関節が楽になったという証言は、どうなるのでしょう。
わたしはこのような分野については、「類感呪術」という用語で説明しています。
ふたたびWikipedia から
*****
類感呪術 (るいかんじゅじゅつ) は、文化人類学者のジェームズ・フレイザーが定義した、民俗学における呪術の性質を表す言葉である。類似したもの同士は互いに影響しあうという発想(「類似の法則」)に則った呪術で、広くさまざまな文化圏で類感呪術の応用が見られる。
フレイザーによると、呪術の要素は、この類感呪術と感染呪術の二つに分類できるとされる。
類感呪術の例
「海草を食べると髪が黒くなる」という迷信。
実際に海草に髪の色を決定するメラニン色素を増やすような化学物質は含まれていないのだが、海から引き上げられた海草が髪の毛のように見えることからこのような誤解が生まれた。
****
これは人間の古層の思考類型の一つであり、たとえば、中国の古典、「詩経」に収められている詩を読解するときに役立った。
そのように古い思考形式が現在もなお生きていて、高校の生物で習ったことなど全く無視させる強い力を発揮していることに、驚くのである。
そして、そのような人たちが、限られた情報をもとに投票したり世論調査に答えたり、そして世の中が回っていくのかと思うと、かなりのめまいを感じるのだ。
合理的判断ができない集団に、操作した情報を与え、一体何をしているのか、何をしたいのか。コラーゲンを売っている人、買っている人だけがどうというのではなく、まったくユビキタスな現象なのだ。
マゴワヤサシイ 食事の基本
身体に必要な栄養素を過不足なく摂るようにするには、さまざまな食品を選んで摂ることが重要です。
その基本になるのが「マゴワヤサシイ」という言葉です。
マゴワヤサシイ食のメインは和食です。日本食の基本となる7食品群を表す言葉が「マゴワヤサシイ」なのです。
日本食は低脂肪で、エネルギー源の炭水化物と代謝に必要なビタミン・ミネラル、食物繊維などがたっぷり摂れます。
● マメ
豆類、豆腐、味噌、納豆。 タンパク質とマグネシウムが豊富。
大豆製品には、脳にいい適量の不飽和脂肪酸とレシチンが含まれます。
● ゴマ
ゴマ、ナッツ類。 不飽和脂肪酸やビタミンE、レシチン、タンパク質が含まれます。
抗酸化栄養素が豊富。
● ワカメ
海藻類はカルシウムが豊富。貴重なヨードの摂取源です。
● ヤサイ
野菜には、ベータカロチン、ビタミンCが豊富。
野菜類にはカロリー栄養素はほとんど含まれていませんが、体をきれいにしたり、免疫力を高める物質が豊富に含まれています。
● サカナ
魚と貝類は、すべての必須アミノ酸を含む良質のタンパク質です。
青魚や鮭、貝類は不飽和脂肪酸のオメガ3が豊富。
● シイタケ
ビタミンDが豊富。キノコに含まれる多糖体には、免疫を高めたり、ガン細胞の増殖を制御する働きがあります。
● イモ
ジャガイモ、サツマイモは腸内環境を整える食物繊維が豊富。
*****
というわけですが、確かに、現在長生きしているおじいちゃんおばあちゃんのライフスタイルを調査すると、こんな結果のようです。
しかし実を言えば、それ以外に食べるものはなかったのですし、早く死んだ人も、同じものを食べていたはずです。
自分と似たDNAの人がどのようにして長生きしたか調べて、まねをしてみようというのは、まあ、比較的、いい作戦だと思います。
でも、並べられた項目を見ると、カテゴリー・エラーがあります。レベルの違うカテゴリーが並列されています。
語呂合わせの都合で仕方なかったのでしょう。
これを7群と呼ぶとしたら、自分でものを考える人には笑われるでしょう。
でも、和食系のものを満遍なく、多様に摂取すると心がけることと、読み替えましょう。
概日リズム睡眠障害 CRSDs の管理に関するガイドライン
概日リズム睡眠障害 CRSDs の管理に関するガイドライン
概日リズム睡眠障害には外因性と内因性があり、
実際には、内因性因子と外因性因子との組み合わせが各障害を発現させている。
-
「外因性」CRSDs
交代勤務睡眠障害
時差症候群 -
「内因性」CRSDs
睡眠相前進症候群
睡眠相後退症候群
不規則睡眠覚醒リズム
非24時間睡眠覚醒症候群 [非同調型] または自由継続型
CRSDが疑われる患者の評価には、睡眠記録または睡眠日記が使用される。
利用できる治療法には、計画的睡眠スケジュール(planned sleep schedules)、定時の光照射、定時のメラトニン投与、睡眠剤がある。
* 計画的または処方された睡眠スケジュールは、時差症候群、交代勤務睡眠障害、睡眠相後退症候群、睡眠相前進症候群、不規則睡眠覚醒リズム、自由継続型睡眠障害に使用される。
* 特別に指示された定時の光照射は概日障害のそれぞれに使用されるが、奏効度は各診断によって様々である。
* 定時のメラトニン投与は、交代勤務睡眠障害、睡眠相前進障害、自由継続型睡眠障害に用いられる。
* 夜間勤務者における日中の睡眠を促進または改善するためには、睡眠剤を用いることができる。
* 時差による不眠の治療には、睡眠薬を用いることもできる。
混合診療解禁問題-2
2004年11月、経済財政諮問会議、規制改革推進会議で混合診療解禁を決定。
しかし、保険医の団体である日本医師会が反対したため、頓挫。
2005年12月7日、米国政府は日本政府に対する要望書で
「加算ルール」つまり「混合診療全面解禁」を強く指示。
2006年6月、政府は強行採決により、医療法改正案を通し、混合診療の幅を広げた。
流れは、混合診療解禁のようで、そうなれば、お医者さんの技術料の部分も、経験・技術に応じて設定するようになるのかもしれない。
実際、全国どこでも同じ診察料、技術料というのは、おかしいとは思う。
都会の家賃は高いわけだし、人件費もかかる。田舎でおじいちゃんおばあちゃんを診察していた方が、
経済的には報われるかもしれない。
単純な話、看護士さんや事務員さんをたくさん雇用しているなら、
クリニックに施設基準加算はないけれど、
その分上乗せしてもいいくらいなのだ。
自由診療的な裁量部分が増えれば、
自分の技術に値段を付けることができるように思えるが、
多分、保険会社が介入して、技術料を決定すると思う。
自分は診療報酬分以上に働いていると感じているお医者さん達は、
むしろ、その分を混合診療分として請求できるので、いいのかもしれない。
書類代とか、いろいろ、診療報酬で評価されない雑務は実は多い。
多分、都会のサラリーマンは、天引きされている健康保険料を払わずに、
自費診療クリニックに行った方が、安くあがる。
年をとって、いろいろと不安な年頃になったら、保険を利用すればいいことになる。
一方、保険会社は医療費のかからない人から保険料を取りたいわけだから、工夫をする。
その工夫にまんまと乗っているのがアメリカ人だし、その商売ノウハウについては、自信満々なのだろう。
洪水のような、保険のテレビコマーシャル。
郵政民営化、弁護士大量生産、混合診療、民間保険の導入と、
米国の年次改革要望書の通りである。
中医協に米国製薬会社の人間を加えることも、要求しているのだそうだ。
もうその路線で国民洗脳が始まったということなのだろう。
国民にふさわしい政治があり、
国民にふさわしい医療がある、
そのような、当たり前のことが起こるだけである。
混合診療禁止の法的根拠
「混合診療について、保険が受け取れないと解釈できる法律上の根拠はない」
と裁判官が判決で述べたそうだ。
混合診療禁止が憲法違反だとか、そんな話ではないから、
特段話題にもならないだろうと思っていたが、
いろいろと話題になっているようだ。
結論としていえば、混合診療は禁止するとの法律を作ればいいだけだと思う。
*****
混合診療禁止が、国民の生存権か何かを侵害していて、
従って、混合診療は全面的に解禁されるべきで、
混合診療を導入し、民間医療保険が自費分をまかなう、
そのような方向が考えられているらしい。
ここでも、いわゆるグローバルに、アメリカみたいにという流れ。
予想では、民間医療保険は10兆円を越える規模の市場とのことで、
しかも、アメリカでノウハウは充分にあり、
いつでもスタンバイオーケーなわけだ。
財務省は混合診療が解禁され、民間保険市場が出来上がったなら、
「必要最低限の医療ライン」を徐々に切り下げ、
医療費削減するだろう。
なにしろ、アメリカからの対日年次要求らしいから。
予定では、平成22年に混合診療解禁のプログラムがあり、
財務省は混合診療導入を希望しているといわれ、
政府のお抱え審議会でも混合診療解禁の方向である。
規制改革会議メンバー
議長 草刈 隆郎 日本郵船株式会社代表取締役会長
議長代理 八田 達夫 政策研究大学院大学学長
委員 有富 慶二 ヤマトホールディングス株式会社取締役会長
安念 潤司 成蹊大学法科大学院教授
翁 百合 株式会社日本総合研究所理事
小田原 榮 東京都八王子市教育委員長
川上 康男 株式会社長府製作所取締役社長
木場 弘子 キャスター・千葉大学特命教授
白石 真澄 関西大学政策創造学部教授
中条 潮 慶応義塾大学商学部教授
福井 秀夫 政策研究大学院大学教授
本田 桂子 マッキンゼー・アンド・カンパニー・インク・ジャパン プリンシパル
松井 道夫 松井証券株式会社代表取締役社長
松本 洋 アドベントインターナショナル日本代表兼マネジングパートナー
米田 雅子 慶應義塾大学理工学部教授 NPO法人建築技術支援協会常務理事
そんな時代になったら、またお医者さんの仕事が増える。
公的保険では保険対象の治療が何か、
その患者さんが加入している民間医療保険はどんな治療をどの期間許容しているか、
調査して、さらに、自費分はどれだけ発生すると計算の上で告げることになるだろう。
そうなると、アメリカの場合のように、加入している医療保険のレベルが、
実質的にその人が受けることができる医療レベルになってしまう。
自動車保険がどの範囲の修理を対象にしているか、みたいな発想。
大切な車ならいい保険をかけるし、
そうでないならそれなりに。
アメリカの短期(brief)精神療法は、保険会社の決まりに合わせて開発されたものだ。
薬剤も、保険会社の決めた範囲で。
メディケアが医療と命を支配しているのだ。
保険会社は基本的に健康で病気になりそうもない人を集めて、保証する。
公的保険は、民間保険会社に加入できないような、
医療費のかさむ人を引き受けるといった事態になるかもしれない。
すると結局、税金の持ち出しである。
以上は制度の問題。
医療にお金をかけたくない人は、
命以上に大事なものがあるのか、
あるいは、他人の命ならそれなりでいいのか。
しかしもう一つ、その手前の問題があって、
現在保険診療の対象になっていないが、本当は必要な治療がどれだけあるのかという問題。
活性化自己リンパ球移入療法とか書いてあったが、
裁判の申し立て方として、
活性化自己リンパ球移入療法を保険診療にして欲しいと申し立て、
その医学的な有効性を立証する方法があったはずで、
その方がずっと意味のある裁判だったかもしれない。
論点が混合診療の是非になっているのは納得できない点がある。
さて、他方、
世の中はいろいろで、銀座の酸素バーのそばを通りかかるが、利用者は一定数いるようだ。
点滴バーではビタミン点滴を自費で受けているのだろう。
獣医学の分野では保険がきかないので、かなりの高額を支払っている。
民間療法の健康被害、金銭被害はともにあとを絶たない。
自費分を認めるとして、その効果や副作用の検討や、そんなことはどうするのだろう。
自己責任というのだろうか。
コラーゲンだ、何だと、支払いをしている人たちをも、自己責任だというように?
命に関しては、そんなわけにはいかないだろう。
細かなところで問題はあるとしても、混合診療禁止は全体としては、良心的に機能してきたと思う。
一般国民にとっての利益は、混合診療解禁ではなく、
個別の特殊療法について、不可欠ならば保険に組み入れることだろう。
それが今回のような話の流れになるところが、どうも怪しい。
精神科・心療内科では、たとえば、ある種の注射やサプリメント、アメリカで使われている抗うつ剤を使う、保険適用のない漢方薬を使うなど、いろいろな分野がある。アメリカには東洋人も住んでいるし、薬も飲んでいるわけだし、また、アジア諸国で認可されている薬もあるのだから、アメリカの薬を自費で使っても、特に問題はないと感じている。
臨床心理士によるカウンセリングは保険適用がないので、自費の扱いになる。この場合は、クリニックとは別組織にして会計も別立てにしないといけない。これは臨床心理士の専門性を確立する上でも必要な要素だと思う。
バイアグラを与えて養殖した牡蠣
牡蠣は精力がつくものだけれど、
その牡蠣を、バイアグラを与えて養殖したのだそうだ。
牡蠣の育ちはよかったらしいが、
その牡蠣を食べた結果についてはまだ報告がない。
牡蠣がその内部でどれだけバイアグラ成分を代謝するかということだが。
あるいは、中間代謝産物も有効かもしれないし。
食べてみないと分からない。
という、真面目でない話。
乗馬クラブとうつ
町田に乗馬クラブがあって、
前から会員だった人が、
うつ病で療養していたときに、何度かいってみて、
なんとなく慰めになったと語っていた。
その人は乗馬はベテランらしく、
馬との付き合いも長いようだった。
アニマルセラピーとか動物介在療法 Animal Assisted Therapy=AAT とよばれるものの、
一種と考えてよいと思う。
馬とかイルカとかは、誰でもというわけにはいかないが、
考えてみてもよいと思う。
ひとつには、乗馬クラブの雰囲気がなかなか宜しく、
気分転換になったらしい。
患者が望む悪い知らせの伝えられ方
国立がんセンター東病院の藤森麻衣子氏らの研究で、
がんなどの、悪い知らせを、どのように伝えたらよいかという報告。
日本人患者は、悪い知らせを受けるときに、
1)家族を含めた情緒的サポート、
2)医学的情報、
3)明確な説明、
4)質問の奨励、
5)場の設定
の5つの項目を考慮して欲しいと思っている。
米国人患者を対象とした同様の調査では、考慮して欲しい主な項目は、
1)情緒的サポート、
2)内容と伝え方、
3)場の設定
の3項目であった。
藤森氏は、
「日本人患者は、治療法の選択肢のみでなく、医師が推奨する治療法まで示して欲しいと考えている。
また、治療法の選択は患者のみでなく、医師や自分の家族と共同で行いたいと考えている」と分析している。
医師に望むこととして
「患者の質問に答える」、
「わかりやすく伝える」、
「今後の治療方針も伝える」、
「主治医として責任を持つことを伝える」
意見が分かれる項目の主なものは、
「余命について知らせる」
「悪い知らせを淡々と知らせる」
「悪い知らせを少しずつ段階的に知らせる」
「伝える内容が不確実な段階でも知らせる」
「断定的な口調で伝える」など。
ーーーーー
たしかに一般的にはこのようなことになるでしょう。
しかし実際には、まず、患者さんの状態とパーソナリティーの把握が第一です。
一般論は大切ですが、それを守っていればうまく行くものでもありません。
精神科医のリエゾン業務で大切な領域ですが、実際には難しいものです。
症状をジャクソニスム的に解釈する
ドネペジルはアルツハイマー病患者の興奮を改善しないとの記事があった。
当然だと思うが、解説する。
精神症状を解釈するとき、有力な手段として、ジャクソニスム的解釈がある。
1.
脳の構造は、層的であり、上位階層に位置する回路は、下位階層回路を、コンピュータプログラムでいうサブルーチンのように使いながら支配している場合がある。また、上位階層回路は、下位階層回路を、抑制的に制御している場合がある。
2.
上位と下位がメインルーチンとサブルーチンの関係にある場合、メインルーチンが機能停止すると、「まとまりのない」状態になる。統合が失調するとは、まさにこれを指す。
3.
抑制的に制御している上位階層回路が機能停止(A)した場合、抑制されていた下位階層回路機能が突出(B)する。さらに生体は、こうした異常事態に対して反応する(C)。
結局、目の前に症状として現れているものは、A+B+Cの複合であるということができる。
4.
Bの例としてあげられるのは、膝蓋腱反射である。
Aとしての、上位抑制が、脳血管障害などのために機能停止する。
ここで、Bだけを症状とするのではなく、一体のものではあるが、Aを症状として意識し、記載することが、症状の分析となる。
5.
統合失調症において、陽性症状、陰性症状と呼ばれているものは、用語の定義によるのであるが、理論的には、上記、BとAに相当するとしてよい。私見では、統合失調症において、その他に、Cの要素を見るべきである。
6.
たとえば、妄想に支配されている人の場合。
A……現実と内的想念の比較照合訂正機能の脱失。
B……内的想念の、無訂正の突出。
C……辻褄を合わせるための、妄想体系の構築。
上記三要素の併存として、症状は成り立っている。
7.
たとえば、うつ病の場合。
A……抑うつを訂正する上位回路の機能停止。
B……抑うつ回路の突出。
C……反応性に出現する不安焦燥。
うつ病の中に、上記三要素の併存を見る。
8.
たとえば、アルツハイマー病の場合。
A……上位機能の停止、たとえば、記憶障害。
B……下位機能の突出、たとえば、興奮。
C……辻褄を合わせて状況を解釈するために妄想の構築。
こう考えることを基本とすれば、ドネペジルは、Aのプロセスを遅らせるものであるから、興奮を改善しないのは当然である。興奮を改善するには、上位からの抑制的な制御を補助するような薬剤か精神療法的な働きかけが有効なはずである。
9.
上記は、理念型であって、実際に三要素を「機械的に」切り出して記述解釈することは現状では難しい。
しかし、脳の構造に由来する当然の機能解釈であり、根本的に有効であると考える。
10.
機能には、それを可能にする構造がある。脳の場合、上位構造は下位構造を抑制的・統合的に修飾している。この二つの原則から、以上のすべてを演繹することができるのである。ジャクソニスムは偉大である。
11.
もちろん、脳の構造の原則にはこれ以外にも多くの要素がある。しかし、これが、根本原則のひとつだという議論である。








