メンタル不全の負の連鎖
まず、メンタル不全は個人だけでなく、なぜチーム全体に損失をもたらすのかを図解するとこのようになります(図1)。
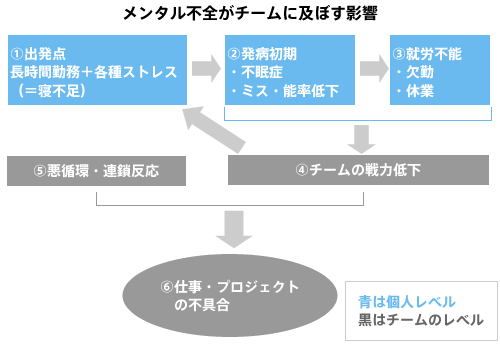
①出発点は寝不足とストレス
うつ病は長時間勤務による寝不足を土台に各種のストレスが加わった結果、脳が疲労状態になって起こる病気です。神経細胞の間で情報を伝達する物質(神経伝達物質)であるセロトニンやノルアドレナリンが足りなくなって発病します。
もちろんストレスは誰にもあります。ストレスの全くない人間とは、文字通り生きていない人間です。ストレスを適切に処理し、乗り越えていくことで人は成長するわけですが、度を過ぎれば心身を破壊することになります。
②発病初期は不眠症とミス・能率低下
発病すると、不思議なことに、寝不足であるにもかかわらず眠れなくなくなります。寝つくまでに30分以上かかる、何回も目が覚めて眠りが浅い、朝早く目が覚める、などの不眠症になります。
うつ病の具体的な症状については次回に述べますが、ここでは不眠症がポイントであることを、まず理解してください。
さらに大事なことは、集中力と判断力が落ちて、本来持っているはずのスキルやノウハウが発揮できなくなり能率が低下していきます。同時に注意力が低下してミスが増えていきます。これは知識やスキル不足が原因でおこすミスではなく、ケアレスミスといえるものです。「彼らしくないミスが、この頃増えてきた」という場合はメンタル不全の始まりかもしれません。
以上の結果、さらに仕事に時間がかかるようになり、脳の疲労が加速して病気が進んでいきます。
慢性的な寝不足や不眠症の人は「メンタル不全予備軍」と言えますが、彼らの能率も落ちて判断ミスも増えています。ただ、うつ病ほどの注意力低下はないので、ミスをしたことに気づくのです。5時間未満の睡眠不足が続くと、ケアレスミスが1.5~1.7倍に増えるという研究もあります。
③就労不能
出勤しても仕事にならなくなり、最終的には診断書が出て休業となります。システム開発の分野では、無断欠勤の形をとることも少なくありません。
うつ病は「気分の落ち込み」という生易しいものではなく、スキルがあっても、注意力、判断力、集中力という、働くためのパワーが枯れ果てた状態になる病気であって、「怠け者」でも「脱落者」でもありません。がんぼろうにもがんばれないのです。
モノにたとえればバッテリーが切れた携帯電話のような状態。従って、充電すなわち休養と薬の内服が必要になります。
④チームの戦力低下
ここまでは、メンタル不全がエンジニアという個人に及ぼす悪影響について述べました。次はチームの問題です。
初期の状態では、見た目では「五体満足」なので周囲は気づいていません。そして、大事なことは、うつ病は「自分が病気になったことに気づきにくい病気」なのです。
従って初期の段階では、働くためのパワー(注意力、集中力、判断力)が低下しながら働くメンバーが発生することで、チームの戦力ダウンが始まり、就労不能でそれが決定的になります。
⑤悪循環と連鎖反応
エンジニアの業務は専門分化し、分業されているので、他の職種と違って、休んだメンバーの業務を他の人がカバーするには非常な困難があります。
従って、残りのメンバーがさらに長時間勤務となり、ストレスを抱えるという悪循環が生じます。システム開発の分野だけでなく、現代の職場は、バッファーとなる要員を抱えず、ギリギリの人数で成り立っているため、メンタル不全による休業という連鎖反応が起こることも稀ではありません。
たとえば5人のメンバーのうち1人が欠けたとします。残りの4人の業務量が25%増となることはあり得ません。なぜなら人間の能力には差があって、できる人ほど仕事の負担が増えていく、という「原理」が作用するからです。できる人の負担がより多く増え、たまたまその人が発病しやすい体質であった場合、連鎖反応が起こりやすくなります。
⑥仕事・プロジェクトの不具合
発病まで至らなくても、寝不足とストレスによる能率の低下やケアレスミスの増加がチーム全体に起こりやすくなるのは言うまでもありません。その結果、プロジェクトに重大な悪影響を及ぼすトラブルが生じるリスクが潜在化します。特にリーダーやマネージャーの発病はプロジェクトの頓挫につながるリスクといえます。
プロジェクト管理と安全配慮義務
①メンタルヘルス対策はプロジェクト管理の重要な要素
要するに、メンタルヘルス問題は個人問題にとどまらず、チームとプロジェクトひいては企業経営に悪影響を及ぼす組織の課題であることが、お解かりいただけたと思います。
これからのプロジェクト管理にはメンタルヘルス対策が不可欠ということです。メンタルヘルス対策によって、心の健康が保たれれば、働くためのパワー(注意力、集中力、判断力)が温存されてモチベーションも高まり、生産性が維持・向上するというわけです。
いいかえれば、会社やマネージャー、リーダーは、「メンタルヘルス対策は病気・病人対策」という既成概念を乗り越える必要がありましょう。
②安全配慮義務
一方、メンタルヘルス対策を会社や管理職が行うべきという法律上の根拠もあります。これを安全配慮義務といい、民法、労働基準法、労働安全衛生法などに基づき、会社が社員の安全と健康に配慮する義務で、管理職に委ねられています(図2)。
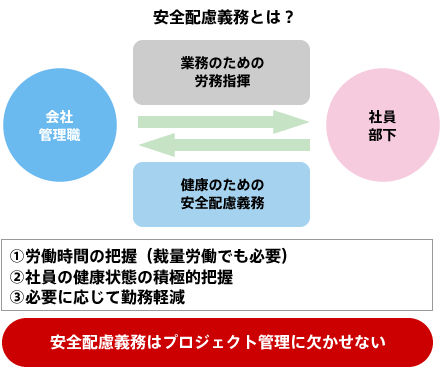
メンタルヘルス対策や過労死予防でいえば、次のような内容が含まれます。
- 上司は部下の労働時間を把握し
- 上司は部下の心身の健康状態を積極的に把握し
- 必要に応じて勤務軽減措置をする義務がある
会社と管理職は社員(部下)に指示命令を出せる民法上の権利(労務指揮権)を持っていますが、安全配慮義務はこれと表裏の関係にある「債務」であり、すべての経営者・管理職に課せられた責任といえます。
①と③がポイントになります。前回、過労死の認定基準として「月100時間を超えた残業」を示しましたが、もし訴訟が起こった場合、「彼は自分の意思で自発的に残業していた」とか「上司である自分は早く帰れと言っていた。帰らなかった本人の責任だ」という反論は成り立ちません。