広瀬先生 気分変調症について
広瀬先生のセミナー 気分変調症について
1 はじめに
*
「気分変調症」という日本語は,ご存じのように1980年のDSM-Ⅲ以後にできた名称だが,英語のdysthymiaという言葉には,実はもっと長い歴史がある。私は,気分変調症という言葉は必ずしもdysthymiaの訳語として適したものではないと思っているので,できるだけdysthymiaと呼んでいる。
*
そのdysthymiaは,感情障害あるいは気分障害の中での泥沼地帯といっても言い過ぎではない,非常に混乱した,意見の一致をみない分野であると思う。そのようなテーマについて話をするのは,私としても非常に荷が重いが,泥沼というのは干潟に例えられるのではないだろうか。確かにそこに入っていく人間にとってはあまり気持ちのいいものではないが,有明海の問題でも象徴されるように,そこはいろいろな意味での宝庫で,宝が隠されているともいえると思う。そういう意味で,この分野はこれからますます研究の対象になるべき分野であろう。
*
2 Dysthymiaの歴史
*
前述したように,dysthymiaという言葉にはかなり古い歴史があり,ヒポクラテスの時代からあったという。Melancholiaというのは,実はphobiaとdysthymiaと一緒にしたものであるという意味で,moodの面はdysthymiaで代表されていたといえるかと思う。Dysthymiaという言葉を近代医学に最初に登場させたのは1844年のドイツのFlemmingで,彼は感情障害という広い意味で使っていた。ちなみに彼はmaniaを「感情と知能の障害」という意味で使ったといわれている。
*
Kahlbaumが1863年にdysthymiaという言葉を使っているが,これは慢性のmelancholyという意味であり,彼がはじめて現在と同じく「慢性」という意味で使ったといえる。ちなみに,彼はcyclothymiaやhyperthymiaという言葉も使っている。
*
なおKraepelinは,DysthymieではなくVerstimmungを使っている。彼自身はKonstitutionelleverstimmungという意味で使ったのを,英語に訳される段階でconstitutional dysthymiaとなったようである。その用語を使って,体質的な持続性の不機嫌状態,抑うつ的な不機嫌状態を説明している。近年Akiskalがこのあたりを非常に重視し,自分の考えを発展させているといえるほどである。
*
1952年には,Weitbrechtがご存じのように,endoreaktive Dysthymieという言葉を使っている。今世紀になって本当の意味でdysthymiaを使ったのはWeitbrechtが最初ということになるが,文字どおり内因性でも,反応性に起こる心気状態を中心としたうつ状態で,うつはわりに軽いというものである。現在ではあまり使われないが,これがその後,Tellenbachの内因論(内因性であっても状況因で誘発されてくるという)の先駆けとなったという意味で,非常に重要な概念といえる。
*
そしてそのあと,DSM-Ⅲにはじめてdysthymiaが登場するわけだが,1978年のRDCにchronic intermittent,minor chronicの気分障害という意味で,すでに概念はできていた。それがDSMⅢでdysthymia,そしてそれに対立するものとしてcyclothymiaというふうに分類されてきたのである。ただ,このDSM-Ⅲでは,dysthymiaのところに括弧つきでdepressive neurosisという付記があり,これがDSM-Ⅲ-Rまで続いた。DSM-Ⅱではdepressive neurosisがあり,それを引き継ぐという意味で付記されていたのである。
*
3 DysthymiaのDSM-Ⅲ登場へのAkiskalの貢献とその後の変遷
*
DSM-Ⅲにdysthymiaが登場する根拠となった論文はいくつかあるが,直接的に大きなインパクトを与えたのが,Akiskalらの1978年の“The nosological status of neurotic depression-A prospective three to four-year follow up examination in light of the primary-secondary and unipolar-bipolar dichotomies”という論文である。また,Klermanらの1979年の“Neurotic depression:A systematic analysis of the multiple criteria and meanings”という論文も大きな影響を与えたといえる。
*
表1もかなり有名なデータで,Akiskalらは従来neurotic depressionといわれた基準に厳密にしたがって診断した100例を2,3年フォローアップした。フォローアップの期間は必ずしも長くないが,それでもこの100例のうちprimary affective disorderは40例もある。そしてTypeⅡのbipolarが14例である。Unipolarのほうが22例で多いが,bipolarもそれに近い数字がある。Neurotic depressionというと単極性うつ病との鑑別が昔から議論されたが,bipolarになるということが重要で,neurotic depressionという診断に対する疑義を提出する根拠となったということがいえるかと思う。
*
表1 略
*
また,non primaryには,non affective disorderとして神経症的なものがあるわけだが、一方でprobable depression,intermittentが10例あり,抑うつ的なもの,特に内科・外科疾患に二次的に起こってくる抑うつも少なくないことがわかる。いずれにしても厳密な意味でneurotic depressionと診断しても,フォローアップするとかなり別なものに変わっていくということが,このデータで示されている。
*
DSM-Ⅲでは,dysthymiaは気分変調症として,cyclothymiaとともに脇の方に置かれていた。非特異的な慢性状態として辺縁に置かれていたのが,DSM-Ⅲ-Rになって気分変調症がうつ病性障害,気分循環症が双極性障害に分類され,大うつ病と気分変調症が対立されるような形になってきて,一挙に格上げされた形になった。
*
DSM-Ⅲ-Rでは原発性,続発性があったが,DSM-IVではこれがなくなり,その代わりに非定型病像atypical featuresを伴うものが加わってきたが,後述するようにこれがかなり重要な意味をもっていると思われる。
*
4 Akiskalの慢性うつ病の分類
*
Akiskalが,慢性うつ病を先ほどのフォローアップに続いて,さらに図1のように分類をしたということもかなり有名だが,彼は慢性気分障害をearly onset,late onset,それからその中間というもので分類した。Early onsetはcharacterological depression(性格因性うつ病)といわれ,性格的な問題が中心である。そのうち抗うつ薬に反応しないものを性格スペクトラム障害,反応するものをsubaffective dysthymiaと呼んだわけである。本格的なaffectiveというほどではない,軽いdysthymiaということだろう。普通unipolar dysthymiaと考えるところだが,彼の場合には,ここにsub-bipolar dysthymiaを位置づけて,気分循環性障害あるいはbipolarⅡあたりにまで結びつける,いわゆるbilpolar spectrumという概念となるところが非常に特徴的なわけで,臨床的にはそれに合致するものが確かにみられる。
*
図1 略
*
表2は,彼のsubaffective dysthymiaとcharacter-spectrum disorderの特徴について記している。前者の家族歴は感情障害が多い。後者の家族歴にはアルコール依存症が多いということである。人格は,前者の方が安定して三環系抗うつ薬にも反応し,予後も良い。REM潜時の短縮があり,抗うつ薬による軽躁がありうる。後者は人格的に非常に不安定で,薬にも反応しない。
*
表2 略
図2 Akiskalの概念を中心にした慢性うつ病の経過シェーマ 略
*
図2は,彼の考えに基づいたシェーマである。彼は,subaffective dysthymiaは三環系抗うつ薬で躁転があるということを最初のころ述べている。それに対してDSMなどのdysthymiaはうつだけであるという点が異なる。そして,dysthymiaに大うつ病が乗っかるのがdouble depression(重複うつ病)という,Kellelらが1982年に名づけた1つの概念だが,これはまたかなり重要な意味をもっていると思う。それに関しては後述する。
*
Primary depressionつまり大うつ病がある程度良くなったあと,完全に良くならずに残遺状態で慢性化するというのはよくあるケースだが,これを彼は慢性のdysthymiaと呼んでいる。
*
5 DSM-IVにおけるdysthymiaの経過上の定義
*
ところがDSM-IVでは,こういう残遺状態で遷延するものはdysthymiaに含めないとした。大うつ病のあとにこういう軽症うつ病が持続する場合でも,dysthymiaとするには,大うつ病の前に2年以上のdysthymiaの経過がなければいけないということである(図3のC)。Kellerらがdouble depressionと名づけたときの定義を採用しているわけだが,これが2年未満だと,多少前駆症状の軽い抑うつがあっても,これを大うつ病の慢性と呼ぶことになる(図3のB)。
*
図3 DSM-IVにおける大うつ病(慢性)と気分変調症 略
*
実際の臨床では,こういったものでもdysthymiaとdouble depressionと呼んでいいものがあると思うが,操作的診断なので区切られているわけである。良くなる期間はあるが,これは2ヵ月以内。この期間があまり長いとdysthymiaにならない(図3のD)。そして成人の場合はこの慢性状態が2年以上なければいけないということで,かなり年数で仕切られていることになる。
*
実態がどうなのかということの方が重要なはずだが,dysthymiaの定義は経過で決められてしまうという部分がかなり大きい。
*
6 Dysthymiaの症状と診断
*
DSM-Ⅳの気分変調性障害の診断は,かつて躁病エピソードや軽躁があってはいけないということである。あとでbipolarになるのはいいのかもしれないが,それは明言されていない。
*
一方,うつ病によくあるような症状が2つ以上存在することが条件ということは,大うつ病よりも必要な症状の数が少なくなっているということで,内容はあまり変わらない。したがって大うつ病の軽い状態が長く続くものとDSM-IVではとられてしまうが,これでは実態を反映しているとはいえない。
*
表3 気分変調性障害の診断基準Bの代案
B.抑うつ期間中に,以下の3つ(またはそれ以上)が存在する
(1)低い自尊心または自信,または不適切であるという感じ
(2)悲観主義,絶望,または希望のなさ
(3)全般的な興味またはよろこびの喪失
(4)社会的ひき・こもり
(5)慢性の倦怠感または疲労感
(6)罪悪感,過去のことをくよくよ考える
(7)いらいらしているという主観的感覚,または過度の怒り
(8)低下した活動性,効率,または生産性
(9)思考困難で,集中力低下,記憶力低下,または決断困難に反映される
(DSM-Ⅳ,付録B,1994)
*
付録に代案が示されていて,こちらは自律神経症状などの身体症状があまりなくて精神症状が中心になっている。要するに自信がない,悲観的であるとか社会的ひきこもりがあるなどである。倦怠感,疲労感は身体症状ともいえるが,それ以外はみな精神症状である。集中力の低下,記憶力低下,自責的である,くよくよ考える,いらいらしやすいなどが代案では考えられている。この両方を併せてみると,dysthymiaのイメージがはっきりしてくると思う(表3)。
*
7 抑うつ気質(depressive temperament)の復活
*
一方,Akiskalがまとめた中核的な特徴は,長期間にわたって動揺または持続する軽症うつ病。軽症うつ病というと少し語弊があるが,抑うつが軽いということであろうか。また,もともと陰うつな性格である,過去のことをくよくよ考え自責的になりやすい,気力低下と疲労,低い自尊心と失敗へのこだわり,悩むことが習慣となっている,などである。
*
Kurt Schneiderはdepressive Psychopath,抑うつ型精神病質人格という類型を記載したが,そこに準拠しているということがいえるかと思う。抑うつ気質,抑うつ性格ということが,また復活してきたという感じがある。
*
図4 抑うつ気質と気分障害の関係模式図 (Akiskal) 略
*
Akiskalのシェーマ(図4)でみると,temperamentが最近復活され,強調されてきたと思う。Temperamentがあって,それからdysthymiaあるいはminor or brief depression,さらにはmajor depressionが生じる,そしてdysthymiaから,あるいはmajor depressionからでも,二次的な障害として対人関係のいろいろな困難な問題,状況が起こってくる。それがさらにうつ病のほうに悪循環をもたらしていく。そういうシェーマである。
*
DSM-Ⅳの付録には,抑うつ性人格障害が入っている。本文の方には入らなかったが,これをみると,Akiskalのいった特徴もあるし,非常にdysthymiaに似ている。ただし,「大うつ病エピソードの期間のみに起こるものではなく」,あるいは「気分変調性障害ではうまく説明されない」という但し書きがあってはじめて,抑うつ性人格障害は成り立つわけで,実際には気分変調性障害との区別は非常に難しくなる。一方で,気分変調性障害がうつ病なのか性格・人格障害なのかという疑問は現在なおあるが,これをみていると,それも当然といえよう(表4)。
*
表4 抑うつ性人格障害の研究用基準案
A.抑うつ的な認知および行動の広範な様式で,成人期早期までに始まり,種々の状況で明らかになる。以下のうち,少なくとも5項目(またはそれ以上)によって示される。
(1)通常の気分は,憂うう,悲観,快活さのなさ,不幸な感じが優勢である。
(2)不適切さ,無価値観,および低い自尊心についての確信が自己概念め中心を占める。
(3)自分に対して批判的で自責的で,自分で自分をけなしている。
(4)くよくよ考え込み心配してしまう。
(5)他の人に対して拒絶的,批判的で非難がましい。
(6)悲観的である。
(7)罪悪感または自責感を感じやすい。
B.大うつ病エピソードの期間のみに起こるものではなく,気分変調性障害ではうまく説明されない。 (DSMIV,付録B,1994)
*
8 Dysthymiaと重複うつ病の有病率
*
疫学的には,大うつ病と同じように,dysthymiaは女性の方が大体多く,全体としては表5のような生涯有病率になる。国によってずいぶん違うが,それでも2桁になることはない。
*
表6は,重複うつ病と大うつ病との比較での気分変調症の疫学的データである。 Angstらのは地域の一般住民についての調査の疫学データである。KleinらのDSM-IVのfield trialsのデータは外来だけのセンターに来る患者を調べたものである。臨床の場面では重複うつ病は非常に多いが,地域の調査では気分変調症の方が多くなっている。
*
表5 気分変調症の生涯有病率の性差
表6 気分変調症の疫学
表7 Double depression
いずれも略
*
表7もAngstのデータだが,表6の値よりも少し多くなっている。やはりdouble depressionの方が少ない割合になっている。治療されているかどうかという割合をみると,double depressionが最も治療されやすいということになる。重篤な状態になる可能性のせいで多いのではないかと思われる。よくいわれることだが,大うつ病は見逃されやすいわけである。自殺企図については,ここではdysthymiaではmajor depressive disorderよりも少なく,double depressionで最も多いという結果である。
*
入院している例もdouble depressionが多く,dysthymiaのほうがmajor depressive disorderよりも多くなっている。したがって,dysthymiaを軽症うつ病とすると,外来ですむ症例ということになるが,実際はそうではなく,入院している例がかなりあるわけである。普段は外来ですんでいても,突然,自殺企図,過量服薬などで入院してくる例や後述する人格障害を伴っていて,その問題で入院せざるをえなくなる例もあるのだろう。そのようないろいろな事情で入院が増えると思われる。
*
9 重複うつ病(double depression)の特徴
*
Dysthymiaと大うつ病が併存したのが重複うつ病であり,dysthymiaの8割ぐらいが大うつ病を併存するというデータもある。そうなると,両者は違ったものなのかどうかという疑問が当然湧いてくる。同じものであれば重複うつ病という概念もなくなるわけだが,dysthymiaと大うつ病を別だと考えると,重複うつ病も当然認めなければいけない。そうすると,重複うつ病のいろいろな臨床的特徴が浮かび上がってくる。大うつ病の病相はそれほど長<はないのだが,重いというのが定説になっている。それで自殺企図の危険率も高いということになる。
*
大うつ病からの回復はそれほど難しくない。しかし完全に治るのではなくて,もとのdysthymiaのレベルまで回復するという意味である。また,dysthymiaのままでいると,大うつ病が再発しやすく,予後は良くないということになる。Dysthymiaからの完全な回復は非常に難しい。
*
Dysthymiaは,DSM-IVでは早発型と遅発型を21歳で分けているが,圧倒的に早発型が多い。小学生の頃から始まっているということも少なくなく,不登校などの若者のdysthymiaを早く的確に治療すれば,大うつ病,重複うつ病になるのを予防でき,予後を良くすることにつながる。若者のdysthymiaに対する我々の診断能力や関心を高める必要があるということがいわれているが,もっともなことだと思う。
*
10 Dysthymiaとアルコール依存症とのcomorbidity
*
表8は,アルコール依存症との問題をみている。Melancholyを伴うものと伴わない大うつ病とアルコール依存症とのcomorbidity,それからdysthymiaとアルコール依存症とのcomorbidity,no depressionはアルコール依存症だけを意味する。自殺企図は,dysthymiaとアルコール依存症とのcomorbidityで最も多いということになる。その次がアルコール依存症だけということで,大うつ病,特に内因性の要素の強いmelancholy的な色彩をもっうつ病では,自殺企図が最も少ないということがわかる。Dysthymiaはいろいろな病態とのcomorbidity,あるいは人格障害とのcomorbidityというのが問題になるが,アルコールについてもcomorbidityがあり,それが自殺に結びつきやすいということが表8から読みとれる。
*
表8 アルコール依存症とうつ病のcomorbidityと自殺行動 略
*
11 Dysthymiaと人格障害とのcomorbidity
*
表9は,dusterBの人格障害を伴うものと伴わないものの比較である。ClusterBはボーダーライン,ヒステリー的なもの,自己愛的なものというカテゴリーだが,そういうものと併存しているdysthymiaとpure dysthymiaでみると,併存している方が結婚をしていない人が多いが,離婚は有意差がないということになっている。また,人格障害を合併しているものの方が早発であるということもいえる。社会経済的な状態は最も低くなっている。Comorbidityがある方が低い。全体のGAFの得点もこちらが低い。ただし,Hamiltonの得点はだいたい同じようなものである。
*
表10は,人格障害をどのくらい伴っているかを,大うつ病とearly onsetのdysthymiaで比較したデータである。これでみると,dysthymiaのほうがdusterBの人格障害を伴っている率が高い。特にボーダーラインとヒステリーで高いことがわかる。また,dusterCでも回避性人格障害を伴うことが多いということになる。
*
12 症例提示
*
症例は,現在,36歳の男性。妹が分裂病である。彼は帰国子女(妹も)で,5歳のときに父親の転勤に伴ってアメリカに行き,中学校1年のときに帰国している。
*
最も影響を受けやすい年齢のときに外国に行って帰ってきたということになるが,高校3年の夏,受験勉強中に抑うつ気分,疲労感が出現し,有名私立大学に入学したものの,疲労感などのために休み始め,精神科の外来に通院。一時,軽躁状態などもあったというが,希死念慮も出て第1回の入院に至った。病棟の環境あるいは医療者の言葉に非常に過敏に反応し,それで抑うつが悪化するのが特徴であった。
*
結局,休みが多いということで大学を退学し,就職しようとしたのだが,何をやるかということを考えると抑うつが悪化するため,結局,モラトリアムを長くするということで他の私立大学に入った。そこでも休みが多かったが,6年かけてなんとか卒業をした。しかし就職活動をやろうとすると具合が悪くなり家でひきこもりがちになるということで,外来に通院していたが,本人が来られないこともあった。ただ,小さな甥が来るときには比較的元気に相手をするというように,状況によってうつ状態が変わるという面があった。ただし,良い状態は2週間ともたず,うつ状態が続き,外来に通院できないということで,入院に踏み切ったというケースである。
*
今回の入院でも,病棟内での生活に非常にsensitiveになり,挨拶できないと嫌われると思い,それによって気分が変動することがあった。Fluvoxalnine1日150mgの投与で徐々にそういった症状がとれて楽しめるようになってきたが,自己評価は低く,他人からどうみられるかについていつも不安を抱いている。
*
ただ,3ヵ月間の入院で将来の展望がみえてきたということで,一応,外来に切り換えた。私は最初の入院のときから18年間関与しており,今回,入院して,ある程度良くなったのだが,今後の見通しについてはなお非常に心許ない。
*
この症例はdysthymiaといっていいと思う。しかし,最初に入院したときが重複うつ病の時期とすると,その前の抑うつは2年間はなかったということで,DSMのクライテリアにはあたらない。しかし全体的な経過でみると,やはりdysthymiaといわざるをえないと思う。
*
13 Atypical depression(非定型うつ病)について
*
Atypical featuresがDSM-IVから加わり,atypical depressionというものが公式にやっと認められたわけだが,実は古い概念で1959年にイギリスのWest&Dallyらが発表したものである。その当時のうつ病の治療はECTが中心だったが,それに反応しない,あるいは当時出てきたMAOIであるiproniazidに反応するということで注目された。不安症状や過食,過眠,性欲充進などの逆転した自律神経症状を示し,あるいは依存的,不安定,ヒステリー性格などの性格病理を示して慢性経過をとるという経過をたどる。
*
1982年にはDavidsonらがこの中には矛盾する要素があるということで,不安が強いタイプをA型,逆転した自律神経症状を伴うタイプをV型(reversed vegetative typeの意)に分けた。双極性があって,双極性の場合には抑制が強く,逆転した自律神経症状,いわゆる過眠でひきこもってしまう,というような例である。
*
Quitkinらは,atypical depressionにhysteroid dysphoriaを入れたが,このhysteroid dysphoriaはわりに役立つ概念である。拒絶に対する過敏さ(rejection sensitivity)があり,多少精神病理学的な症候を拾っていると思う。そして過食,過眠があったりする。この場合,自己評価はいつも低いのではなく,他人の承認によって左右される。他人に認められると途端に元気になるが,批判されるとすとんと落ちてしまう。そしてヒステリー的な部分があったり,アルコールや薬物の依存・乱用を伴ったり,自殺のゼスチャーとか自傷行為を起こしたりする。ボーダーラインほどの激しさはないのだが,こういう傾向を伴ったうつである。それをhysteroid dysphoriaと呼び,atypical depressionに含められる(表11)。
*
DSMIVで非定型病像が取り上げられたが,rejection sensitivityはここでも記載されている。また非常なだるさがあり,これを「鉛のように重く麻癖した」という意味のleaden paralysisという言葉で表している。このだるさは身体症状なのか精神症状なのか,微妙なものがある(表12)。
*
表11 Hysteroid dysphoriaの特徴
1.極端な拒絶に対する過敏
a.拒絶に反応して突然抑うつに
b.反応は過食(せ味への欲求)、過眠(床についている時間の方が長い)またはエネルギー喪失(極端な疲労、麻痺したような無気力)
2.過去2年間に拒絶に関連して4回以上のうつ病相
3.自己評価は他人の承認に左右される
4.抑うつは自生的ではない
5.ヒステリー的、派手、でしゃばり、誘惑的、自己中心的で要求がましい等の性質をもつ正常範囲の性格
6.以下のうち最低3つをもつ:アルコール、大麻または鎮静剤を抑うつ時に乱用、中枢刺激剤を時に乱用、正常な時期でも気が大きく活動的、正常体重を維持するために慢性的なダイエットが必要、社会的判断の悪さ、周囲の賞賛に励まされ報いられる思い、抑うつ時にひきこもる、自殺のゼスチャーや脅し、抑うつ時に自傷
*
表12 DSM-IVでの「非定型病像が特定される気分障害」の診断基準
A.気分反応性(すなわち何か良いことが起こったり、起こる可能性があることに反応して気分が明るくなること)
B.以下の症状のうち2つ
(1)あきらかな体重増加、あるいは食欲充進
(2)過眠
(3)だるさによる麻痴状態(leadenparalysis:すなわち、手足に重苦しくだるい感じがすること)
(4)長年にわたる拒絶されることに対して過敏な対人関係のパターン(気分障害のエピソードの期間に限定されない)で、これにより社会的、・職業的機能の重大な障害を生じる C.同じ病相期に、メランコリー病像や緊張病像の診断基準を満たさない
*
14 「逃避型抑うつ」について
*
図5は,私が大雑把なシェーマを描いたもので正確ではないが,気分変調症が大うつ病とかなりオーバーラップすることを示している。また非定型うつ病や双極Ⅱ型とも少しオーバーラップしている。私が以前から提唱してきた「逃避型抑うつ」はわりに非定型うつ病とオーバーラップするが,一部はやはり気分変調症といえる部分もあろうかと思う。
*
〔症例提示〕
*
症例は逃避型抑うつといえるエリートサラリーマンのケースで,出社拒否,出社困難症の形をとることが多い。31歳までは多少の気分変動があったが,無難にきた。会社でいろいろ責任が増えたり,子どもが生まれたり,ローンの負担の多いマンションを買って転居したり,といったライフイペントが重なったあと,嘔気,発熱などの身体症状を伴い,仕事を先延ぱしにする,仕事を机の中に入れてしまって進めない,上司にも相談しないという状態になった。上司の勧めで会社の医務室を訪れた。「朝,起きられない」「不快」などの理由で欠勤が頻繁となり,会社への連絡は妻にさせて寝込んでしまう。しかし週末は家族とドライブに行くなど比較的,行動的なので,抑制は状況によってかなり違っている。一方,久しぶりの出勤に際しては,会社の近くで足がすくみ非常に強い不安恐怖が起こってUターンしてしまう。これは出勤拒否というより,出社困難である。軽躁状態と思われるときには好調に仕事をこなすこともある。長い経過になってくると,欠勤に至る契機はさまざまである。最初は会社の問題だけか,あるいは上司との問題が中心かと思ったときもあったが,そうではなくて家庭内の問題でも起こったりする。
*
図5 気分変調症と近縁の類型シェーマ 略
*
Rorschachtestでは,自己中心的で,強い成功願望と父の仕事を継がなかった負い目や失敗恐怖が認められる。自己愛的な傾向があるといえる。
*
逃避型抑うつと関連するものとして,先に述べた非定型うつ病(V型)がある。寝込んでしまうわけだが,実際には出社に際しては非常に不安恐怖が出るので,A型の特徴も伴う。この2つのタイプは完全に人によって分けられるということでもなく,1人の人が時期を異にして両方を示すということがあるのではないかと思う。また,双極Ⅱ型,弱力性ヒステリー,自己愛性,境界パーソナリティ構造が,病理を説明するには便利な概念ではないかと思われる。このタイプは女性に非常にもてる。具合が悪い間に結婚することもあるし,あまり離婚にならない。妻が非常に過保護にするということがある(男性性の問題)(表13)。
*
表13「逃避型抑うつ」が関連を有するもの
o非定型うつ病(V型、A型、Hysleroid dysphoria)
o双極II型障害
o弱力性ヒステリー
o自己愛性人格障害
c境界パーソナリティ構造(high level BPO)
o(アパシー、退却神経症)
o過保護な養育環境(エリート)
o男性性の問題
*
15 境界パーソナリティ構造(borderline personality organization,BPO)との関連
*
表14の境界パーソナリティ構造はKernbergが提唱した概念だが,同一性拡散があって仕事や職業に没頭できず,人生の方向性が不確実である。倒錯した性生活というのはあまり遭遇したことはないが,不安耐性や衝動コントロールの欠如,昇華機能の欠如があり,要するに仕事上の安定性がない。しかし高水準,ハイレベルのものは同一性拡散はあっても自我機能が発達して,比較的,適応できるものもある。ときどきそういったぼろが出るという程度である。私が診ていたエリートサラリーマンは,このハイレペルのものなので,一見,問題が目立たないが,先ほどのようなケースとして現れるということである。
*
表14 境界パーソナリティ構造(borderlinepersonalityorganization)
1.同一性拡散:
a.仕事や職業に没頭できず、人生の方向性が不確実
b.多形に倒錯した幼児的傾向を伴った混乱した性生活
2.自我脆弱性の非特異的現れ:
不安耐性や衝動コントロールの欠如
昇華機能の欠如(仕事上の安定性、・|亘常性、創造性の欠如)
注)ただし、高水準(high level)のものは同―性拡散はあっても、自我機能が発達し、超自我も統合され、よい適応のものがある。 (Kernberg,O.1995)
*
表15 パーソナリティ構造の分類 略
*
神経症と精神病というように,今までは二分法にしがちだったが,その間にKernbergのBPOを入れるとわかりやすい。逃避型やdysthymiaも一部はそのように考えられよう。現実検討能力はあるが,防衛機制が分裂,splittingを使うということである(表15)。
*
そのために危機感がなく,会社を休んでいるときでも,ぬけぬけとしているという感じがある。また同一性の獲得が十分ではないということで,仕事に対する取り組みに問題が起こってくる。前述した18年間具合が悪かった例も,やはりアイデンティティの問題がある。それには帰国子女であったということが影響しているのではないかと思うが,これだけ長くなってしまうと,それだけではなく,遺伝的な体質の問題もあるということになるのだろう。
*
16 治療と予後
*
Akiskalがdysthymiaを性格的な問題ではなく,うつ病の範囲だという証拠をいくつかあげたが(表16),その一つは家族負因に感情病圏のものがあるということである。大うつ病の負因も結構ある。ただ,大うつ病とdysthymiaの家族負因を比べてみると,dysthymiaの家族もdysthymiaが多いという文献も多少ある。十分ではないが,いずれにしてもこういった生物学的な変化を伴うものが証拠になっているわけで,重複うつ病の経過をとる可能性もあると書いてある。これを除けば,あとのものはむしろ予後がいい証拠ともいえるが,一般的には先に述べたように,予後不良に傾くとみられている。
*
表16 Evidence of considering dysthymia as a subaffective disorder
●Familial affective loading
●Phase advance of REM sleep
●Diurnality of inertia,gloominess and anhedonia
●TRH-TSH challenge test abnormalities
●Prospective course complicated by recurrent major depressive episodes
●Positive response to sleep deprivation
●Positive response to selected thymoleptics
●Treatment-emergent hypomania (Akiskal 1994)
*
薬が効けば慢性にはならないわけだが,表17によると,imipramineも効いていることが示される。しかし,atypical depressionの最初の定義(ECTが効かなくてiproniazidに効いた)から,atypical depressionではMAO-Aが非常にいいといわれており,表17でもこのような成績なので,わが国でも早くMAO-Aが出るのが期待される。
*
しかし,実際には,非常にsensitiveな軽症で慢性のうつ病の人には,副作用という点から考えると,SSRIのほうが使いやすいのではないかと思われる。
*
表17 気分変調症に対する抗うつ薬の有効性:主なプラセボ比較二重盲検試験の結果 略
*
17 まとめ
*
Dysthymiaが性格・人格障害なのか,うつ病,大うつ病と同じではないか,などといろいろな議論がある中で,一応,独立性を認めたうえで大うつ病との重畳(double depression)などを認め,予後がかなり重篤であるといった特性を考慮していくのが,臨床的には大事ではないかと思われる。またcomorbidityの問題では,これがあると予後は悪いし,実際に頻度も多いということで注意しなければいけない。
*
また,非定型うつ病の特性をもちやすく,軽躁病相もありうる。Dysthymiaといっても,抑うつ性人格といわれるようなものから非定型うつ病の様相を呈するもの,ヒステリー的な部分もあるようなものまで,かなり幅が広く,heterogenousであって,軽躁病相もありうる。若者に多い病気なので,アイデンティティの問題にも目を向ける必要があるといえるだろう。これはあまり外国ではいわれていないことでもある。
*
薬物療法ではSSRIへの期待がもてる病態であるということがいえる。
心の理論
そうではなくて、ある特定の問題を指し示す言葉である。
何の問題かと言うと、他者の心の状態を類推する心の働きをいう。
心の理論なんていわないで、
他者心理類推論とでも言っておけばいいのだけれど、
なんとなくかっこいいというので、
そのままになったらしい。
その程度の未熟な話である。
サリーとアン課題という有名な課題があって、
これは検索するとすぐに出る。
実際すぐに出たので、ペーストしておくと、以下のようである。
サリーとアン課題
- サリーとアンが、部屋で一緒に遊んでいました。
- サリーはボールを、かごの中に入れて部屋を出て行きました。
- サリーがいない間に、アンがボールを別の箱の中に移しました。
- サリーが部屋に戻ってきました。
- 「サリーはボールを取り出そうと、最初にどこを探すでしょう?」と被験者に質問する。
正解は「かごの中」だが、心の理論の発達が遅れている場合は、「箱」と答える。
スマーティ課題
- 前もって被験者から見えない所で、お菓子の箱の中に鉛筆を入れておく。
- お菓子の箱を被験者に見せ、何が入っているか質問する。
- お菓子の箱を開けてみると、中には鉛筆が入っている。
- お菓子の箱を閉じる。
- 「この箱をAさん(この場にいない人)に見せたら、何が入っていると言うと思う?」と質問する。
正解は「お菓子」だが、心の理論の発達が遅れている場合は、「鉛筆」と答える。
多くの場合、4、5歳程度になると、この2問に正解できるようになるが、心の理論の発達が遅れていると、他者が自分とは違う見解を持っていることを想像するのが難しい為に、自分が知っている事実をそのまま答えてしまう。
心の理論の障害が想定される自閉症の子供は、高年齢になっても誤答する割合が高い。ただし、知的障害を伴う低機能自閉症の場合、質問の意味自体を理解できていない場合もある。
*****
簡単に言うと、
「その人の心になって、考えて感じてみる能力」であり、
その人はまだこのことは知らないのだから、こうするはずというような推理が出来るのが
心の理論が働いている状態である。
この部分が欠損していると、
上のような質問でおかしな結論を語る。
また、日常生活で、おかしな言動が起こる。
集団生活を送る上で役に立つ機能である。
他人の心が推理できて共感できるのは大変基本的な機能だからだ。
神経基盤について要素的に説明したがる学派と、
そんなことには興味のない学派があり、いろいろな意見がある。
*****
同じ会場で
メンタリゼーションについても議論されていた。
これもあとほんの少しでいいから限定的な形容詞を付けてくれるといいと思うけれど。
他者に心的状態を認めたり、その状態を推論したりすることをメンタライジングという。
心の理論と同じようなこと。
他者に心的状態を認めたり、というのは、おもに子供の発達心理学だから、このようないい方になる。
メンタライジングは、人が円滑な社会的生活を営む上で重要な能力となる。メンタライジングの萌芽は、乳児期初期の社会的知覚だと考えられる。すなわち、ヒトの持つ特有な刺激に対する選好に始まり、母子関係に代表される二項関係、さらに第三者もしくは対象物を含む三項関係の成立、そして他者の誤信念を理解する「心の理論」の成立へと続く。
というようなわけである。
心についての説明の物語
「うつ病についての科学的物語」に取り囲まれて生きている。
考えてみれば、いろいろなタイプのうつ病は昔からあったに違いないのだ。
それなのに、それにふさわしいような名づけはなかったし認識もなかった。
そして対処法もなかった。
あるいは違う対処法をしていた。
たとえば、大切な人を失ったときはしばらくの間休養をとることが作法であった。49日など。
またたとえば、大切な人を失った場合、あだ討ちが認められていて、そこで心理的な補償が働いたりもした。
いろいろなタイプの人がいたと思うが、なかにシャーマンという人たちがいて、ユタやイタコとして活動していた。
霊感の強い人が今よりずっと活躍していた。
遺伝性については認識が早くからあって、
おじいちゃんの生まれ変わりだなどと的確に認識していた。
神社でのお払い。
お寺でのお経。
そういった対策で人々は納得していたものだろう。
納得できる物語があったのだ。
世界観があったのだ。
そしてその世界観はよく共有されていたので、
専門家が言うことに納得が行かないからと
怒る人もいなかっただろう。
共有された世界観の中ですべては説明され、納得され、感情の波立ちも、静まってゆく。
個人の生活史の中で起こるうつやその他の精神障害について対処するとすれば、
対処する人とされる人とが同じ理解の基盤を持っていることはとてもよいことだ。
しかし現代では、多少のズレがある。
薬を飲むことをすぐに納得する人もいれば、
「私の心は弱くないから薬はいらない」と語る人もいる。
「心の問題が薬で解決するはずはない」と語る。
そうであるなら、とりあえず睡眠と食欲を整えるために飲んでもいいはずだと思うが、
頑強に拒否する。
薬は心に関係しないのだから飲んだっていいはずなのに。
いろいろと考えているのだろう。
世界を広く、なるべく公平な目で見てみるとして、
聖書を信じている人、バチカンを信じている人、コーランを信じている人、
ブリティッシュ・メディカル・ジャーナルやアメリカン・ジャーナル・オブ・サイカイアトリーを信じている人。
いろいろいるわけで、どれかの領域の人が、その外部の領域の人に向かって説明をするときには、苦労することになる。
いずれの場合にも、背景にある世界観の体系が何であるかと同じくらいに大切なのは、
人格である。
この大事な問題に関して、
自分の理性は充分にすばやくついていけない、
その場合、目の前にいるこの人間の人格を信じて、その結論を受け入れるかどうか、
決断が求められる。
結局そのようなことが起こっている。
「うつ病」をやめて3つのストレス反応に分類
うつ病だと思いますねえと話すと、
そうですよね、私もそう思うんですが、
でも、正直言ってためらっているのは、
会社で部下に何人かうつ病の人がいて話も聞いているんですが、
そういううつ病の人たちと私は違うと思うんです、
しかも、これはどうかと思うことなんですが、
会社としては、うつ病の人たちを決して肯定的には見ていないんです、
私だってそうでしたから、
それなのに私がそうなってしまうなんて、やっぱり自分が許せないんです。
*****
そういえば確かにそうで、「うつ病」という呼び名は長く精神病の一種だった。
精神病というからには、
「そんなに落ち込む環境じゃないのに、なぜかひどく落ち込んでいる」病気
という印象があるのではないかと思う。
たとえば妻が死亡すればかなり落ち込むが、
しかしそれにしてもひどすぎる落ち込みだという場合もある。
*****
最近雑誌で特集されているような「うつ病」はそのようなものではないので、
もう思い切って名前を変えた方がいいのではないかと思う。
*****
笠原先生は「うつ病」ではなく「軽症うつ病」と
提唱した。
まさに内容は納得できるものである。専門家には、指針となった。
しかし「軽症うつ病」のインパクトは一般には強くなかったように思う。結局「うつ病」とついているので。
ディスチミア親和型うつ病という言い方もあるが、
余計話が難しくなるように思う。
こちらも結局「うつ病」とついているから。
*****
分かりやすいのか、分かりにくいのか、分からないが、
骨折の例をあげて説明すると、
多分、3つくらいに分ければいいのだと思う。4としてその他。
1.骨が弱いので骨折。
2.骨は強いが交通事故で骨折。
3.骨は強いがラグビー部で3年で骨折。
4.その他。骨折したと思い込んでいるなど。
ポイントは、「環境調整をどうするか」である。
1.もともと性格的な脆弱性があって、普通とあまり変わらない程度の環境なのに、耐えられず、不適応になっている。虚弱体質。
→この場合は、環境を変えても、同じ不適応状態になる可能性が高い。だから、まず、ものの考え方、感じ方から、訂正してもらう。
2.一回の強いストレスにより、体調の乱れているもの。急性ストレス反応。
→この場合は、基本的な環境は変える必要がない。しばらく休んでカムバックすれば良い。
失恋、近親者の死、戦争体験など。
3.慢性持続的なストレスにより、体調の疲れているもの。慢性ストレス反応。
→この場合は、環境調整が有効。
4.その他。自分は落ち込んでいると思い込んでいるものなど。
→環境調整無効。
いま厳密な定義を抜きにして、暫定的に
虚弱体質、
急性ストレス反応、
慢性ストレス反応と
3つに分類してみたが、
これだけでうつ病という言葉を回避できる。
これらは互いに重なり合うこともある。
たとえば、もともと骨の弱い人が、ラグビー部でしごかれて、
骨にひびが入りかけているところに、交通事故にあって、
決定的に折れた場合など。
もともと気分の波の激しい人が苛酷な環境で10年くらい働き続け、
妻が病気になり、子供は家出して、母親が死に、
最後の駄目押しで部内の会議で業績低迷の責任を取らされたとか。
ストレス反応は、身体のどこに出るか、精神のどの部分に出るかは、決まっていない。
肩こり、頭痛、動悸、めまいなどは多い身体反応であり、
精神的反応としては、憂うつ、興味減退、楽しみの喪失、
能率減退、強迫性症状、躁状態、被害的感情などいろいろとある。
*****
ストレス反応と大きくまとめて、
体質性、急性、慢性と分けるのもいい。
これで「うつ病」という呼び名とさよならできる。
| ストレス反応分類 | |||
| 体質性ストレス反応 | 急性ストレス反応 | 慢性ストレス反応 | |
| 体質 | 弱い | 普通 | 強い(強いからこそ10年も続けられる) |
| ストレス要因 | 普通 | 急性で強い | 慢性で持続性 |
| 環境調整 | 無効 | 休養のみで復帰 | 環境を変える |
| 症状 | ヒステリー反応系 | パニック系 | うつ病系、ときにPTSD系 |
| 骨のたとえ | 骨が弱い | 交通事故 | ラグビー部で何年も特訓 |
血管老化とED
血管は単に血液を送る管ではなく、さまざまな機能をもった臓器で、その機能の1つがNO(エヌオー;一酸化窒素)の産生である。NOが身体の中で非常に重要な役割を果たしていることが分かったのは約20年前で、その発見と生理機能の解明に貢献した3人の研究者はノーベル医学生理学賞を受賞している。
NOは血管をしなやかに拡張して血圧を下げる作用や動脈硬化の進展を抑制する作用の他に、学習や記憶、免疫系、そして陰茎の勃起などにも関与する多彩な機能をもっている。
しかし、加齢に伴う血管の衰えでNOの産生が減少すると、血管はますます堅くなり、さらにNOの産生が低下するという悪循環が起こる。
もうひとつ、このNOの産生と深くかかわっていると考えられているのが、男性ホルモン(テストステロン)である。
男性ホルモンには筋肉を増強する作用や精神活動を活発にする作用の他に、動脈硬化の予防や細胞の老化や癌化を防ぐ作用があることが知られている。さらに近年、男性ホルモンが減少すると、生活習慣病、脳卒中、心筋梗塞、うつ病、認知症など、さまざまな病気を発症することも分かってきた。
アンチエイジング医療において、加齢に伴うNOや男性ホルモンの減少を防ぎ、血管の老化防止を通じてメタボリックシンドロームや生活習慣病を抑えることが重要視されつつあるという。
血管の老化に伴う動脈硬化や生活習慣病には自覚症状がほとんど無いが、その兆候を知ることはできる。それがED(Erectile Dysfunction;勃起障害)である。
動脈硬化は細い血管から順に現れることが多い。そこで径が1~2mmと非常に細い陰茎動脈などに最初の障害が現れる。そのため“EDは全身の血管の健康状態を示すバロメーター”といわれている。
「EDは勃起障害を意味するだけでなく、Endothelial Dysfunctionすなわち血管内皮の障害という側面をもっています。動脈硬化を基礎にもつ高血圧や高脂血症、糖尿病といった生活習慣病やメタボリックシンドロームと合併していることが多く、これらを発見する手がかりになります。また、EDのない人と比べて、EDがあると心筋梗塞や脳卒中の発症リスクが約3倍高くなるという報告もあります」。
つまり、EDは最初に現われる生活習慣病なのである。
一般的に、男性ホルモンは加齢と共に減少することが知られている。実際、米国の調査では、50歳代の10%、60歳以上の30%は、男性ホルモンが減少していた。ところが、堀江教授が都内のビジネスマンを対象に調査したところ、驚くことに40~50歳代の男性ホルモンは、60歳代より減少していたのである。
「この結果は、都心で働く40~50歳代のビジネスマンは仕事量が非常に多く、緊張度が高く、常に交感神経系が高ぶっていることを現していると思います。男性ホルモンは、こうした神経系のストレスによって減少するからです。そこで、健康なビジネスマン約130人(平均年齢40歳)を対象に、EDと男性ホルモンについて調べたところ、約45%がEDで、重症のEDでは男性ホルモンが非常に少なくなっていることが分かりました。つまり、ED症状は男性ホルモンの減少に関連があるのです」。40歳代以上のビジネスマンの血管はかなりリスクの高い状態であることは、45%がEDというデータが示しているという。
EDを“全く勃起しない状態”と誤解している人も多いが、実は“十分な勃起が起こらない”、あるいは“勃起が持続しない”ために満足なセックスが行えないことを意味している。しかし現実には、セックスに支障があっても“疲れているから”、“ストレスが溜まっているから”と考えて、自分がEDだと気づかない人は多い。
この点について、「EDの原因の約87%は器質性、つまり血管の老化によるNOの減少や、加齢や仕事のストレスで男性ホルモンが減少したためと思われます。したがって、“時々勃起しない人”も老化が始まっていると考えて、生活習慣を見直し、適切な治療を受けることが、心筋梗塞などの重篤な疾患を予防することになります」と指摘する。
勃起は性的刺激によってNOが分泌されることが引き金となる。NOによって血管を拡張する物質が産生されるとペニスに血液が流入して勃起が起こる。このプロセスを改善するのがED治療薬(PDE5阻害薬)である。
現在、ED治療は専門の病院だけでなく、一般のクリニックでも相談することができる。
血管の老化の兆候であるEDを自覚したら、積極的に治療を受けることが大切だ。
老化は誰にでも訪れる。しかし、その老化のスピードを緩め、老化によるさまざまな病気を予防することは不可能ではない。ED治療をきっかけとしてアンチエイジング医療に関心をもつ男性は多いだろう。現在のアンチエイジング医療では、加齢や仕事のストレスで減少したNOや男性ホルモンを増やすことまでが可能になっているのだから。
文献検索 Treating DSM-IV depression with atypical features 非定型うつ病の薬
いい時代になったもので、手軽にできる。
たとえば、Akiskal先生が、
Atypical Depressive Symptoms や bipolar spectrum disorders
について、最近はどんなことを発表しているかと
思ったら、
MEDLINE 日本語ゲートウェイ
というところにいって、
Akiskal atypical
とか
akiskal bipolar
とか入れてみる。
日本の雑誌文献なら
http://www.meteo-intergate.com/index.html
たとえばこんな記事がみつかる。
Toward an integrative model of the spectrum of mood, behavioral and personality disorders based on fear and anger traits: I. Clinical implications.
Lara DR, Pinto O, Akiskal K, Akiskal HS.
Pontifícia Universidade Católica do Rio Grande do Sul, Porto Alegre, RS, Brazil. drlara@pucrs.br
Current formal psychiatric approaches to nosology are plagued by an unwieldy degree of heterogeneity with insufficient appreciation of the commonalities of emotional, personality, behavioral, and addictive disorders. We address this challenge by building a spectrum model that integrates the advantages of Cloninger's and Akiskalian approaches to personality and temperament while avoiding some of their limitations. We specifically propose that "fear" and "anger" traits--used in a broader connotation than in the conventional literature--provide an optimum basis for understanding how the spectra of anxiety, depressive, bipolar, ADHD, alcohol, substance use and other impulse-control, as well as cluster B and C personality disorders arise and relate to one another. By erecting a bidimensional approach, we attempt to resolve the paradox that apparently polar conditions (e.g. depression and mania, compulsivity and impulsivity, internalizing and externalizing disorders) can coexist without cancelling one another. The combination of excessive or deficient fear and anger traits produces 4 main quadrants corresponding to the main temperament types of hyperthymic, depressive, cyclothymic and labile individuals, which roughly correspond to bipolar I, unipolar depression, bipolar II and ADHD, respectively. Other affective temperaments resulting from excess or deficiency of only fear or anger include irritable, anxious, apathetic and hyperactive. Our model does not consider schizophrenia. We propose that "healthy" or euthymic individuals would have average or moderate fear and anger traits. We further propose that family history, course and comorbidity patterns can also be understood based on fear and anger traits. We finally discuss the implications of the new derived model for clinical diagnosis of the common psychiatric disorders, and for subtyping depression and anxiety as well as cognitive and behavioral styles. We submit this proposed schema represented herein as a heuristic attempt to build bridges between basic and clinical science.
読む根気がないときは、
Med-Transer に放り込む。
気分のスペクトル、恐怖に基づく行動およびパーソナリティ障害と怒り素質の統合するようなモデルの方へ:
i. Clinical暗示。
ララ博士、ピントO、AkiskalなK、AkiskalなHS。
Pontificia Universidade Catolicaは、リオグランデ・ド・スル、Porto Alegre、RS、ブラジルに役立つ。drlara@pucrs.br
疾病分類学に対する現在の形式的精神医学のアプローチは、共通性の不十分な認識で異質性の扱いにくい程度によって悩まされる情動の(人格)行動で習慣性の障害。
我々は、それらの限界の一部を避ける間、人格と気質にCloningerのものとAkiskalianアプローチの長所を統合するスペクトル・モデルを構築することによってこのチャレンジに宛名を書く。
我々は、特に、その「恐怖」と「怒り」素質(従来の文献の中の広い含蓄で使われる)が方法を理解することの最適根拠に双極性不安(鬱病患者)(ADHD)のスペクトルを提供すると提案するアルコール、物質用途と、クラスタBとC人格異常が起こって、お互いに関連があるのと、同程度よく、他の衝動制御。
bidimensionalなアプローチを立てることによって、我々は明らかに極条件(例えば内面化して、具体化することは乱すうつ病と躁病(compulsivityとimpulsivity))がお互いをキャンセルすることなく共存することができるパラドックスを分解しようとする。
過度であるか不十分な恐怖と怒り素質の組み合わせは主な気質型と一致している4つの主な四分円を生産する気分高揚、抑うつ性(循環気質者と移動しやすい個人)、粗く一致するために双極性私、単極性うつ病、双極性II、そして、それぞれ、ADHD。
恐怖だけまたは怒りだけの過剰または欠失から生じている他の感情の気質は、含む易刺激的、願っている、無欲、そして、ハイパーアクティヴな。
我々のモデルは、精神分裂病を考慮しない。
我々は、その「健康である」かeuthymicな個人が平均であるか中等度の恐怖と怒り素質を持っていると提案する。
我々は、更に、その家族歴、経過とcomorbidityパターンがまた、恐怖と怒り素質に基づくのを理解されることができると提案する。
我々は、最終的に一般の精神障害の臨床診断のための、そして、認識で行動スタイルと同様にうつ病と不安をsubtypingするための新しい引き出されたモデルの暗示を議論する。
我々は、ここで基本的で臨床科学の間で橋を建てる発見的な試みであると述べられるこの提唱されたスキーマを提出する。
*****
ぜんぜん分からないが、慣れてくると、英文を斜め読みするよりは少しは早い。
本当は、こんなずるをしていないで、英文をどんどん読むべきだが、そんな元気はない。
たとえば、最初、
疾病分類学に対する現在の形式的精神医学のアプローチ
なんていうが、形式的はおかしい。formalなら公式のかなと見当がうっすらとついて、
しかし本筋には関係ないようだから、飛ばす。
人格と気質にCloningerのものとAkiskalianアプローチの長所を統合するスペクトル・モデルを構築する とあるので、
だいたい、どんな方面の話なのか分かって、必要なら、詳しくチェックすればいい。
*****
このページに医学関係の情報の集め方が書いてある。
http://www.medical-tribune.co.jp/
参考になる。
東邦大学医学部の http://www.mnc.toho-u.ac.jp/mmc/pubmed/ は親切。
そのほか、PubMed またはMedlineで検索すると最新情報がある。
*****
専門家が自分の専門分野についてこんなことをしているようなら、
もうあまり見込みはないけれど、
うつ病の専門家の人が、隣の専門くらいの、たとえば自己愛人格障害について
最近のものをまとめて検索したいというようなときに便利だ。
こうしてみると、英語が読めない人は何もできないことになる。
信用できるかどうか分からない人の解説を読んでみるしかない。
肩書きや有名度に頼ると、そもそもいい加減だったり、秘書にやらせていたりする。
本人はダメだけど、秘書は有能だったりもする。
それが現実である。
*****
というわけで、こんな記事。
Treating DSM-IV depression with atypical features.
Department of Psychiatry, Columbia University College of Physicians and Surgeons, New York, NY, USA.
Depression with atypical features is characterized by mood reactivity and 2 or more symptoms of vegetative reversal (including overeating, oversleeping, severe fatigue or leaden paralysis, and a history of rejection sensitivity). Another important feature of atypical depression is its preferential response to monoamine oxidase inhibitor (MAOI) treatment, especially phenelzine, relative to tricyclic antidepressants (TCAs). The efficacy of newer agents relative to MAOIs and TCAs is unclear. This presentation reviews currently available treatments for DSM-IV depression with atypical features, focusing specifically on placebo-controlled trials. Although phenelzine shows the most efficacy in this population, treatment with TCAs, selective serotonin reuptake inhibitors, cognitive-behavioral therapy, MAOIs other than phenelzine, and other agents are discussed. Following this presentation is a discussion on the treatment of depression with atypical features by experts in this subject area.
PMID: 17474800 [PubMed - indexed for MEDLINE]
機械翻訳は以下のようである。
DSM-IVうつ病を非定型features.Stewart JW(Thase ME)で処理すること。
精神医学、内科医と外科医のコロンビア大学カレッジ、ニューヨーク、NY、USA省。
非定型特徴によるうつ病は、気分反応性と休止期の逆転(厳しい過食(寝すごすこと)を含むことは、麻痺と拒絶敏感度の既往歴を疲労させるか、鈍くする)の2つ以上の徴候によって特徴づけられる。
非定型うつ病の重要なもう一つの特徴は、三環系抗うつ薬(TCAs)と関連してモノアミンオキシダーゼ阻害剤(MAOI)治療(特にフェネルジン)に対するその優先の応答である。
MAOIsとTCAsと関連してより新しい医薬品の有効性は、不明である。
この供覧は非定型特徴でDSM-IVうつ病の現在利用できる治療をチェックする。そして、特に偽薬対照試験に集中する。
フェネルジンがこの人口において最も多くの有効性を示すけれども、TCAsでの治療、選択的なセロトニン再摂取抑制薬、認識行動治療法、フェネルジン以外のMAOIsと他の医薬品は議論される。
この供覧に続くことは、この被検者域の鑑定人による非定型特集記事によるうつ病の治療に関する議論である。
PMID:
17474800 [ PubMed(直接医学情報提供システムのためにインデックスを付けられる)]
*****
この人のいう非定型の特徴と、効く薬剤を述べていることが分かる。
過食とか過眠とかが非定型の特徴という、いつもの話だなと思いつつ、
英語をちょっとだけ読む。
そのような目で見てみると、
mood reactivity , overeating, oversleeping, severe fatigue or leaden paralysis, and a history of rejection sensitivity
といったような特徴を示すうつ病の人は結構いるものだ。治療も工夫を要する。
phenelzine だそうです。
*****
このStewart氏の書いた非定型うつ病についての論文(2007)について下記の解説があるので紹介。
とても刺激的です。
| |
|
DSMで診断される非定型うつ病を、臨床経過により1)若年発症で慢性経過をとる群と2)遅発で非慢性経過をとる群に分けて非定型うつ病の概念を洗練したものにしようとする観点は、異質な病態から構成されるこの概念をできるだけ均一にしようとする問題意識によって立案されたと考えられる。そして、imipramine反応性の有無を生物学的に重要な指標に据えている著者らの方法から、遅発―非慢性経過の非定型うつ病群は、メランコリー型、ないしその他のうつ病との区別がつかず、境界が不鮮明なのに対し、若年発症-慢性経過群は明確な輪郭をもち、非定型うつ病はこの群に限定すべきであるという結論を導く。
非定型うつ病の臨床単位を、メランコリー型とは対照的な生物学的な所見をもとに規定できたとするなら、それは画期的なことであろう。興味深いのは、著者Stewartらが重視する若年発症-慢性経過群では、imipramineはプラセボに対し有意な効果を出せず、しかもプラセボは認知療法や対人関係療法と同等の効果であったという知見である。非定型うつ病を診断するうえで必須の事項とされる、何かよい出来事があったり、誰かが元気づけてくれたりすると、一時的に気分が明るくなるという気分反応性(mood reactivity)は、うつ病の重症度でいえば軽症で、一定の社会状況依存性をもつうつ病を指し示していると思われる。プラセボ効果が認められること、対人場面で他者との関係に過敏になることなども、その傍証となるかもしれない。
この論考の研究展望の項で述べられているように、非定型うつ病の治療薬としてSSRIが効果的であるという報告がいくつかなされている。(例えば、Joyce PR、Mulder RT、Luty SE et al:Patterns and Predictors of remission ,response and recovery in major depression with fluoxetine or nortryptyline. Aust NZ J Psychiatry 2002) 本論考の結果をふまえると、SSRIが奏効する非定型うつ病はStewartらが言うプラセボ反応性の若年発症-慢性群なのか、あるいはimipramine反応性の遅発-非慢性群なのかどちらにより有効なのか正確に知りたいところである。評者の予想を述べさせていただくと、多分、前者なのではないだろうか。MAO阻害剤について言うと、Stewartらが狭く限定する非定型うつ病でもMAO阻害剤が選択的に効果を示すというエビデンスは得られなかったようで、非定型うつ病の概念を提唱する上での決定的な「発見」はいまだに実証されず、したがって診断基準にもりこまれるには至らない。Stewartらは、非定型うつ病の診断は大うつ病性障害の診断基準を満たした上で、現行のDSM診断基準をゆるめる形で、1)顕著な気分反応性(significant mood reactivity)と2)過食、過眠、鉛様麻痺、病的な拒絶的敏感さ(pathologic rejection sensitivity)のうちの1項目のみの存在によってなされることを提唱している。この診断基準からわかるように、現在、非定型うつ病の臨床単位はごく単純な臨床記述的な事項のみによって構想されており、当初の狙いとはだいぶ様相を異にしてきている。この診断基準に照らすなら、わが国でも非定型うつ病と診断される患者はかなり多いことは間違いない。その際、1軸診断、ないし(人格障害の傾向も含め)2軸診断でコモビデテイが認められる事例が多いことが考えられ、いずれが主たる病態なのか臨床実践のみならず、研究面でも見極める必要があるだろう。
内因性概念を重要な柱にするドイツ-日本の伝統的精神医学の視座からするなら、Stewartらが限定しようとするプラセボ反応性の非定型うつ病は、若年者における(広義の)神経症性うつ病の非内因性軽症群を包括し、他方、現行の非定型うつ病から除外されるべきだとするimipramine反応性の非定型うつ病は、DSMでは検知できない内因性うつ病軽症群を包括していることが考えられる。
いずれにせよ、非定型うつ病は、DSM-IV Sourcebook(vol 2,1994)の中での「非定型うつ病はDSM-IVに含められるべきか?」という論考で述べられているように、さしあたり臨床的有用性(clinical utility)があることからDSM-IVに採用され、その内実の生物学的な規定が残された課題として残されていたわけだが、本研究はこの課題に答えようとする貴重なものと考えられる。
この論文を読み、臨床知見の束により導かれた臨床記述的エビデンスを生物学的エビデンスにより裏打ちして、より信頼性と妥当性のある臨床単位を練り上げていこうとする、アメリカ精神医学の地道で謙虚な姿勢を感じた。その一方で、アメリカ精神医学はあるときには、きわめて大胆な理論的展開をすることを忘れてはならないだろう。DSM-Vの改訂作業の途上のある現在、その予兆があることに是非触れておきたい。あくまでAPAのホームぺージで知る作業委員会報告からの情報の範囲だが、「精神病を脱構築する」(Deconstructing Psychosis)という大変、刺激的かつ大胆なタイトルがつけられている報告では、統合失調症、双極性障害、分裂感情障害、短期精神病障害、精神病性うつ病などを包括する「全般性精神病障害」(general psychosis syndrome)の概念が提唱されている。この考え方はネオ・クレペリニズムの終焉、それに代わるネオ・グリージンガリズムの浮上を示唆することからして、もしもこの提言をDSM-Vが採用するなら、精神医学は1大革命を迎えることになるだろう。カテゴリー診断を放棄、ないし一旦括弧にいれ、ディメンジョン診断を優先させようとする、DSMの大きな方向転換のなかで、近い将来、非定型うつ病がいかなる形で新たに位置づけられるのか興味のあるところである。
*****
文中の、rejection sensitivityは、
たとえば、
「日本語版拒否に対する感受性測定尺度の作成
Development of Japanese version of rejection sensitivity questionnaire」
なんていう論文があるように、熟した言葉で、「拒否に対する感受性」と書いたほうが分かり易いが、本職の人は「拒絶的敏感さ」と訳す。
interpersonal rejection sensitivityは 「対人拒否感受性」
DSMの翻訳は「些細な事で長期間、人とかかわることを拒む」となっているようだ。
*****
非定型うつ病はパニック障害といわないまでも、軽いパニック発作を体験する人が多いと観察されていて、内因性うつ病に近縁で、薬物が効くとの観察がある。パロキセチンのほかに、ノルアドレナリンブロッカーを使ったり、SSRIをべ一スにしながら、さらに軽くレボメプロマジン少量を上乗せするとの意見がある。
→新しい抗うつ薬 特にパロキセチンについて
要点は、以下。
不安うつ病の概念とその治療 福居 いま軽症うつ病の話が出ましたが、どのあたりまでを含んで考えればいいのかがあります。lCD-10でいうと軽症うつ病エピソードのほかに、例えば身体症状が前面にでている仮面うつ病は、「その他のうつ病エピソード」のところに入ります。従来の神経症性うつ病は気分変調症の項目に入り、気分障害以外の項目の適応障害のなかの混合性不安抗うつ反応なども軽症うつ病として考えられます。
貝谷先生がおっしゃった気分反応性のあるタイプのうつは、まわりの環境や性格的な背景はほとんどないのかどうか、たしかに、非定型うつ病といわれるこうした症例が現在ふえてきているように思いますので、教えていただきたいのですが。
貝谷 そういう人たちの多くは、パニック障害といわないまでも、軽いパニック発作を体験する人たちです。そうした病像をたくさん診てきた経験から申しますと、私は内因性だとはっきり思います。内因性であると考える根拠の1つは、その症状からです。まず日内変動が顕著である。ほとんどが夕方以降にうつになる。それから他の植物神経症状、たとえば過食とか、鉛様麻痺といった症状がはっきり出てくる。さらに、睡眠障害も過眠が多く早朝覚醒ではなくて夜間覚醒のタイプが多い。したがって、単なる反応性とは決して思えない。もう1つは、家族性の集積がみられることです。ですから、これを性格反応ととらえてしまうとなかなかよくならない。やはり徹底的に薬物療法をしなければならないというのが私の基本的な考え方です。
久保木 これは従来からの貝谷先生の主張ですね。この考え方が正しいかどうかは、いま貝谷先生自身がデータをまとめている最中なので、その結果をはやくみたいと思います。
福居 夕方以降に調子が悪くなるという点からみると、従来より言われている内因性うつ病とは違うように思います。アキスカル(Akiskal)のいう気分変調症では朝型抑うつといわれていますが。
貝谷 日内変動があり、かつ植物神経症状も過食、過眠という、メランコリー型の逆が全部出ているということです。
福居 非定型としての内因性の要素があるのだから、もっときちんとした薬物療法を行う必要があるのだというご主張ですね。
久保木 これまでの内因性うつとは意味合いがちょっと違いますね。貝谷先生にはぜひ、症例を重ねてデータをとっていただきたいと思います。もし貝谷先生の仮説が正しければ、薬物がよく効くことによって患者さんが非常に助かることになります。パニック障害でも夜間だけに発作が起こる睡眠時発作型パニックがありますね。
井出 うつ病の話と結びつくかどうかは別にして、sleep panic attackはかなり生物学的要因によって起こると言われています。sleep panic attackには薬がよく効くことは確かです。不安と抑うつは厳密に分けられないところがあって、ひとりでいると調子が悪くなったり、夕方になると調子が悪くなるのは、べ一スにうつがあるのか、不安がべ一スでうつになるのか、どちらかに決めるのはなかなかむずかしいようです。
貝谷 従来の抗うつ剤はあまり効果がはっきりしませんが、軽症・中等症に対しては、パロキセチンがよく効くという印象をもっています。私の場合は、それ以上になると、ノルアドレナリンブロッカーを併用することが多いです。ただ、ノルアドレナリンブロッカーは副作用の関係でなかをか患者さんが飲んでくれません。これが飲めるとかなりよくなります。私は、夜間の覚醒、過眠、鉛様麻痺には、セロトニン系ももちろん絡んでいるだろうが、やはりノルアドレナリン性の機能異常も絡んでいると考えています。
久保木 貝谷先生は、こういう状態の患者さんにはレボメプロマジンを主に使うのですか。
貝谷 やはりべ一スはSSRIです。SSRIをべ一スにしながら、さらに軽くレボメプロマジン少量を上乗せします。
一般に不安うつ病は難治性で、特に若い女性の場合は社会的な障害度が高い。2年も3年も、病気がぐずぐずとつづくことが海外のデータからもいわれており、われわれの経験でもそういうことがいえます。それをなんとか克服したいと考えて、この数年間診療してきて、最近やっとレボメプロマジンを上手に使えばなんとかなるという確信が持てるようになりました。
*****
不安と抑うつを分けるのがDSM流である。
*****
貝谷先生は次のようにも述べている。
この症例のパニック性不安うつ病は、気分反応性がみられ、さらには鉛様麻痺、過眠、過食(体重増加)といった逆自律神経症状と、母親の些細な非難に対する過敏な反応(rejection sensitivity)がみられ、非定型うつ病の診断が可能である。著者は、このような気分反応性うつ病にみられる過眠、中途覚醒、覚醒障害といった睡眠障害だけでなく、自発性減退を主症状とする精神運動退化にレボメプロマジンが奏効することを見出した。このレボメプロマジンの気分反応性うつ病における、睡眠覚醒リズムの障害に対する効果発現機序を研究することは、今後の大きな課題であると考える。
逆自律神経症状 というのは、うつ病とは逆の自律神経症状のことだろう。
*****
というわけで、パキシル+レボトミン が議論されている。だいぶ昔だけれど。
PhenelzineはMAO inhibitor。MAO inhibitor はモノアミン酸化酵素阻害剤だから、Phenelzineはアドレナリンやノルアドレナリンを増やす。
ノルアドレナリンブロッカーを使うことと、phenelzineを使うことはどう関係しているか、よく分からない。
*****
DSM-IVによる非定型うつ病の診断基準。
- 大うつ病の診断基準を満たす
- 1の条件を満たし、かつ以下の条件A、B共に満たす
| A. | 気分反応性がある(うつ状態だけでなく楽しい事があれば気分も上を向く) |
| B. | 下の4つのうち2つ以上に当てはまる (1)著しい体重増加または食欲の増加がある (2)過眠 (3)身体が鉛のように重くなる (4)些細な事で長期間、人とかかわることを拒む |
ダブルブラインド商品比較番組
たとえば、「試してガッテン」で
二人の商品とか、ふたつの調理法を比較して、
おいしいと思った人、そうでなかった人は、8対20でした。
なんていっているけれど、
統計でだまされる国民を育てているに過ぎない。
きちんと実験計画をしてランダム・ダブルブラインドを実行、
さらに関係因子をできるだけそろえる、
サンプル数を増やす、
こんな設定にして、ブランド商品とそうでない商品は
それほどの大きな違いがあるものなのかどうか、検定すれば良い。
面接初期での踏み込みの程度について
相談に訪れようとする人の中には
心配になる人もいると思うので説明しておくと、
最初の数回の面接は診断的な作業にあてられ、
その中から自然に精神療法的な面接に移行していく。
その場合、根掘り葉掘り聞く、詮索する、
相談者の言いたくないところまで踏み込んでしまうのは、一般によくないことだと思う。
こころに踏み込まれるのは侵襲であり、
怖い思いだ。
とりあえず話す勇気がない、まだ秘密にしておきたい、ということがしばしばあるもので、
それは自然に話したいと思う時点まで延期でいいのだと思う。
チェックリストみたいなもので、網羅的に質問して、
過去のトラウマや、現在の微妙な問題など、
はじめから言うとなると、なんとなく、「白状」してしまった感じになり、
あとでしばらく後悔していたりするものだ。
幻聴がありますという場合も、
踏み込んでいいかどうかは、場面による。
確認が必要な場合もあるし、確認はさして重要な意味を持たない場合もある。
しかしそのことの確認が精神療法を深める上での相互の信頼関係の傷になる場合もある。
踏み込まないのがいい場合、
踏み込んでもいい場合、
踏み込まなければならない場合、
それぞれにあるものだ。
相談者の気持ちの流れに沿っていく流儀もあるし、
あえてその流れを治療者の側でコントロールする技術もあるのであって、
単純ではない。
そしてそのようにして明細化した場合と明細かしない場合とで、
何かが決定的に違うわけでもないのである。
優しい治療者なら、時間をかけて、自然に話せるようになるまで、
治療関係を整えていくだろう。、
*****
診断作業について、
話を聞いているだけで分かるんですかと
きく人もいる。
質問紙などの事を言っているらしい。
質問紙に書いてあることは全部会話の中で確認できる。
絵を書いてもらうなどはまたまたの次元のことであるが、
それが最初に必要なこととは思われない。
諸物価高騰と過食症
時間が遅れてもいいから、
給料の値上げにつながれば、
全体としてインフレが一回りしたということになり、
財産を持っている人には有利である。
*****
食料品が値上げされれば、
過食は減るだろう。
そのかわりにどのような不安解消行動をとるか、注目される。
*****
この機会に禁煙もしたいとかアルコールも我慢したいとか、
昼の外食はやめるとか、
いろいろと出てきそうだ。
家に帰って夫婦で仲良くしているのが一番安上がりである
*****
過食・嘔吐のあとの虚しさと絶望感を考えれば、
食糧を買うとき、その想像力が働かないものだろうか。
ああまたこれを全部食べて全部吐くのだと思えば
買う事を思いとどまることができるのではないだろうか。
しかしそうは出来ない様子だ。
買うときにはすでに過食の衝動が脳を全面的に支配しているようだ。
食べたい人格Bに占領されていると多重人格モデルで言ってもいいくらいだ。
ならば、それよりももっと前、過食の衝動が脳を支配する前に、
食糧を買わないように、冷蔵庫を満タンにしないように、
注意すればいいのだ。
しかしそれも出来ないようだ。
結局、食べるためならどんな手でも使う。
トイレの中で菓子パンを泣きながら食べている。
アルコール症の人たちがアルコールのためなら手段を選ばないのと同じである。
この点で過食は嗜癖に似ている。
過食症の人が本当の意味でしらふのことがあるのだろうか。
また、過食はOCDに似ている。
合理的でない反復があるからだ。
苦痛であるか快感であるかは、場合による。
*****
コンビニのおでんは、ふたをしていなくても大丈夫なものなのだろうか。
ふんわりとした母性的な雰囲気
広沢正孝先生が論文の中で書いていること。
*****
統合失調症に対しての母性的治療環境が、
現代のクリニックでの若い人の神経症的な訴えの場合にも有効である。
Gemeinschaftの崩壊 → 「心の通った共同体・機能ではなく人間全体としてかかわる共同体」の崩壊
Gesellschaftへの移行 → 目に見える結果主義、機能主義
インターネットはGemeinschaft的なものをますます崩壊させた
父母子の三者関係が希薄になり、個の確立ができなくなった
むしろ母子の二者関係が求められている、個の確立はできない
治療者が個の確立を自分の価値観として持っているとして、
そのことは治療に際して、ひとつの価値観を押し付けているということになるのかどうか
中年期以降の患者さんには
自我を中心にすえ、母性的雰囲気を基盤に安全を保障する方法でよい
若年者の場合には
ふんわりとした母性的雰囲気の精神療法がよい
ゲマインシャフトの要素が希薄化→人々は孤立→統合失調症の基盤を形性→この点で
現代の若年者には、ふんわりとした母性的雰囲気の精神療法がよいことになる
*****
精神分析的な意味で言う
父母子の三者関係=社会 の形成は
相撲の花田一家で典型的に見られた。
*****
昔 Gemeinschaft=心の通った共同体
いま Gesellschaft=結果主義
という対比と
昔 父母子=三者関係=社会
いま 母子=二者関係
という対比とが
うまく接合されない印象。
一見すると、
Gemeinschaft=心の通った共同体=母子=二者関係=個の確立不全
Gesellschaft=結果主義=父母子=三者関係=社会=個の確立
のように思えるので、
接合がうまくいかない。
治療としても、個の確立を個人的価値観として持っていて、個の確立を目指すなら、
Gesellschaft=結果主義=父母子=三者関係=社会 の軸を強調すべきで、
ふんわりとした母性的な雰囲気は成長促進的ではないことになる。
治療の場合に安心感のほうが大切という場合には、
Gemeinschaft=心の通った共同体=母子=二者関係
を強調すればいいはずで、とりあえず、そちらのほうが大切と言うことになる。
精神療法場面で
Gesellschaft=結果主義=父母子=三者関係=社会 の軸を強調したとして、
内面の「成熟」または「土壌」がない場合には、
結局実らない。
「成熟」という言葉自体が価値観を含んだものになっている。
*****
インターネットと携帯以降、
個の確立や社会規範や人生の目標が変貌していると感じる。
一般教育による平民の識字と印刷技術が夏目漱石を生み、個の確立が輸入された
いま、学校を尊敬しない、本を読まない人も増えていて、
個人のあり方も社会のあり方も、新しい局面のような気がする。
Gemeinschaftはなくなって、
Gesellschaftは機能しているだけで、人間は深くコミットしていない。
誰でもいい仕事を派遣でやっている感覚。
そのかわり、「インターネット携帯関係」がある。
三者関係はなくなって、二者関係もなくなっている。
とりあえずの二者関係を求める人が増えている。
二者関係の濃密なものが境界性パーソナリティである。
その場合、まず適切な二者関係を経験してもらうことが治療的なのかもしれない。
インターネット携帯が社会全体の退行を促進しているようだ。
二者関係の先にある三者関係ははるかに遠のいている。
夏目漱石よりも村上春樹という時代なのだろう。
個の確立とは別の軸で動いているようだ。
*****
この先にあるのは、
家族という単位の崩壊ではないだろうか。
遺伝子と財産と法律の単位である家族は、
そのまま資本主義社会の消費単位であった。
しかし現代では個々が消費主体となっている。
そしてインターネット携帯を通して、趣味などで結びつく。
その仲間を家族よりも大切にする。
コマーシャルが新しいターゲットにするのは
この結合だろう。
父母子ではなく母子でもない、別の結合。
たぶん、もっと昔、地域の農業共同体にあったような、
人間関係。
共同育児しているような感覚。
そのようなものに適応するので、
二者でも三者でもない関係である。
個の確立ではなく空気を読みあい読ませあう関係。
新しくもあり、古くもある。
キブツのようなもの。
インターネット携帯で自己開示するとき
危険すぎるので薄く膜をかける。
一種の演技をする。
ますますゲマインシャフトの感覚から遠ざかる。
*****
お互いが出自を知り合い、学校も同じで、子供の頃遊んだ同士が、
村祭りで共同作業をするとき、それがゲマインシャフトである。
現代では「派遣社員」が「会社」に行って、
「メール」で指示された仕事を終わって、帰る。
メールは中国やインドにも伝えられていて、
同じ仕事がどこでもできる。
それがゲゼルシャフトである。
人間は二者関係を経験し、発達の途中で三者関係に直面し、
それを内面化することで社会化し、個の確立に至る。
現代では二者関係で始まった人生がそのままインターネット携帯関係に接続されている。
三者関係には向かわない。
同じ家に住んでいても、
違うテレビを見て違うメールアドレスで通信する。
価値観と人生観の伝達もない。
経済単位としてかろうじてまとまっているだけ。
既に言葉が通じない。
*****
そう考えると、
インターネット携帯関係に生きている人が、ゲゼルシャフトに属して働いている社会といえる。
三者関係からの個の確立を促すとすれば、
まず二者関係を、というのが大切になるのも分かる。
*****
母子関係のときにいつも思うが、
子供が男と女では母親の態度も違うのではないか。
エディプスコンプレックスとエレクトラコンプレックスの違い。
男の子にとって母親が一番最初の女性なのだ。
男の子にとって父親は最初のライバルである。
女の子にとって父親が一番最初の男性というわけには行かないだろう。
女の子にとって母親が一番最初のライバルというのは、異論はない。
最近では仲良し母子ばかりが増えたけれど。
母娘関係は、性的含みがなくて、ただお世話する・されるという、関係だ。
女性とは何という物質的で動物的なものなのだろう。
男性はいつでもエロスで動いているのに、
女性は人生の最初にエロスなしのケアを受ける。
エロスなしの愛情。
エロスなしの母性から、エロス濃厚にありの母性まで、
幅があるのだろう。
こうして見てくると女の子と男の子はかなり違った世界を生きているようだ。
*****
ふんわりとした母性というが
いまどきそんなものがどこにあるだろう
御伽噺の中にあるだけのような気がする
最近の母親はふんわりなんかしていない
母の食事が子のリズム作る
母の食事が子のリズム作る 東北大がラットで解明
記事:共同通信社 提供:共同通信社【2008年7月2日】
妊娠中の母親の食事パターンが、胎児の体内で1日のリズムを刻む生物時計の働きに、大きく影響を与える可能性があることを、太田英伸(おおた・ひでのぶ)東北大助教(小児科学)らのチームがラットの実験で突き止め2日、米科学誌プロスワンに発表した。
人間でも胎児の順調な成長や発達に、規則正しい食事が重要なことを示す成果という。
チームは、妊娠したラットに、人工的に12時間ごとに昼夜を過ごさせた。ラットは夜にえさを食べる「夜型」だが、明るい時にしかえさを与えず「昼型」の食事パターンにしたラットも作り、出産直前の母親と胎児の脳などで、時計の役割をする遺伝子の働き方によって刻まれるリズムを調べた。
母親の遺伝子が刻むリズムは、食事パターンにかかわらず夜型だったのに、昼型にしたラットの胎児は、リズムが夜型とは異なる昼型になっていた。
えさを食べることで分泌されるホルモンなどが胎児に伝わり、時計遺伝子の働き方に影響を与えているとみられる。
太田助教は「生物時計は成長に関連するホルモンの分泌にもかかわっているので、不規則な生活が、胎児の発達に悪影響を与える可能性がある」と話している。
脳が脳を診る 脳が心臓を診る
脳が心臓を診察して治療することとは
根本的な違いがある。
一方で根本的な共通点もある。
根本的な共通点としては、科学一般の営みであり、
脳は、他人の脳をひとつの客観的な物質系として取り扱う。
脳と心臓との
根本的な違いは、
お互いに脳だということだ。
対象としての脳と同じ原理が診察者の脳にも働いている。
コンピュータ二台を
ケーブルで結合したような状態であり、
脳が心臓を診る場合とは根本的に異なる。
山内教授のうつのお話-9
司会.老化との関連はいかがでしょうか。
PEY.そうですね、MADの各成分が減少します。したがって躁も躁になりきらず、強迫も強迫になりきらず、うつだけは慢性のうつになる可能性がある、といったところでしょう。各細胞の減少から推定できます。
司会.各個人で、どのような性格の形をしているかで、それぞれの病型に違いが出てくるようですが、数字で、MADの程度を表現する、または測定することはできますか。
PEY.それは今後の課題ですが、やはり、このように、神経回路の場所を無視して、全体に分布する細胞特性に着目するというのは、特殊な発想だと思います。やはり普通は、どこの神経回路が壊れているのかと思うわけですから。
しかしそれだと、うつ病の、広汎な症状に見合わない気がします。全身を巻き込んだ何かで、生きる力そのものを根こそぎ停止させてしまうようなところがある。これは部分の問題ではなく、もっと全体の問題と発想して、こんなモデルを作ってみたわけです。
このMADモデルを使うと、「頑張りすぎたあとにうつになる、しばらく休んでいればいい、自殺だけしないように、大きな人生の決断を待つように」というあたりはぴったり説明できます。
司会.治療としては、いまの細胞分布、つまり性格のままで、運用を工夫するという面をいまお話されましたが、細胞分布、つまり性格を変えるという可能性はありますか?
PEY.外科的な事を考えているならそれは無理でしょう。マニーが過ぎる人、強迫性障害が過ぎる人に何か考えられないこともないですが、なにしろモデルは脳全体のびまん性の話ですから、どこを切ったらいいのか分かりません。
むしろ、薬剤で、脳全体にブレーキを利かせておくのは、理論にかないます。
その場合、MAが焼ききれるまで頑張るのを防ぐことが第一です。「頑張りがきく体質」ではなく、「頑張りを分散させる体質」に変える事です。その意味で、頑張りの上限を設定する薬剤が保護的に作用すると思います。気分安定剤ですね。
もともとてんかんの薬ですから、興奮しすぎるのを予防するわけで、そのことがうつ病発生を予防してくれることは、MAD理論で言えば分かりやすいはずです。
MAが焼ききれるまで頑張るのを防ぐには環境調整も大切です。生活スタイルですね。「仕事がノッテいるから」連日頑張ったり、突貫工事したり、そんな習慣がよくないのです。毎日平均して働き、平均して休み、その日の疲労はその日のうちに睡眠の中で回復する、そんな気分が大切でしょう。
司会.脳神経細胞のMAD分布の特性は生まれつきの他に変化があるでしょうか。
PEY.そうですね、まず何よりも、遺伝的に受け継ぐものだと思います。大喧嘩したりしている親子を見ると、やはり、マニー遺伝子が遺伝していると見えます。
しかしその一方で、副腎皮質ホルモン、性ホルモン、甲状腺ホルモンなどが効くのでしょう。
司会.心がけや精神療法で変化させることはできるでしょうか。
そうですね、心がけはかなり有効です。「仕事を一気に一山で片付けよう」と一ヶ月通して頑張るなどとしないで、「山を三つに分けて、三ヶ月で片付けよう」と考えればいいわけです。
また、「一人で一ヶ月」というのではなくて、「部下に分散して、複数の脳で並行処理する」方式を考えるべきです。完全に独創的な仕事はそうは行きませんが。
精神療法は、主に心理教育になります。理屈を理解していただきます。そのあとは、理論にしたがって、「頑張りすぎ」をチェックして、予防し、がんばりのピークを分散させることです。葛藤で苦しむとしても、「先送りしておくこと」「待てないか考えてみること」「60%でも生きられるのではないか」「雨の日は雨なりに生きること」です。
相手を変えることはできないのですから、工夫して時間を待つことです。
からくりが分かっていれば、こちらが病気にならないですみますから。
司会.なるほど、理論の採用は、心理教育の説明を変えるだけで、
治療の大枠としては変化がないわけですね。
PEY.そうですね。むしろ、心理的な深入りは無用であるという感じです。たったこれだけのことなんですから。ただ、頑張りすぎにならざるを得ない理由というものが、それぞれの家庭にあるものですし、それぞれの人生にあるものです。
それを検討して、なぜそんなも頑張りすぎてしまうのか、精神療法的に取り上げることはいいかもしれません。そこは人間学的なかかわりであり、存在の様式に関わることだと思います。
司会.最近の若年発症、他責型、恐怖症型、身体愁訴型についてはいかがでしょう。
PEY.若年発症は、やはりスキゾフレニーのチェックをしないといけません。スキゾフレニーの病理の一部としてのうつ状態はよく知られています。現代では、スキゾフレニーの軽症化もあり、ほとんどうつ病のように見えるものも増えています。その場合はやはり、病前性格や適応の現状、生育の歴史、エピソードをチェックすることになります。簡単ではありません。時間がかかります。それに、診察室でのそれらの情報をやり取りしている間の、反応特性が重要な情報になります。
他責型は対他配慮の欠如といえるものでしょう。先回りして親切にして他人と関わるという「太陽型」ができなくなって、「後手に回って北風になる」感じでしょう。また、他責型は、被害感が原因になっているケースがあるでしょう。その場合は被害感をまず手当てしなくてはいけません。
恐怖症型については、わたしは、主に「間違った強い学習」理論で考えていますのが、そのようなタイプが一部あると思います。もうひとつは、被害感と関係のある恐怖症ではないでしょうか。
司会.恐怖症について、「間違った強い学習」のお話が出ました。これは次の会の話題となると思います。そのあとは、「時間遅延理論」と続きます。
今日は先生どうもありがとうございました。
PEY.お役に立てれば幸いです。
司会.Smapg-Mozart-Qの用意ができていますので、脳のM細胞の興奮を冷ましていただきたいといと思います。
山内教授のうつのお話-8
司会.簡単すぎるので心配になります。
PEY.ひとつのモデルとしてなるべく単純で広く説明可能なものを提示しました。
しかしこのことで治療が決定的に変わるということもないのです。
MA細胞を保護して回復を待つだけ、それが治療です。
司会.セロトニンの話はどうなったのでしょうか?
PEY.それはMA細胞の機能停止の結果、セロトニンが減少するので、それを補うのだと思います。
睡眠や食欲を整え、自殺を防げるならいいことです。
司会.最近の新しいうつ病にも適用してよろしいのでしょうか。
PEY.当然です。
むしろ、MAD成分の絡みあいが躁うつ病の本質であり、
時代を通して変わらない成分です。
ここまでの話では、社会との関連はまったく言及していません。
これまでのうつ病論は医学論ではなく、途中から検証不可能な社会論になってしまっていたのです。
その時々の流行りものだっただけで、
ネーミングがよければ、人々の印象に残る、その程度です。
世の中全体が頑張りすぎで、
それについていけない人をうつ病と呼ぶとしたら、
それは医学的な病気とは呼べません。
みんなが美白を目指している時に、
色黒の人がいたとして、
それを病気とは言わないわけです。
司会.笠原先生の4軸は、
1.陰鬱気分の持続、2.対他配慮、3.強迫性、4.精力性・強力性です。
1.3.4.はMAD理論でぴったりですが、対他配慮についてはいかがでしょうか。
PEY.それはうつの本質ではありません。
時代精神との相関で、非常に目立つものが、
対他配慮だったということではないでしょうか。
従って、そこはむしろ時代によって変わる部分です。
そこを本質の一部としていたら、
ドイツ・日本が世界の一流国になろうと努力していた時代の、
狭いうつ病だけしかうつ病ではなくなってしまいます。
他のすべては、不全型とか未熟型になってしまうわけです。
そうではなくて、
これまで説明したようなMADのかかわりがうつ病の中核と考え、
各時代を覆う優位な精神が症状を修飾すると考えます。
司会.現代的な特徴といえばどうなるでしょうか。
PEY.非常に多様な社会になっていますから、
一つの特徴で現代のうつを言いあてることも無理なことでしょう。
今までいくつか提案されているような病像は
それぞれによく病像を言いあてていると思います。
私としても、日本全国のすべてのケースを経験しているわけではなく、
「ある場所ではそのような人たちが多い」というのならそうだろうと思うだけです。
施設により治療者により、場所により時代により、
かなり変化しています。
脳が脳を見ているからです。
例えば、脳が心臓を見ているのが循環器科ですが、
そのような場合とは異なり、
治療者の脳と患者の脳が向き合うとき、
複雑なことが起こってしまうわけです。
うつ病の性格構造の基本はやはり、「MAD+対他配慮の欠如(昔に比較して相対的な欠如)」
として記述できるだろうと思います。
しかしこの場合も、人間として当然あるべき対他配慮が壊れているという意味ではありません。
前の時代には確かにあった対他配慮がいまは失われているという意味です。
司会.対他配慮欠如型うつ病と表現していいでしょうか。
PEY.悪くはないですが、
対他配慮がないからうつ病になったのではないんですよ。
みんなが対他配慮のない社会になって、
その中でうつ病になる人は当然、対他配慮欠如型うつ病になるだけのことです。
前の時代との対比をいうならそれでもいいでしょう。
病前性格としても、執着気質やメランコリー親和型から、対他配慮を消去すればいいわけです。
司会.対他配慮がなくなった原因はなんでしょうか。
PEY.一人で生きていけるようになったことです。
配慮しなくても生きていられるならそれでいいわけです。
ただし、もっと大きなものが欲しいとか、
他人の持っていないものを欲しいとか思うなら、
対他配慮が有効です。
相手が低級ならば、対他配慮は損をするだけです。
相手が高級なとき、対他配慮は最善の戦略です。
ただ食べて、コマーシャルを見て、それ以上人生に何も求めないなら、対他配慮は無用です。
司会.基本で申し訳ないんですが、死別反応や失恋とうつ病の違いをMADで説明できますか?
PEY.そうですね、死別のときにMAが活動して疲労するわけではないですからね。
急速に起こりますから、一種の解離反応に近いかもしれませんね、うつというよりは。
MA部分が活動停止する点では似ています。
疲労して活動停止するのではなくて、急激なショックで仮死状態になるわけです。
それはうつ病の一部に似るでしょう。
司会.明らかにうつ病が増えていることに関してはいかがでしょうか。
PEY.昔なら、たくさん労働するといっても、筋肉労働ですから、限界がありました。
頑張りすぎれば、うつ病よりも先に、肉離れとか、アキレス腱を切るとか、
あるいは筋肉疲労の蓄積とか、一般に、休めのサインになります。
しかし現在は、脳から書類やコンピュータへのアウトプットですから、
運動器官の疲労がストッパーになっていません。
せいぜい目が疲れるとか肩が張るとか、そんな程度です。
だから神経ばかりがどんどん疲れてしまいます。
それでうつ病が増えるのだと思います。
司会.自殺はこのモデルで説明できますか?
PEY.自殺についてはよく分かりません。
動物モデルが難しいようです。
多分、自殺をするという意思は、未来の予測や意志に関係していて、
そのように未来を構想できるのは、人間の脳だけではないかと思います。
そして、未来をよく考えて、死んだ方がいいと結論するというのは、
やはり判断というか、脳の中の天秤がずれているのだと思います。
その点で精神病ですね、ひとつには現実検討が正確ではないかもしれない。
自己破産したとしても、その後生きていくモデルはたくさんあるわけで、
そのあたりをもっと共有できればいいですね。
「申し訳ない」気持ちばかりが先にたつのだと思います。
時代との相関があり、地域の特色もある現象ですから、
MAD理論のような、単純な生物学的なものではなくて、
もっと高次な、人間学的な現象だろうと思います。
(つづく)
山内教授のうつのお話-7
最近言われている、
bipolar spectrumの場合は、
M成分を横軸にして、連続体として並べて考察しています。
bipolarⅠはM成分がM(つまり大)であるのに対して、
bipolarⅡはM成分がそれよりも小さいMm(つまり中)となります。
ADについてはいろいろな大きさになります。
それに対応して、
bipolarⅠは症状としては躁状態を、
bipolarⅡは軽躁状態を呈するわけです。
つまり、このモデルによれば、純粋マニーなどというものは考えにくく、必ず、
A成分とD成分の影響を受けて、症状が修飾されているのです。
純粋マニーはMadとなるはずですが、
人間の脳を構成する神経細胞は大部分がDの性質を持っているはずだと
わたしは思っていますので、
少なくとも、MaD程度になるはずだと思います。
*****
大雑把に言えば、M成分の多い人がくり返し刺激を受けると、
Mが機能停止して、つまり疲れ果てて、
うつ状態になります。
これは観察とよく合います。
A成分の多い人は、問題集を端っこから順番に片付けるような事を始めます。
これもA成分が機能停止してしまいます。それが疲れ果てる感覚です。
結果としてうつ状態になります。
これも観察とよく合います。
疲れ果てると言っても内容が少し異なっているわけです。
うつ成分であるDはMやAとは違います。
もともと一、二回で休止する細胞群ですので、休止することが本来のあり方なのです。
MとAが活動してダウンしたとき、必然的にうつになるわけです。
(続く)
山内教授のうつのお話-6
メランコリータイプのうつ病は
最初の性格としてはmADになります。
mAD
この人が几帳面に責任感強く仕事をして、しかし年にも勝てず疲れ果てたとき、
A成分がダウンして、
maDとなります。これがうつ状態です。
(つまり執着気質の途中からの経過に重なるわけです。)
また治癒は、mADまで回復すれば回復となります。
(執着気質ではもうひとつその先、MADまで回復してやっと元通りということになります。)
maD
治療は、基本的に神経細胞を休ませることです。
そのために薬剤も生活調整も精神療法も役に立ちます。
ディスチミア、つまり気分変調症はこうなります。
これが基本性格で慢性的につづいていますので、
なりそうな状態といえば、ほんの少しの頑張り、環境変化、思い違いで、
うつになりやすいわけです。
非定型うつ病については、
過食、過眠、鉛様の麻痺 (leaden paralysis)、拒絶への過敏さ
などが特徴ですが、そのほか、
自責の念,早朝覚醒,午前中の抑うつ気分の悪化を訴えることが少なく,
極度の疲労感,恐怖症や転換ヒステリーの既往,周囲の出来事に対する過剰な反応
などが言われます。
また、
hysteroid dysphorics
自己顕示性人格,非抑うつ時の活動とエネルギー水準の亢進,拒絶時の抑うつ状態へのなり易さ,過食,過眠,極端な疲労感,抑うつ時の気分の反応性で特徴付けられるうつ病の亜型
などがあります。
これらの一群については、M細胞群が多いことは分かりますが、
hysteriodという命名でも分かるように、反応性の成分も多く、MAD理論での波と症状ではない成分が大きく影響としていると考えられます。
(つづく)
山内教授のうつのお話-5
細胞量を縦軸に、M→A→Dの軸を横軸にすれば、
各個人ごとに、どのタイプの細胞が多いのか、示すことができます。
表記をMADのようにし、
たとえばMについてはMM,M,Mm,m,mmなどと大きい順に示します。
(これは分かりにくいですね、M1,M2,M3,M4,M5のほうがいいかもしれません)
1.MAD(MもAもDも多い人)循環気質
2.MaD(MとDがおおい、Aは少ない人)
3.mAD(Mが少なくて、AとDが多い人)執着気質
4.mAd(MとDが少なくて、Aが多い人)強迫性性格
5.maD(MとAが少なくて、Dが多い人)ディスチミアタイプ
6.MmAaD(MとAが中等量で、Dが多い人)双極Ⅱ型の病前性格
以下同様にいろいろなタイプができます。
それぞれに5段階をつくるだけで5*5*5で125通り、
三段階ではなく無限段階で、
しかもすべてについて連続的ですから無限のバリエーションができます。
さて、うつ病には昔から有名な病前性格というものがあり、
たとえば執着気質が有名ですね。
執着という言葉が入っている通り、気分が持続するわけです。
これは「MAD+対他配慮(大)」と提示できるものです。
まず最初はこんな感じの人です。
対他配慮の成分については、
MADなどよりももっと高級な機能性分ですから、
少し次元が違います。
対他配慮とか状況意味認知とかは
いろいろな機能が組み合わされた結果の複雑機能です。
*****
試みにこの「MAD+対他配慮(大)」のタイプの人の発病のプロセスを説明しましょう。
仕事やプライベートで頑張りすぎたとします。
すると、M細胞は最初どんどん頑張りますが、耐え切れなくなり、休止するわけです。
するとMがお休みに入って、下のバターンになります。
この場面では、几帳面さ(A)と抑うつ(D)が前景に現れていることになります。
さらに頑張って、Aもダウンすると、
となり抑うつ(D)だけになってしまいます。
回復には、MとAが機能回復することが必要で、多分3ヶ月くらいかかるでしょう。
これが執着気質型うつ病の説明になります。
(つづく)
山内教授のうつのお話-4
PEY.さて、一つの神経細胞を取り出して、くり返し刺激して、反応がどうなるか、調べます。
小さな神経についてはかなり難しいのですが、大きな神経ならば、ガラス電極というものを用いて測定する方法があります。
反復刺激があまりに近接していると、先に述べた、不応期の問題があり、
刺激に反応しません。
これはたとえば、あまりに矢継ぎ早に刺激が繰り返されたとき、細胞活動が停止することに対応しています。仮死状態と言ってもいいようなものでしょう。
さて、横軸に反復刺激をした時間経過を取り、縦軸にそれに対する反応を取ります。
例えば、猫の尻尾を1分に1回ずついじるとしてみます。
猫ははじめは反応していますが、
そのうちいじられても、反応しなくなります。
危険でないと分かり、新奇さがなくなり、慣れて行きますから、
反応してもムダだと知ってしまえば、放置するわけです。
一方、毒物や天敵に関しての反応は、
「慣れ」てしまってはいけません。猫は死んでしまいます。
実験の具体例で言えば、
神経細胞をひとつ取り出して、
一定の時間間隔で繰り返し電気刺激を与え、
結果として出力される反応を測定すればいいわけです。
いろいろな刺激が考えられますが、
動物に対しての大部分の刺激は、
反復されているうちに、無反応になるはずです。
しかし一部分は、
繰り返せば繰り返すほど反応が大きくなる種類のものがあります。
*****
分類してみましょう。
一定時間の間隔を置いて繰り返し同じ刺激をしたとき、
どんどん反応を大きくするタイプの細胞があります。
(1)
これをManie-cell タイプと呼びます。躁タイプです。
刺激を続ければそれに応じて頑張って反応も大きくなるタイプです。
しかしいつまでも反応を増大させることはできないことなので、
いつか休止に追い込まれます。
これは頑張ったあとにうつになってしまうという
我々の観察に一致しているわけです。
学習という面では、どんどん新しい変化に対応しているので、有利な細胞でしょう。
反応を大きくすることで
刺激が中止されることも多いので、
これはこれで有用です。
これはつまり、あまりにしっぽが痛いと猫は驚いて逃げますから、刺激から遠ざかることができるわけです。
(2)次は、反復刺激に対して、冷静に一定の反応を返し続ける細胞です。
これをAnankastic-cellと呼びます。強迫タイプの細胞ということです。
同じ刺激に対して、同じ反応で返すタイプです。
しかしこの細胞にも反応の終りがきます。
反応する際には老廃物や疲労関係物質も蓄積するので、それを片付ける時間が必要になります。
その限度を超えて入力があると、やはり休止します。
(3)次に、一、二回程度反応して、あとは興味をなくしてしまうもの。
Depressive-cellです。うつタイプです。
これは上記二者に比較して、とてもおとなしく、すぐに諦める細胞です。
実際の話は、MやAのように神経が反応しても、筋肉は反応できません。疲れるからです。
D細胞は、筋肉細胞の特性をよく反映していますから、
筋肉を動かす細胞としては適しています。
アキレス腱が切れたり、肉離れしたりする前に、神経が反応を中止してくれれば、
筋肉としては助かります。
以上、MADと、反復刺激に対する一個の細胞の反応特性を、
3タイプに分類して上げてみました。
*****
さて、これらの神経細胞が脳にどのよう分布しているか、考えて見ましょう。
実際は、脳のどのあたりにどの特性の細胞が多いのかによって、
脳の機能としてかなり様子が違ってくるのですが、
今、場所は問わず、大きく全体の細胞数を考えましょう。
*****
ここで参考に、三種類だけではなく、多くの中間型も考えましょう。
たとえばひとつだけ例を挙げます。
最初はMに似た反応でしばらくするとAになり、最後はDになるというものであれば、
という形になるでしょう。
また、神経細胞には、軸索からの突起がいくつもあるのですから、
それぞれの突起で違う特性を示すこともあるでしよう。
また、ホルモンの影響などがあれば、本来その細胞の持つ特性とは別の特性を示すこともあるでしょう。
実際にはそのように複雑になっているはずです。
*****
そのような事を全部含めて、しかし話を単純化してしまいましょう。
脳に分布する細胞を分類して、縦軸に細胞数を取り、M→A→Dの軸を横軸にすれば、
各個人ごとに、どのタイプの細胞が多いのか、示すことができます。それが性格です。
(つづく)
山内教授のうつのお話-3
生体内では、たとえば次のように存在しています。
近赤外微分干渉顕鏡を用いて、神経細胞を細胞内染色する手法を用いたものです。
さて、実験で使いやすいのは、イカの巨大神経です。
樹状突起に刺激を与えて、軸索に伝わる反応を見るわけです。
それを電気刺激で拾ってもいいし、最終的なセロトニンの分泌で見てもいいのですが、電気的測定のほうがしやすいので、そのような方法を採用しましょう。
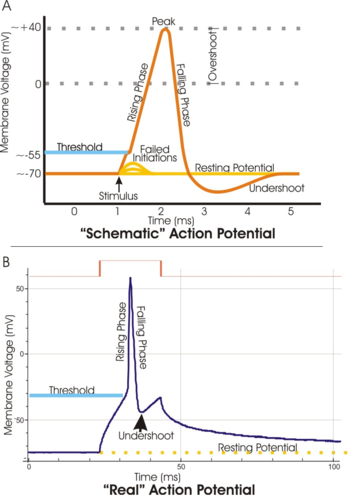
すると、普段は-70くらいの電位が、-55の敷居を越えて、+40のピークに達し、
そのあと過分極などが見られています。そのあとに不応期が来て、
そのときに新しい刺激が入ってきても、反応しません。
これを不応期といいます。
ひとつは過分極が残っているためであり、ひとつには、敷居値が高くなるので、
反応しにくくなるわけです。
これは実際の現実界で、過剰な反応を抑制するために必要な仕組みだと思います。
さて、ここまでは理解できたでしょうか。
質問があれば、どうぞ。
司会.皆さん生物学で習っているようですね。
PEY.では、ここからがうつ病の話になります。
うつ病というのは、みなさんの印象では、しょんぼりしている、しなびている、枯れている、
悲しい、元気がない、などではないでしょうか。
失恋したり肉親がなくなったり、ショックで、しばらく脱力しているのも、うつという言い方をするでしょうね。それらを「反応性のうつ」と呼んでいます。反応性のうつもうつ病の一種ですし、そうではなくて、原因がはっきりしないタイプのうつ病もあります。
実際は、イライラして怒りっぽくなったりするタイプがあり、これがうつかご家族は驚いたりすることがあります。
うつ病の場合には、不眠になることが多いのですが、ときに過眠になることもあり、また、食欲不振になることが多いのですが、食欲亢進することもあります。
実は、うつ病についての正確な定義はまだありません。
正確な定義を作るための作業委員会がデータを蓄積し解析するために定めた分類ならばあります。DSMやICDといわれるものです。しかしその暫定的診断基準によって決めた場合に、何を含んでいるか何を含んでいないか、いろいろと問題があるのです。
反応性のものをどうするか、子供のケースはどうするか、他の病気との関係が疑われるけれども、因果関係がはっきりしない場合、これらのもので、意欲がなく、興味もなく、ないてばかりいて、死にたいと言っているとき、それをうつ病と言うのかどうか、まだはっきりしていません。
おおむね、DSMでいううつは広すぎるのですが、それにも理由があり、アフリカのうつも南米のうつも中国のうつも採録すると、DSMみたいな感じになるわけです。日本で従来診断されている狭い意味でのうつ病はある程度一時期の日本に固有のものだった色彩もあるのです。
世界中を見渡して見て、「憑き物」とか「シャーマン」とか、そういった文化・地域・歴史的なものは多いわけです。例えば、何かの鳥が現れたら、一ヶ月くらい泣いてばかりいるとか、そんな反応もあるわけで、そのような文化の中で生きているとしか言いようがありません。
はっきりさせるためにも、うつ病の原因を突き止めることが必要なわけです。少なくとも、一部のうつ病はこんな原因で起こるのだとわかれば、違うタイプのものは、どこからが共通なのか、共通でないのか、違いは何に原因していて、どのような違いが現れるのか、そんな風に話は進むでしょう。
うつ病の原因は現状では謎なので、いろいろに説があります。セロトニン仮説にしても、また他の神経伝達物質のことに関しても、原因なのか結果なのか、決め手がありません。セロトニンが原因であるうつ病もあるかもしれませんし、結果としてセロトニンに異常が起こるうつ病もあるのかもしれません。
ここでは私の説を紹介したいと思います。神経細胞を反復刺激したときの反応で神経細胞を特徴付けて、それを基盤にして、躁うつ病を説明します。
司会.いよいよですが、ここで休憩を取りましょう。
山内教授のうつのお話-2
司会.神経細胞の実際の形まで分かりました。続きを名誉教授にお願いいたします。
PEY.神経細胞には小さなものから大きなものまで、短いものから長いものまで、様々あります。体の隅々まで神経が張りめぐらされ、脳とつながっているわけです。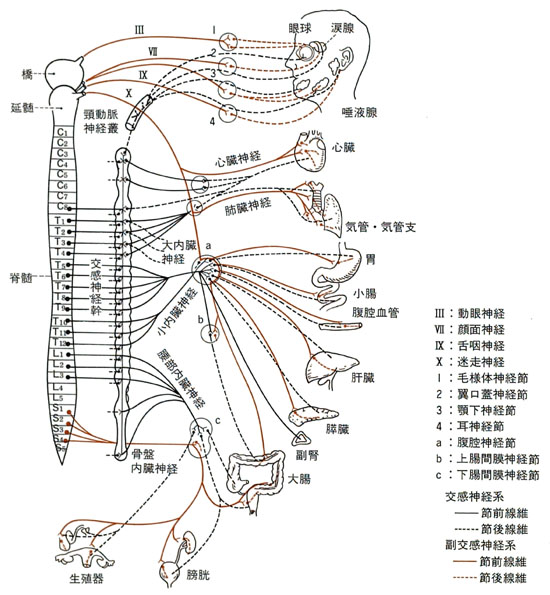
上が脳神経や自律神経の回路です。
脳から心臓、脳から胃、などずいぶん長いものもあります。
運動神経も、脊髄から筋肉まで、たとえば、足の先までを考えればかなり長いものです。長い上に、ひざの裏などを走っているので、しばらく正座をしたりするとしびれてしまいますね。
背の高いバレーボールの選手やバスケットボールの選手は、脳から神経を通って、筋肉までの距離が長いから大変なわけです。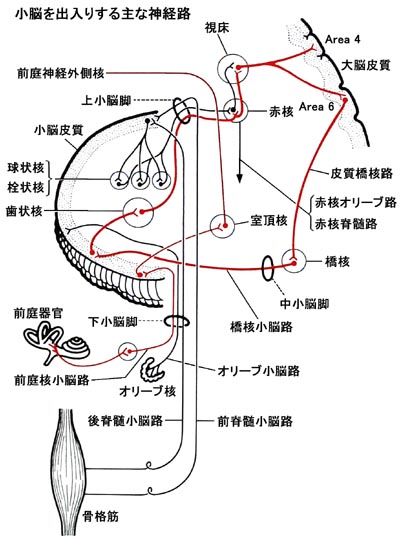
運動系では、大脳運動野とは別に、小脳の支配もあります。小脳回路の研究はだいぶ進んでいる分野です。
これも後で大切なので覚えておいて下さい。
さて、こうした経路のそれぞれで働きが悪くなる病気があって、
血管が詰まった場合とか、
神経細胞そのものが変性した場合などに見られます。
すると直接、その場所の機能が失われて、その場所がどんな機能を担っていたのかが分かります。
まっすぐ歩けなくなったり、吐き気がしたり、手が震えたり、ものが二重に見えたり、食事をするごとに涙が出たり、いろいろなことが起こります。
もうひとつ、その機能があるので抑制されていた下位の機能が現れるという事情もあり、症状の観察を難しくします。ジャクソニスムと呼んでいます。
よく、脳血管障害で片麻痺になったことの膝蓋腱反射をやってみたりしていますね。ひざを打鍵基で叩くと、普通以上にポーンはねてしまうわけです。そういうのが脱抑制症状ですね。
それでかなりのことは説明できるんですが、うつ病、躁うつ病、統合失調症、てんかんなどは正確な病気のしくみがまだよく分かっていません。
そこで、今日は躁うつ病について、すこし解説してみようと思います。
司会.ここでお昼ですので、食事のあとにもう一度はじめましょう。
山内教授のうつのお話-1
山内.理論は空です。癒すのは人格です。話すことは本当はなにもないのです。
司会.いえいえ、いつもの謙抑には恐れ入ります。あとでモーツァルトの弦楽四重奏曲を生演奏してくださるとのことで、高校生の方々がお待ちです。
山内.最近は少しばかり思うところを。短時間だけ。
司会.ではどうぞ。Professors emeritus Yamauchi.
ドイツ語ならProfessor emeritiert Yamauchi.PEYと略称して記載します。
PEY.いま紹介にあずかりました山内でございます。今日は皆さんの勉強の進み具合も分からないので、まったくの基礎からということにいたします。
うつ病は脳の病気だということはご存知ですね。
脳というのは、頭蓋骨の中にあるもので、こういうものです。
脳だけを示すと、これです。色はもっと白っぽい感じ。
ざっくり部分に分けるとこんな感じ。
いろんな動物に脳があります。
見ただけでは、何をしているのかよく分かりません。
しかし、脳のある部分をピストルで傷つけられたり、
脳腫瘍で細胞をとってしまったりした後で、
どんな症状が出るかを調べると、
どの部分がどんな機能に関わっているのか、
おおよそ分かってきます。
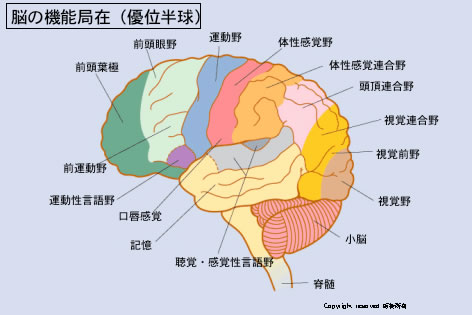
優位半球というのは、
利き腕を支配している半球のことで、
右利きの人なら、左半球ですね。
交差しています。
おもしろいですね、どうして交差しているのでしょう。
右半球と左半球と二つあるのはどうしてなのか、
これは猫でもマウスでもありますから、
どうしてなのか、何の役に立っているのか、
よく分かりません。
でも、肺も腎臓も二つありまして、
むしろそのほうが自然ですね。
心臓や肝臓がひとつだけだということが、不思議なくらいです。
ひとつだけあるとすれば、左右が融合して、真ん中にあるはずで、
心臓や肺は、真ん中あたりにできて、内蔵全体が回転したわけです。
司会.なるほどそれで対称性が崩れているわけですか。
PEY.そうですね。しかし脳は、形は左右対称ですが、機能は左右対称ではありません。左右対称に似たところもあります。そのあたりはまたあとで考えてみましょう。
さて、この脳というものは、なんでできているのか、どのような仕組みになっているのか、知りたいと思いますね。手で触っていても、お豆腐のようなもので、よく分かりません。そこで、顕微鏡で見ます。見えやすいように、染色します。電子顕微鏡で見るときは、凍結させてそれを割ったりします。すると、脳は神経細胞でできていることが分かります。
ここでは染色して見やすくした神経細胞を示しましょう。
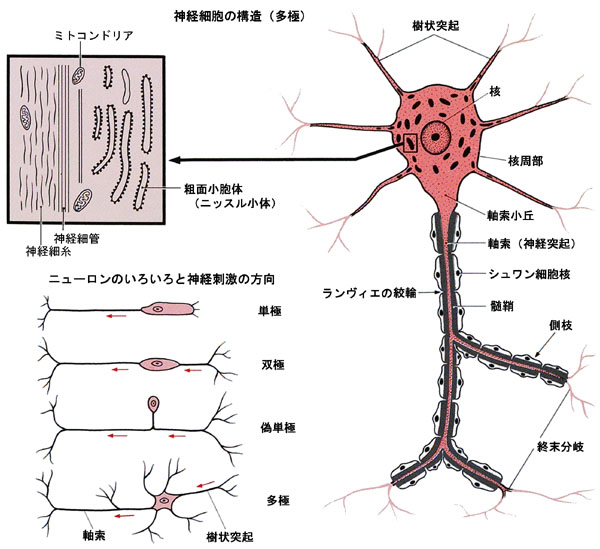
脳は脳神経細胞からできています。情報を伝達したり、計算したりするわけです。
そのほかに、神経細胞に栄養を補給したり、傷つけられた細胞を修復したりしたり、髄鞘(ずいしょう)といわれる神経細胞の軸索(じくさく)の周りを包んでいる絶縁体を作る細胞があります。
樹状突起というほうから情報が入力されて、
内部で処理されて、
つまり、細胞の中で、こっちの情報のほうが大事だ優先だとか、
この二つの情報が来たから、反応はこうしようとか、
あの情報の後でこの情報が来たから、無視しようとか、
そんな「判断」や「処理」みたいなことが起こります。
処理された信号が軸索方向に伝達されます。
軸索の最後は、別の神経細胞の樹状突起に接していて、
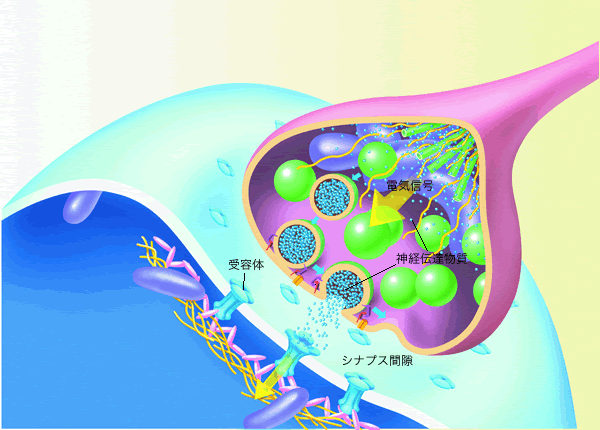
そこに微妙な隙間があって、シナプス間隙といいます。
シナプス間隙を神経伝達細胞の、
セロトニン、ドパミン、ノルアドレナリン、GABAなど、いろいろな物質がつないでいるわけです。
下は小脳の図で、かなり研究が進んでいます。
いつものように自動車に乗り、急ブレーキをかけたりしているのも、この部分です。
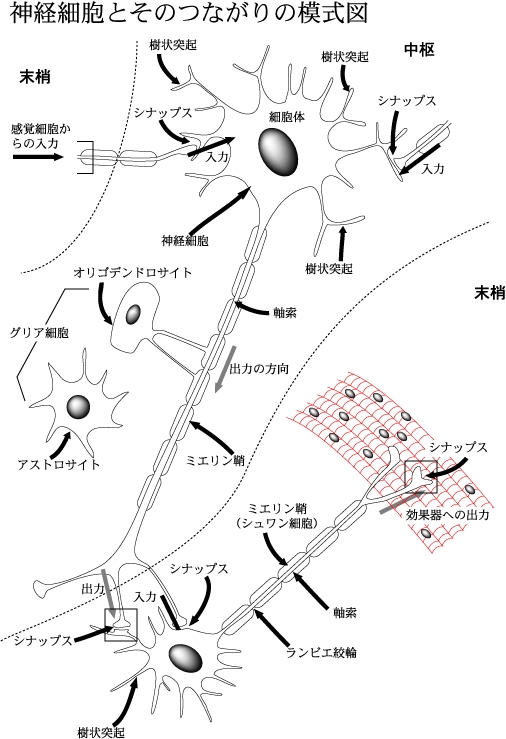
司会.どうして直接電気信号でつながないのですか?そのような生物のほうが能率がいいのではないでしょうか。そもそもそうなれば、シナプス部の異変として考えられている病気がなくなるわけですね。
PEY.まあ、そうかもしれませんね。
司会.あ、分かりました。病気があったとしても、シナプスがあったほうが、もっと利益があるんですね。
PET.結局、このような神経細胞を混み合わせて、現在の脳の機能が全部説明できるだろうという説と、そんなことはとてもできない、神経細胞は単に神経細胞で、どのように集めても組み合わせても、自意識や道徳意識、信仰の意識が発生するとは思えないとする説まで、いろいろです。こんな細胞を階層的に組み合わせ、脳の機能を発生できないか、コンピュータ関係の人たちはトライしています。かなりの成果もあるようです。
司会.ちょうど時間となりましたので、休憩を挟んで続けたいと思います。
弱いところに症状が出る
体力と気力が衰えたとき
たとえばヘルペス、じん麻疹、
また下痢、胃痛、頭痛、肩こり、腰痛、
うつ、幻聴、
大体同じ場所に同じ症状が出ることも多い。
一方で、逍遥すると言われるように、
出る場所が次々に浮動する場合もある。
つらくなった時に同じ行動をする人も多い。
つらい時に限ってパチンコで大金をなくしたり。
つらい時に限って結婚してもっとつらくなったり。
人は繰り返すのである。
繰り返しているうちにますますくり返しやすくなる。
履歴現象であり、キンドリングであり、アルコール症も、リストカットも、過食嘔吐も、そうである。
以外に少ない行動レパートリーを何回か繰り返して、人生は終わる。
実際に終わる。
終わってみて、単純なからくりだったなあと思う。
これから本気で生きようと思ったのにと思ったりしている。
終わらないうちに古典を読みたい。
凡人の限界
いい判断ができることもある。
たとえば、
このケースの場合だと、
新しい薬物療法はこんな感じ、
古い薬物療法ならこんな風、
それぞれメリットとデメリットはこう、
あと少数意見としてはこんな感じもあるだろう、
支持的精神療法ならこうで、
認知療法ならこう、
行動療法ならこう、
分析的立場ならこんな感じ、
などと並べて、
それぞれについて、多数決をとったとすれば、こんな分布などと言える。
そんな人は自分の特性や弱点も知っていて、
無理もしないし、自分にできることだけをやって、
治せる人だけを治し、
出来ない部分は得意な人に任せればいいと、
とても素直に判断できるはずだ。
一方で、特色のない治療になり、
論文も出来ないし講演も出来ないことになる。
平均的な事を平凡に行なうのみ。
しかし凡人にはそれだけでも一杯一杯だ。
うつの複雑なところ
不眠または仮眠とか
食欲減退または食欲亢進とか
一見してまったく反対のことが書かれていることだ。
躁病とどう違うのかということになる。
抗うつ剤の説明をみても、
副作用として眠気が出ることもあり、不眠になることもあり、
また、
抗うつ剤なので食欲が亢進することもあり、
セロトニン系に効いてしまい食欲が減退することもあり、
一見してまったく別の副作用が記載されている。
一体どうなんだということになる。
うつ病のときには
睡眠の調整がうまく行かない、
食欲の調整がうまく行かないといえばいいのかもしれない。
抗うつ剤については、
時期の違いもある。
薬の使い始めの時期には吐き気があり、だんだんなくなり、食欲が少し出てくる。
最初は眠気が出ることが多いが、次第に落ちつついてくる。
この辺りから見ると、食欲中枢や睡眠中枢に効いているのではないらしい。
人それぞれで薬の効果が違うのも当然で、
統計処理すると、眠くなる人とならない人、
食欲が出る人と無くなる人がいてもおかしくない。
憂うつということと喜びと興味の減退が中心なのだが、
サラリーマンなどは特に目新しいこともなく、
もくもくと喜びも興味もない事を処理しているだけなので、
まことにうつ的な人生といえば言えるかもしれない。
それでも、雨の季節には特に憂うつという人多いので、
それ以外の季節には少しはましだともいえるのだろう。
6月が終わって、皆さんひと安心しているところだ。
メンタルヘルスを経営課題としてとらえよ
「メンタルヘルスを経営課題としてとらえよ」、『SEのためのうつ回避マニュアル』
IT(情報技術)産業や一般企業のシステム部門では、うつにかかる社員が多いのでしょうか。
荻原:これまでたくさんの企業に対し、心の病の予防や早期発見などのためのEAP(Employee Assistant Program=従業員支援プログラム)サービスを提供してきました。また、全国でカウンセリングルームを展開しているので個人のお客様の悩みもうかがっています。そうした中でとりわけIT、通信の分野でメンタルヘルス不全が顕在化していると感じています。SE(システムエンジニア)などITエンジニアの働き方や職場に様々な問題が含まれているからでしょう。
長時間労働が常態化していますし、同僚とのコミュニケーションの頻度もほかの職場と比べて少なく、パソコン漬けになりやすい。加えて、SEにはうつになりやすい性格の人も多い印象を受けています。0か1かという、デジタル的に物事をとらえる「白黒」思考や、生真面目さ、責任感の強さは、一方で柔軟性の欠如につながりやすいので、ストレスがたまるのです。
ただし、日本社会がどんどんIT化しているので、職場のストレスやうつはホワイトカラー全般に通じます。多くの日本企業に共通する、中途半端な形での成果主義の導入も原因の1つだと考えられます。そもそも完璧な成果主義というのは難しいでしょうが、「1年以上かかる大型案件に取り組んでいるのに、半年後ごとに成果を評価される」という不満を打ち明ける人もいます。
うつやメンタルヘルスの不全が多くの職場で起きやすいものだとすれば、個人ではどういった対策が考えられるでしょうか。
早期発見が一番のキーになります。進行してからでは回復にも時間がかかりますから。普段から自分の健康状態だけではなく、思考のパターンや癖に気づいておくことが大事です。そしてメンタル面で不調になったと感じたときに備えて、自分なりの解消法を複数持っておく。本でもいくつか紹介しましたが、心の状態をチェックしたり、ストレスに対処する方法はたくさんあります。まずは自分自身について客観的に知ることです。現状では、体に異変が生じて初めて自分の心が病んでいると気づく人が多いからです。
部下や同僚が不調をきたした場合には、相手のつらさを受け止めて認めてあげることです。悩みを一般化したり、「俺なんかね…」と逆に職場の愚痴を言ったりするのはよくありません。メンタルヘルス問題の多くはコミュニケーション不全に原因があります。認識のずれや会話の不足、誤解といった点の解決に当たるべきでしょう。
管理職にはコミュニケーション・スキルを磨くことも求められますね。
うちの会社でも管理者向け、全社員向けのセルフマネジメントの2つ以外に、対人関係のあつれきを避ける技術として注目されているアサーティブ・コミュニケーション(アサーション)のセミナーを依頼されるケースが増えています。多くの企業でメンタルヘルスに関するセミナーを開いていきましたが、最近では「メンタルヘルスに関する基本的な知識は学んだ。では具体的にどうすれば職場は活性化するのか」というレベルに達しています。
うつになる社員が多い企業や職場で、長時間残業の解消に取り組む動きがあります。確かに残業とうつは密接なかかわりがありますから間違いではありません。ただ、負担の量と質、コントロールできる度合い、働きがいなどもストレスに関係があります。残業を急に半分にできないのなら、業務フローを分析して着手できるところから改善していくべきです。経営者には社員のメンタルヘルスを重要な経営課題としてとらえてほしいと思いますね。メンタルヘルスの改善は生産性向上につながるのですから、費用対効果まで含めて意識するのは当然です。
施設による病像と経過の違い
病院とクリニックで違うということは
実感として言えるのだが、
病院同士やクリニック同士でも、かなり違うように最近は思う。
だとすれば、病気とは何か、治療とは何か、ますます複雑である。
施設によって違うのは、
ひとつは治療者が違うからである。
経験や人格や考え方の違い。
あるいはその日の偶然に起因する違い。
極端に言えば、医者一人について、ひとつずつ診断学と治療学があっても
おかしくないほどである。
基本医学についてはそのような違いは起こりようがない。
しかし高度に応用的で、アートに近い部分のことについては、そのような違いが起こる。
患者さんの症状や性格、生育歴の違いの他に、
治療者の違いのファクターを入れれば、
精密に記述できるのかもしれない。
*****
一般化して言えば、体験を共有するということはどういうことかということになる。
エビデンスという場合、
薬を処方した医師がどんな人格であるかまでは考慮していないと思うが、
それが大きな治療要因かもしれないのだ。
それをむししたエビデンスなど信用できるものではない。
*****
単純にいえば、
どこの料理屋の何がうまいとか、そんな話とも似ている。
その日の体調や、日ごろの嗜好や、最近食べたものや、天気や、前日に見た映画や、
そんなものが複合して、その日のおいしさを決定しているのであって、
おいしさが食べる人と切り離されて存在しているわけではない。
気分障害 最新の病態と治療の新戦略
気分障害
最新の病態と治療の新戦略
上島 国利氏=司会(国際医療福祉大学教授)
樋口 輝彦氏(国立精神・神経センター総長)
野村 総一郎氏(防衛医科大学校教授・精神科学)
「精神医学の歴史を繙くと,気分障害とみなされる病態は,ヒポクラテスの時代から記述があり,古くより知られたものであった」(『気分障害』序文より)――。当時は経過予後も良好であったというが,2千年の時を経て,現在わが国の患者数は300万人と推計され,薬物抵抗性の難治症例も多い。
時代や世相の映し鏡ともいえる気分障害。21世紀初頭の今,気分障害の病態をどのように捉えればよいのだろうか。医療者は最新の薬物治療・心理療法を行いながら,社会的なリソースといかに連携して患者をサポートする必要があるのだろうか。
上島 昨今,気分障害(註1)の有病率は潜在的な症例も含めると非常に高いといわれています。したがって患者は,身体的・精神的さまざまな症状を訴えて臨床各科を訪れますが,そこで適切な診断・治療,コンサルトがなされているかという点について,問題が指摘されています。
また,うつ病と自殺は深く関係しています。わが国では9年連続して,年間の自殺者が3万人を超えています。そして近年,非常に注目されているのは企業におけるメンタルヘルスです。働く人のメンタルヘルスを考えるうえで,うつ病が最大の問題になっています。
このように時代や世相を反映して気分障害の病態は変遷し,逆に社会情勢にも影響を与えています。本日は最近の気分障害の患者をどう診ていけばよいのかということについてうつ病を中心にお話をしたいと思います。
早速ですが,どうもうつ病の病態が変わってきたのではないかと指摘されています。
うつ病の病態が変わってきた
樋口 私も実感しています。30年ほど前に先輩から「これが典型的なうつ病の患者さんだよ」と教えられた患者は,非常に几帳面な執着性格,メランコリー親和型の性格の方ばかりで,他者配慮性を持ちながら自責的,という教科書に出てくるような典型的な病態であり,私自身,長くうつ病とはそういう病態だと考えてきました。
こういった患者は,抗うつ薬を処方すると著効される方が多かったように思います。
ところが,最近はそういった典型的な患者を診る機会が少なくなってきていて,逆に「自分がうつ病になったのは家族・会社のせいだ」「環境が悪いからこうなったのだ」というように,他罰的な傾向の患者が増えてきているように感じます。
それから中年以降に発症するうつ病が30年前の典型例でしたが,最近は20-30代で増加傾向にあり,他罰的特徴を持つケースが多い印象があります。
野村 “歌は世につれ……”ではないですが(笑),“うつは世につれ変わる”のではないでしょうか。うつ病という疾患の本態はあるのですが,その本態が世につれて移り変わるわけです。つまり,社会的な影響を非常に受けやすい病気なので,うつ病自体が変わってきたということがあります。
加えて社会の変化に呼応して,患者が精神科医療に求めるものが変化してきたということもあります。以前は精神科受診に対するスティグマもありました。現在は受診しやすくなった分,異常に病的な,極端な状態というよりも,悩みを抱えているというレベルの方が受診するようになってきて,以前とは違った臨床場面が現れています。
これらがあいまって,典型的なうつ病とされてきた病態とは異なってきているということではないでしょうか。
そしてもう1つ,DSMのような操作的な診断の影響も受けていると思います。操作的診断は治療者の主観に左右されない非常に精密な診断基準ですが,一方で誤解されやすいという問題点を抱えています。そして,操作的診断が誤解された結果,うつ病の診断を医師自らが難しくしているという技術的な問題がありますね。
■DSM,ICD……操作的診断の誤解とは何か
上島 操作的診断の誤解とはどういうことなのでしょうか。
野村 世の中を説明するときに真実が分からない場合には,世の中をうまく定義して,それで説明できるかどうかを検証していくアメリカの伝統的哲学,pragmatismをDSMは背景にしていますから,例えばうつ病の場合には9項目の症状があてはまった場合に診断することになっています。
非常に優れた基準であることは間違いないし,厳密に診断すれば,決してうつ病が広がるというタイプのものではありません。ただ,この診断基準は併発した精神症状を多軸評定(註2)によってバラバラに捉えるということが,最大の問題になっているのです。
例えば症状とパーソナリティは別の軸としてそれぞれ診断,疾患名をつけます。そうすると,従来,こういうものはうつ病ではないとされていた病態が排除されにくくなってしまいました。すなわちうつ病の定義が変わってきたのです。
増加する“軽症例”――診断と治療の難しさ
上島 うつ病の軽症例が増加しているといわれています。軽症というと薬物反応性もよさそうに感じますが,決してそうとは限りませんよね。
野村 軽症というのは,診察室で医師が診て症状が軽いという意味だと考えています。慢性化している場合もあるので,いわゆる軽症が増えたといっても,決して治療に対する反応がよい患者が増えたということではなく,むしろ難しくなっていると思います
短期反復型にしても,気分変調症にしても,小うつ病の多くにしても,DSM-IV的に診れば症状の数が少ないということになりますが,そういった症例は決して予後や社会適応がよくありません。どちらかというと実態は逆なのです。そういうことは,臨床的に皆が気づいていることだと思います。
樋口 治療法の選択においても,誤解が生まれる可能性があります。DSM-IVやICD-10などの,あるクライテリアに基づいて軽症に分類されたからといって,それらをすべて軽症うつとしてすべてひとくくりに,「うつです。SSRIを飲みましょう」と直結させてしまうのは問題があります。
1999-2000年にかけてSSRI,SNRIが相次いでわが国でも承認され,初診の患者にはこれらをファーストチョイスとする時代になっています。消化器症状などの副作用の問題が完全にクリアされたわけではありませんが,安全性が確保できたことは非常に大きいと思います。
ただこの間の使用経験からSSRI,場合によってはSNRIも,治療抵抗性を示す難治性の症例には効果が薄い印象があります。それで,どうしても三環系を使いたくなる。抗うつ薬開発の原型は三環系のイミプラミンで,いまだその延長線にあり,まったく新しい作用機序を持つ薬は登場していません。
新しい疾患概念――双極スペクトラム障害
上島 最近,薬物治療抵抗性,難治性の気分障害も増加しています。2割程度の患者は治療期間が1年を超えるのではないでしょうか。そういった難しい症例が多いということで,精神科専門医のあいだでトピックスとなっている双極性障害についてお伺いしたいと思います。
クレペリンによって躁うつ病概念が定義されて以来の双極I型,II型障害の疾患分類に加え,近年,明確な躁病相を示さない循環気質などを双極スペクトラム障害とする位置づけが行われています。
野村 気分障害は性格(パーソナリティ)と一体化して診断を考える必要があります。例えばいつも不機嫌でカリカリしている刺激性気質,情緒不安定でいま笑っていたと思ったら,もう泣いている気分循環性という不安定な気分障害,それから今日でいう境界性パーソナリティ障害に限りなく近いタイプなどが双極性障害のなかに含まれています。こういった多様な臨床症状を並べて双極スペクトラム障害と分類しています。
ただ双極スペクトラム障害としていろいろなタイプがあると並べてみても,治療論との関係性あるいは生物学的な研究との関係性でいえば,そのクライテリアが必ずしも治療にうまく結びつかないという実感があります。
例えば気分循環性性格を持っている単極性患者は,双極スペクトラム障害として,双極性障害のなかに入るとされていますね。ところが,そういう人に気分安定薬が著効するかといえば,必ずしもそうでもない。
現在,さまざまな遺伝子タイプの研究もなされていますが,典型的な双極性障害は,なかなか生物学的には位置づけられないということも聞いていますから,必ずしも臨床経験だけで治療が説明できるとは限らない病態だろうと思います。
樋口 私の施設では日々難治性患者の治療を行っていますが,パーソナリティの問題に関連して1つだけ強調したいのは,難治性のうつ病には,DSM-IVではII軸診断(註3)がついたようなケースが多くて,性格的な問題も絡んでいるから治りにくい,という理解をしてしまいがちなところがあります。
しかし時折,I軸診断でうつ病であることは間違いなくて,かつ,明らかに性格障害を伴ったケースとみなした患者で,どのような治療をしても効かなくて入院してきた方が,ECT(electroconvulsive therapy)できれいに治る,反応するという例があります。
こういうケースを診ると,ある種,自分たちを納得させていたのかもしれない性格的な問題を,どうも安易に使ってしまっている部分があるのかもしれません。
双極性障害のケースも同様です。抗うつ薬を長く使って効果がない症例が,細かく診ていくと双極性障害だったという例も少なくありません。そういうケースを経験するので,難治例については慎重に診断を見直す必要もあるでしょう。
専門医へのコンサルトのタイミング
上島 軽症例の慢性化や薬物抵抗性の患者が増加しているなか,他領域に違わず精神科でも専門医不足が指摘されています。このようななか,プライマリ・ケア医に担っていただきたい症例,そして難しい患者の専門医へのコンサルテーションのタイミングが大きな課題となっています。
樋口 患者はいきなり精神科を受診することは少なく,最初は他の診療科にかかることが多いのではないかと思います。ただ,プライマリ・ケア医に治療をどこまで委ねることが適切なのかについては,私も実はよくわからない。
野村先生が言われたように,うつ病というのは軽くみえてもそれは症状が軽いというだけで,本質的に軽いかどうかの判断はつかないわけですが,そういう方に対して「本格的な精神科治療を行うために精神科医が診るべきだ」とする立場と,「海外でもGPが診ているのだから軽症例はプライマリ・ケア医が中心で診るべきだ」とする両論があります。
私もどちらとも言い切れないのですが,少なくとも希死念慮があるケースや,薬物抵抗性,あるいは身体のさまざまな合併症を併発しているような複雑なケースはやはり精神科医に紹介していただくのが適切でしょう。
野村 重症例を診るのは専門医の役割です。しかし一方で,プライマリ・ケア医が診ることのできるうつ病は,やはりあるだろうと私は思うのです。
樋口 そうですね。自殺未遂・既遂者のうちかなりの方が,その数か月前から直前までに医療機関を受診していますが,そのほとんどが身体的な主訴をもとに精神科以外の医師を受診しています。
その段階でかなりの割合でうつ病患者が存在すると思われます。しかし診断されないまま経過し,自殺に至る。そう考えるとやはりプライマリ・ケア医に,うつ病をキャッチしていただくことは大事なことではないかと思います。
上島 初期診療を担っていただくためにはプライマリ・ケア医に対し,抗うつ薬が奏効する典型例といえるタイプの症例を診るために必要な教育を担保にする必要があるでしょうね。
コメディカルのうつ病診療への参画が鍵
上島 現在の精神科治療にとって,薬物治療と並んで重要な一要素となりつつある認知行動療法(CBT:cognitive-behavior therapy)ですが,現在,相当数のメンタルクリニックでうつ病に対するCBTが積極的に行われています。
APAのガイドラインを見ても「中等症から軽症にはCBTが薬物と同程度の効果があるので,採用すべきだ」という記載があります。うつ病に限らず,不安障害でも,CBTに対するエビデンスの集積が進み,評価も高まっていますね。
野村 たしかに有効で素晴らしいという意見がある一方,患者やプライマリ・ケア医から「意外に効かない」という声も多いのがCBTです。
CBTは構造化されていて,漫然とではなく,「あなたの問題点,目的は何ですか」と明確化しながら進めていきます。ロジカルに感情と考え方を分けて感情をコントロールしようと迫っていくのです。これはアメリカ的な哲学,操作主義の考え方に近いのではないかと思います。感情と考え方を分けるということ自体が困難ですから,本当に日本に合っているのかな,と考えることはありますね。
あくまでも私論ですが,アジア文化においては東洋人になじむようCBTを多少モディファイしなければいけないのではないかと思っています。
樋口 患者によっても差がありますね。みずから「ぜひCBTをやってほしい」という方が増加する一方で,「何かの精神療法を受けたい」というのでCBTに委ねてみたら,「私には,あのやり方はまったく合いません。嫌いです」と言う方もいる。受容できるかどうかが明確に分かれる傾向がありますね。
上島 わが国のCBTの治療者はどの程度まで教育・研修が進み,どのぐらい経験を積んでいるのだろうかという問題も存在していますね。
野村 欧米でもCBTは精神科医が行うわけではなく,サイコロジストや,ソーシャルワーカーが行っていますので,CBTの発展イコール,コメディカルがうつ病医療に参画するということと通じるのではないでしょうか。
もちろん,精神科医が行ってはいけないわけではないですが,本来はそのための専門職が行う治療法として位置づけられて,CBTを学ぶことからうつ病医療に参画してほしいという思いがありますね。
上島 CBTだけではなく,コメディカルのうつ病医療全体への積極的参加は,私たち3人共通の思いであり,日本うつ病学会設立の大きなきっかけにもなっています。
企業のメンタルヘルス対策とリワークの連携
上島 CBTは就労援助など社会復帰プログラムにも取り入れられています。働く人のうつ病が急増するなか,復職(リワーク)支援に関して,どうお考えですか。
樋口 最近企業がうつ病対策に非常に関心を持っていると言われるのですが,システム整備が行われているのは大企業が中心で,中小企業では手つかずであることが多いようです。
また大企業でも,自力で復職してきた社員に対するアフターケアや,復職できそうな状態になったときの介入・支援は,行われているようですが,休職して自宅で療養したり,入院中で復帰の道筋が見出せないでいる社員に対するケアや職場復帰に向けた継続的なサポートは,あまり行われていないですね。
今年3月に全国の精神科専門医が集まって「うつ病リワーク研究会」が立ち上がりました。うつ病の患者が職場復帰を果たすためにはどのようなプログラムが有効なのかを科学的に考察し,全国的なネットワークとして広げていこうという取り組みです。これとともに,うつ病が原因で会社を退職してしまった方への再就職支援も動き始めています。
上島 産業界,企業におけるメンタルヘルス対策と,社会全体に対するリワーク・リハビリテーション・サポートシステムの連動が求められるということですよね。
野村 ただ,成果主義が日本企業全体のフィロソフィーとなるなかで,リワークは茶番劇になりかねません。また「どんどん成果を上げなさい」という元の職場に戻るように言わざるを得ないわけですね。そうすると,うつ病の方にはまた負担がかかることになるのではないかなと……。
大きな話になりますが,成果主義がメンタルに及ぼす影響は,社会全体で考える必要がある問題ですね。
欧米企業の場合には,うつ病を病むと早く退職せざるを得なくなります。日本企業には,温かみのある企業風土のなかで職場復帰という考え方がまだ残っているから成立するわけですね。
かすかに残っている日本の伝統的な雇用形態を,側面からサポートするという役割も,うつ病のリワークにはあるのではないかと思って,期待しています。
■“気分障害のエンサイクロペディア”が発刊
上島 このほど,医学書院から“気分障害のエンサイクロペディア”をめざして編集された『気分障害』が刊行されました。いまや気分障害の診断と治療は,脳科学の分野からコメディカルによる心理療法に至るまで学際的な領域になっており,さまざまな方向からのアプローチが求められています。それぞれがお互いの知識を提供しあって,有機的に結びつけていくことも意図しております。
樋口 治療法から社会復帰の問題やサポートの方法まで,近年のめざましい臨床・研究の成果がこの1冊にほぼ網羅されていると思います。
いま,気分障害に対する社会的な関心が非常に高まっていますので,精神科専門医だけではなく,一般科の医師,医療者,あるいは精神保健に携わっておられる方々,企業のメンタルヘルスにかかわっておられる方々など,どなたにでも臨床の現状が1冊でよくわかる内容になっていると思います。
野村 執筆者の選定にあたっては,各領域において一家言のある方にお願いしました。あくまでも気分障害に関する診断と治療の標準を示した書ですが,読み物としても面白い部分が含まれています。読み物的でもあり,エンサイクロペディアでもありという内容に出来上がっています。
上島 非常に多様な側面を持つ気分障害の現状について,お話をうかがいました。気分障害の研究は本日,主な話題となった心理・社会的な方面のみならず,バイオロジカルな側面からも積極的に進められています。今後の発展を期待したいと思います。どうもありがとうございました。
註1:APA(American Psychiatric Association;米国精神医学会)による精神障害の診断と統計の基準を示した診断基準がDSM(Diagnostic and Statistical Manual of Mental Disorders)。1980年に発表された第3版(DSM-III)までは,躁うつ病,あるいはうつ病といわれた病気を含んだ概念について,現在の情動内容の外界への表現の障害という意味で,affective disorder=感情障害と呼称していた。
その後,1994年に発表された第4版(DSM-IV)では,個人の持続的・内面的な気分=moodが病的に落ち込むのが,うつ病・躁うつ病の本来の病理であろうという観点からmood disorder=気分障害という疾患名となった。以後,世界的に「気分障害」が正式な疾患名となっている。またWHOによる診断基準ICD-10(国際疾病分類)においては,mood(affective)disorderとされている。
いずれも主としてうつ病性障害,双極性障害を含む病気,疾患などを包括する疾患分類と考えられる。
註2,註3:DSM-IVでは患者の診断にあたってI軸(臨床疾患,臨床的関与の対象となることのある他の状態),II軸(パーソナリティ障害,精神遅滞),III軸(一般身体疾患),IV軸(心理社会的および環境的問題),V軸(機能の全体的評定)の5つの軸を用いて評価を行うことで,総合的かつ系統的に患者の臨床情報の組織化,状況の複雑さを捉えることができるとされている。例えばII軸診断とはパーソナリティ障害あるいは精神遅滞が存在することを示す。







